Travail et Cancer du Sein dans les ETI
DOCUMENT de TRAVAIL
17 février 2021
![]() lecture : 4 h 50 mn
lecture : 4 h 50 mn
162 pages A4
 avec
avec
![]()
avec le soutien financier de
et le soutien institutionnel de




Introduction
Le sujet du « maintien en emploi » – et notamment le maintien en emploi dans le cas de la survenue d’un cancer – progresse à l’agenda des politiques publiques et sort du cadre étroit des colloques. Les prises de parole des (grandes) entreprises confirment qu’elles ne le considèrent plus comme un sujet marginal réservé à des experts.
Sur le terrain, la progression est plus nuancée, les difficultés nombreuses, intriquées parfois dans des réalités complexes. « En ce qui concerne la gestion des problèmes de santé, j’ai surtout appris qu’on ne sait jamais ! C’est difficile d’avoir des idées avant d’avoir été confronté aux situations. » (Directrice administrative, membre comité de direction).
Mais sur le terrain, l’expérience s’accumule aussi, au fil des situations que vivent les personnes confrontées, soit dans leur vie soit dans celle de leurs collègues, au défi que représente l’articulation du travail avec la maladie grave.
Parce que le cancer du sein affecte une femme sur neuf ou dix selon les sources, parce que l’arrêt moyen est très long (9 à 12 mois en France), parce que près d’un tiers des femmes expriment l’envie ou le besoin de travailler pendant leur traitement et que seule une minorité d’entre elles y parviendront, la double expérience des femmes ayant (eu) un cancer du sein et celle des personnes de leur milieu professionnel sur la façon dont les choses se sont passées autour de leur travail pendant et/ou après l’arrêt constitue un matériau irremplaçable pour contribuer aux progrès encore à faire quant au maintien en emploi.
En particulier sur des dimensions souvent mésestimées voire même ignorées : l’organisation du travail, les outils de gestion de l’activité, les pratiques de management de la performance… En effet, le maintien et le retour en emploi ne sauraient se passer de bienveillance, d’empathie et gagneraient à une connaissance vulgarisée de la pathologie de la personne pour orienter les comportements de l’entourage professionnel. Mais au final, c’est agir sur l’organisation du travail, le management, le cadre réglementaire, etc. qu’il faudra décider et mettre en œuvre pour rendre possible un maintien effectif et soutenable
Les expériences qui constituent la matière première de cette étude ouvrent des voies concrètes pour progresser sur les déterminants organisationnels et gestionnaires du maintien en emploi. Enrichies de nombreuses expériences analogues (toutes choses inégales par ailleurs s’entend), l’étude rassemble et met en perspective les savoirs d’expérience sur les façons d’articuler travail, santé et performance accumulés par les salariées et les salariés, les managers, les élus, les dirigeants, les services de santé au travail de six Entreprises de Taille Intermédiaire. Des savoirs d’expérience qui, on le verra, nous invitent à renforcer notre attention à de nouveaux cadres de référence, où la santé ne signifie pas l’absence de maladie, où le travail ne se résume pas au rapport salarial et la santé au travail à la prévention des risques ; mais, où le travail peut être un facteur de rétablissement, contribuer au « travail de guérison » que tout malade entreprend et où le travail-thérapie devient un enjeu clé des possibilités réelles de progresser sur le maintien en emploi.
Toutes les expériences sont apprenantes et ouvrent des perspectives pour faire changer les « choses » (la loi, les pratiques de management, les outils de gestion, …), qu’elles évoquent :
- des situations claires, maitrisées (même si certaines peuvent être orthogonales du point de vue du droit…)
« Elle a formulé une demande claire : rester en contact. « Vous pouvez me donner du boulot » – sous-entendu j’en veux ! On a mis une VPN. C’était totalement illégal, mais ça a été décidé au niveau du groupe. […] Je lui ai donné à faire une étude sur les stocks. Elle adore ça. C’est des trucs qu’on peut faire qu’au calme. Elle livrait les résultats très vite. Ça voulait dire : « je ne vais pas bien, mais je vous montre que je vais bien et que je peux rebosser ». » (récit dirigeant)
« Je voulais continuer à travailler, j’en ai fait beaucoup, peut-être plus que ce qu’il aurait fallu… Ça aide aux soins et ça aide à avancer. Ça fait partie de la thérapie, et mon cancérologue était pour. Mais j’ai quand même réorganisé une partie de mon travail. » (verbatim salariée cadre supérieure)
« Je suis élue CHSCT depuis 6 ans… Et j’ai été réélue récemment lors de l’élection du CSE. C’était un peu particulier, parce que je me suis présentée alors que j’étais en arrêt. J’avais participé à certaines actions liées à la réorganisation du site, et je ne voulais pas perdre pied. C’est un choix. Ça m’a permis de garder des liens, d’être présente. En tant qu’élue, ça m’a aidé lorsqu’il a fallu gérer mon propre retour à l’emploi. J’ai rencontré le médecin du travail deux fois avant mon retour. J’ai aussi vu avec la direction du site quel poste je pouvais reprendre et à quelles conditions. » (récit, employée, élue)
« Ici, les gens sont polyvalents et on joue plus sur l’intéressement collectif. On ne peut pas attendre de gens polyvalents les mêmes rendements que dans les grandes structures. On a formé des magasiniers à faire de la saisie de commande, ils sont capables de prêter main forte en cas d’absence ou de maladie d’un salarié. C’est une approche globale. Ça se régule bien. Moi, je suis en bout de chaîne, je valide les plannings que les responsables réajustent au fur et à mesure » (récit directrice de production)
- des questions sur ce qui résiste
« Le fonctionnement de cette entreprise est un peu particulier avec le service de santé au travail externe : on me demande d’être en interface directe avec les managers. Ce n’est pas toujours évident, parce que les managers n’ont pas toujours les moyens de respecter les restrictions médicales… Au service RH, on me dit que mon interlocuteur n’est pas la RH mais les managers de production. » (récit médecin du travail)
« Si la personne ne nous dit pas ce qu’elle veut, juste les restrictions ou les besoins en temps thérapeutiques, alors on n’est pas à l’aise. Et si la personne n’a pas de restrictions et qu’on la met à son poste et qu’elle vous dit qu’elle ne peut pas, on fait quoi ? Soit on est arrangeant et on peut vraiment souvent l’être, soit on est dans autre chose, on a des papiers médicaux, on s’y conforme. » (récit manager de proximité)
« En tant qu’infirmières, on est sur le fil du rasoir avec le secret professionnel, d’autant plus qu’on est hiérarchiquement rattaché au médecin du travail (interentreprises) et au service RH. Il faut y aller masquées. Si on ne le dit pas et qu’il y a un pépin… […] On respecte le secret professionnel tout en signalant les dysfonctionnements d’organisation ». (verbatim infirmière)
« L’organisation tient parce que certains donnent plus que d’autres, c’est une organisation de compensation permanente, mais ce sont des compromis qui ne peuvent pas tenir dans la durée » (verbatim manager d’une unité de production).
« Dès que j’ai pu, à la fin du traitement, même si tout n’était pas « vraiment » fini, je suis revenue. J’ai pu adapter mes horaires en fonction de mes séances de kiné et chez le psy. Les RH ont été à l’écoute, tout a été pris en compte. Mon poste a été aménagé, on m’a donné une chaise et une souris, il y a un ergonome qui est venu nous voir. Mais je n’ai quand même pas pu reprendre tout ce que je faisais avant… Avant, je travaillais sur tous les services qui existent sur le site : relations commerciales, préparation de commandes et expéditions. Aujourd’hui, je ne suis plus que sur le versant marketing et relations commerciales, alors que la préparation, c’était mon premier métier. Là on est au téléphone, derrière un bureau… Je compte faire une demande pour retourner au service de préparation de commandes dès que ma dernière opération sera passée. Ça me manque, c’est ma formation de base. De temps en temps, j’y vais, pour qu’elles sachent que je suis encore là ! Pour les expéditions, je ferai la demande, mais plus tard. Je veux y aller petit à petit et ne pas mettre la barre trop haute. Mais j’ai vraiment envie de retrouver de la polyvalence ». (verbatim, employée)
- des idées sur ce qu’il conviendrait de faire, d’essayer
« Plutôt que d’avoir un livret de bonnes pratiques, il faut qu’on détermine ensemble des règles claires. Par exemple : est-ce que la personne peut garder son ordinateur quand elle est en arrêt ? Est-ce qu’on maintient ses primes d’intéressement malgré son absence ? Est-ce qu’on prend contact avec elle pendant son arrêt, et de quelle manière ? La réponse à toutes ces questions nous aiderait à clarifier notre position et à éviter de nous planter. Il faut que ces règles soient simples et lisibles. Ça ne veut pas dire qu’il faut respecter à la lettre ce que dit le droit du travail, sinon on risque d’être coincé dans des dispositifs trop figés. Mais il faut, en connaissant le droit du travail, délimiter les zones de risque et choisir là où on veut aller. » (récit direction fonctionnelle)
« La logique d’essai-erreur, je me l’applique, j’ai ma technique : je m’arrange pour que les infirmières appellent pour faire une visite de pré-reprise, je fais des préconisations sur la fiche de pré-reprise et je fais ensuite la visite de reprise dans les 10 jours. Ça me permet de voir si ce que j’ai mis en place est intéressant et de réajuster. Les infirmières de site sont indispensables à mon travail, mais les relations institutionnelles sont compliquées. » (verbatim médecin du travail)
L’étude s’organise en trois parties qui peuvent être travaillées indépendamment les unes des autres même si bien sûr elles forment un tout.
La première partie décrit des verrous qui entravent les progrès visés par les politiques publiques et attendus par la société et les entreprises.
La seconde met en perspective un ensemble de « récits d’expérience » composés à partir de la centaine d’entretiens réalisés sur le terrain, en immersion dans les entreprises ayant contribué à l’étude.
La troisième et dernière partie analyse ces terrains, les fait résonner/ raisonner avec des éléments théoriques clés pour terminer sur un jeu de dix propositions d’expérimentations destinées à « déverrouiller » les possibilités concrètes de progrès pour articuler travail, performance et santé et développer des modèles soutenables de « travail thérapie ».
1ère partie
Contexte, enjeux, verrous : le cadre de travail du projet « travail et cancer du sein dans les ETI »
Le projet « travail et cancer du sein dans les ETI » s’inscrit dans un contexte très dynamique quoique tendu, à la croisée de nombreux enjeux dont les évolutions, quoiqu’indépendantes, tendent à renforcer les attentes sociétales sur la capacité des entreprises à trouver des solutions pour articuler travail et maladie grave.
1. De quels enjeux s’agit-il ?
1.1 Le premier enjeu tient dans un chiffre : le cancer du sein touche une femme sur dix, dont la moitié en âge de travailler
C’est le cancer qui touche le plus la population active et il est féminin. Dans la plupart des entreprises, des salariées, des équipes, des managers, des élus du personnel et des professionnels de la santé au travail ont eu au moins une expérience de la survenue de la maladie, de l’absence et du retour. Que sait-on de ces réalités ?
Des statistiques issues d’études scientifiques récentes1En annexe 1, quelques extraits de données et une sélection de références bibliographiques d’études et de recherches sur cancer et maintien en emploi. témoignent de difficultés persistantes dans le champ de l’emploi et du travail après l’annonce d’un cancer du sein alors que les progrès thérapeutiques permettent désormais d’atteindre un taux de survie à 5 ans de 85%2Institut National du cancer, 2016:
- L’arrêt moyen pour un cancer du sein se situe entre 10 et 12 mois3Etude Calista
- un tiers seulement des femmes4Etude Calista qui veulent travailler pendant leurs traitements y parviendra;
- 71% des entreprises affirment avoir des difficultés à gérer le retour à l’emploi5Institut universitaire du cancer de Toulouse & Association « La vie après », enquête 2017;
- dans 50% des cas, lorsqu’une femme revient après son arrêt maladie, il y a un aménagement de son poste de travail, essentiellement via une réduction de ses horaires de travail;
- seules 8% des femmes bénéficient d’un contact entre leur médecin de soin et la médecine du travail;
- 44% des femmes concernées par un cancer du sein estiment que leur maladie a un impact important sur leur carrière;
- 61% des femmes se sentent fatigables et une difficulté centrale dans leur travail consiste à retrouver ou réinventer des voies pour être performantes;
- Les dispositifs et statuts existants (dont la RTH) ne sont pas toujours connus, compris, sollicités.
La déclinaison de ce premier enjeu dans le projet « travail et cancer du sein dans les ETI » invite à compléter ces données quantitatives en s’intéressant qualitativement à ce qui se joue au plus près des situations de travail dans les entreprises, pour décrire et comprendre finement les expériences des salariées concernées par un cancer, de leur équipe, de leur manager.
1.2 Un second enjeu structurant pour le projet « travail et cancer du sein dans les ETI » : « la responsabilité sociale des entreprises pour de vrai ».
En effet, les ETI entretiennent avec la responsabilité sociale un rapport exigeant, où la responsabilité se joue davantage à hauteur d’hommes et de femmes que dans des politiques ou des accords formels, coïncidant avec les indicateurs standards issus du reporting obligatoire. L’adaptation à toutes les contraintes formelles de reporting est non seulement couteuse pour les ETI mais aussi de peu de valeur ajoutée, une situation frustrante dans ces entreprises où même quand les chiffres se taisent, de multiples initiatives existent. Ces initiatives qui explorent le côté positif de la performance sociale engendrent parfois des innovations responsables à travers des bricolages organisationnels et humains malheureusement souvent contenus en « zone grise », insuffisamment sécurisées sur le plan juridique, sans toujours de garantie d’équité dans l’organisation, ou pas assez solides pour concourir à une reproductibilité et donc une véritable performance durable, créatrice de valeur.
Ainsi, le second enjeu du projet consiste à investir la RSE des ETI en se dégageant de ses dérives formalistes pour donner à voir et à comprendre les pratiques responsables mises en œuvre, notamment autour de l’idée « d’entreprise, territoire de santé6pour reprendre une formule mobilisée par Malakoff Médéric Humanis pour élargir les enjeux de santé au travail, de la prévention à la promotion de la santé.».
Le projet « travail et cancer du sein dans les ETI » a été conceptualisé en 2017/2018. Il a mobilisé successivement des entreprises de taille intermédiaire, des partenaires scientifiques ciblés et des partenaires institutionnels et financiers intéressés par le soutien de ce dispositif et désireux de contribuer directement à ses espaces de capitalisation et de pilotage. L’ensemble de la démarche est structuré dans la logique de l’innovation ouverte. L’écosystème qui a permis le lancement du projet est le suivant :

1.3 Une troisième série d’enjeux porte sur les politiques publiques, qui s’attachent à améliorer les dispositions réglementaires et les obligations en faveur du maintien en emploi et de la prévention de la désinsertion professionnelle.
Le Plan Santé au Travail (PST) 2016 – 2020 préconise d’élaborer des solutions permettant de maintenir en activité les personnes concernées par des maladies* telles que le cancer et les maladies chroniques évolutives, proposant pour cela une approche originale « fondée sur l’action concrète à partir de situations de travail réelles ».
Amplifiant la portée de ce changement de cadre, la « simplification de la réglementation » est l’une des voies ouvertes par le PST pour fluidifier des parcours professionnels de plus en plus longs et au cours desquels la survenue d’une maladie ne constitue plus une exception.
Le plan cancer 2014 -2019 fait quant à lui de la prévention de la désinsertion professionnelle un objectif essentiel, indiquant que « toute personne doit être acteur de son parcours professionnel ».
L’étude VICAN 5 confirme en effet que 5 ans après un diagnostic de cancer 20% des 18 – 54 ans ont perdu leur emploi.
L’Inspection Générale des Affaires Sociales décrit dans son rapport de 2017 intitulé « la prévention de la désinsertion professionnelle des salariés malades ou handicapés » différents dispositifs mis en œuvre par l’Assurance maladie pour faciliter le retour à l’emploi ou le maintien dans l’emploi, comme le temps partiel thérapeutique, les centres de rééducation professionnelle (CRP), le contrat de rééducation professionnelle en entreprise (CRPE) ou encore l’indemnité temporaire d’inaptitude (ITI).
L’offre de services de l’AGEFIPH a elle-même évolué récemment, avec le dispositif d’« emploi accompagné » dont l’objectif est de proposer un suivi dans le temps des personnes atteintes de maladies ou de troubles évolutifs. En effet, de plus en plus de personnes sont concernées par des maladies chroniques au cours de leur vie professionnelle, modifiant ainsi le profil des Bénéficiaires de l’Obligation d’Emploi des Travailleurs Handicapés (BOETH). Des évolutions qui engagent un changement profond par rapport au socle compensation/réparation qui a jusqu’alors prévalu pour penser les politiques de santé au travail et par extension, le maintien en emploi.
La prévention de l’absentéisme, en lien avec la réforme des IJJSS, alimente également les enjeux du maintien en emploi, avec de premières mesures dès 2018 pour faciliter, en cas d’arrêt longue durée (ALD) l’accès au temps partiel thérapeutique.
Sur cette troisième série d’enjeux, le projet contribue à alimenter la réflexion des décideurs en « cas d’usage » qui permettent de mieux cerner la façon dont les personnes sur le terrain, salariées concernées par un cancer et leur entourage professionnel mais aussi les services de santé au travail, peuvent s’emparer ou non des dispositions pensées pour soutenir le maintien en emploi et la prévention de la désinsertion.
2. Trois verrous persistants dans un contexte très dynamique et tendu
Avec de tels enjeux, le contexte est très dynamique écrivions-nous plus haut : de multiples initiatives autour de la survenue d’un cancer du sein se développent, facilitées par la montée en puissance des réseaux sociaux qui répondent au besoin de partager l’expérience de la maladie avec des pairs.
Pour autant, le contexte est tendu aussi; les recherche de la statistique nationale et les études et enquêtes d’acteurs clés du champ de la prévention et de la santé au travail convergent toutes pour pointer les tensions qui s’accumulent dans les modèles de mobilisation de la main d’œuvre, dans le secteur privé comme dans le secteur public, tensions traduites par exemple par l’augmentation continue de l’absentéisme, la judiciarisation de nombreuses questions en lien avec la santé au travail, les difficultés à envisager les conditions pour rendre effectif le maintien au travail dans le cadre de l’allongement de la vie professionnelle.
C’est dans ce contexte dynamique ET sous tension que de nombreuses initiatives portant sur « le cancer » pénètrent le monde de l’entreprise ; marginales encore, généralement réservées au monde des très grandes entreprises, elles bénéficient d’un large écho médiatique, sensible aux efforts qu’elles promeuvent pour sensibiliser les dirigeants et former l’encadrement au cancer, à la maladie et aux arguments qu’elles développent pour valoriser l’expérience intime de la maladie dans des entreprises qui souhaitent promouvoir des cultures plus humaines et bienveillantes.
Encadré
Les soutiens de Malakoff Médéric sur les projets relatifs au cancer
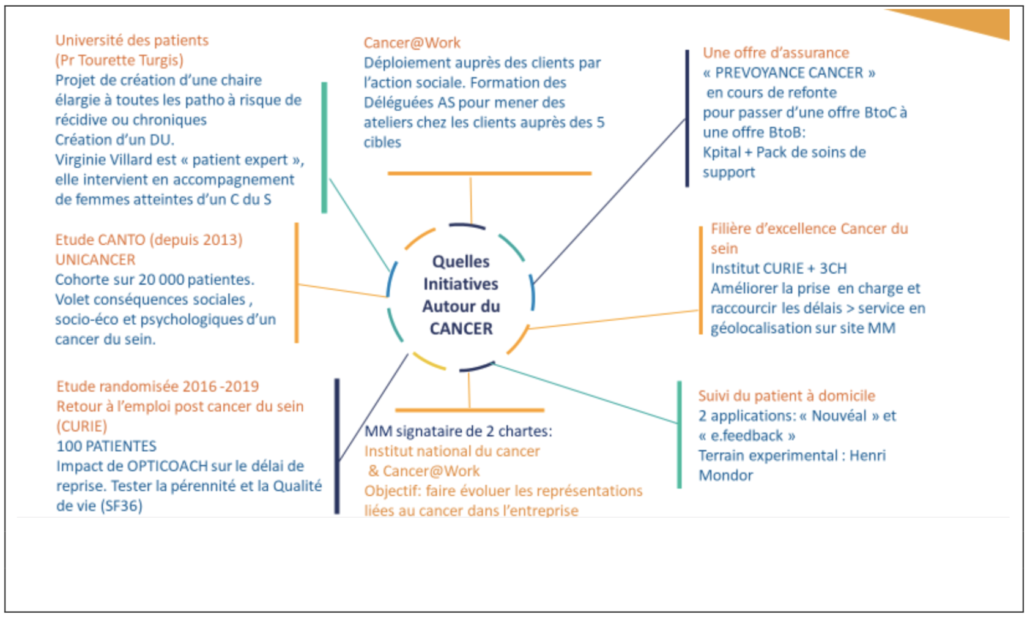
Des initiatives nombreuses, engagées mais qui peinent à infléchir réellement les pratiques des entreprises – les statistiques présentées plus haut le traduisent – pour répondre aux situations toujours singulières que la survenue d’un cancer du sein génère, pour la salariée concernée, ses collègues, son manager… et son travail.
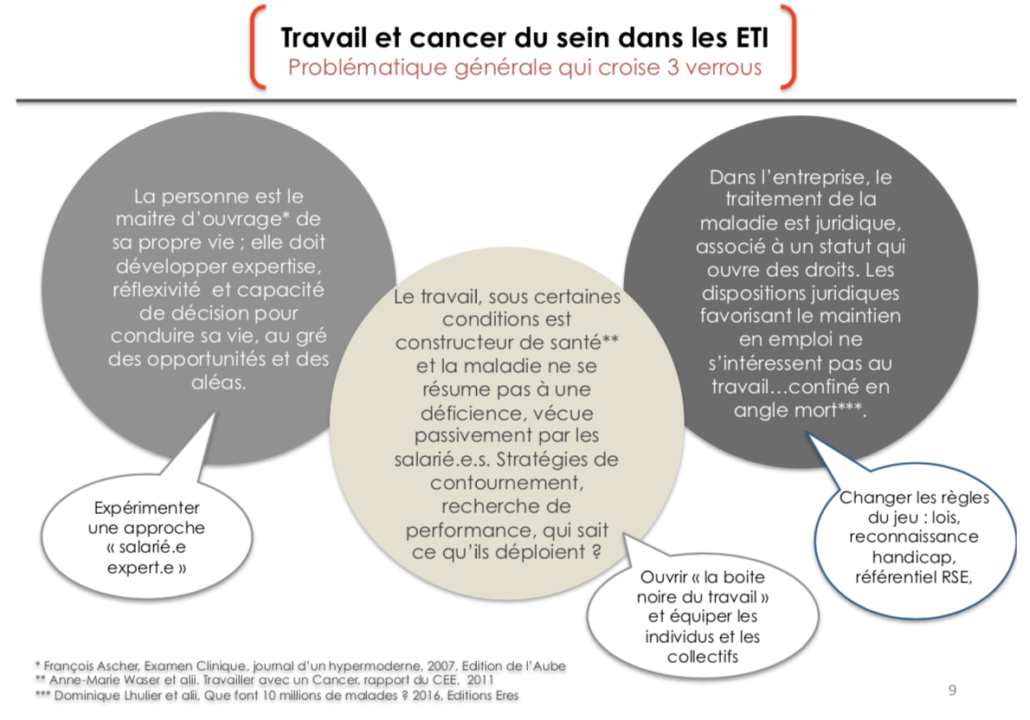
Le projet « Travail et cancer du sein dans les ETI » fait l’hypothèse que cette réalité contrastée et ces progrès lents à venir tiennent pour partie dans trois verrous.
2.1 Premier verrou : la santé au travail n’est pas l’absence de maladie et le travail, sous certaines conditions, est constructeur de santé.
Ne serait-ce que parce que, profondément ancré dans nos valeurs, le travail rime avec la santé7Waser, AM (coord), 2011, Rapport de recherche « Travailler avec un cancer », Centre d’Etude de l’Emploi. : la moitié des personnes qui veulent travailler pendant leur maladie disent le faire par envie personnelle, pour poursuivre leur vie « normale »8Etude de mars 2018 du centre Léon Bérard à Lyon, qui précise aussi que 15% des personnes poursuivent leur activité professionnelle par contrainte financière et 7% de peur de perdre leur emploi..
Pourtant, les représentations politiques et sociales représentent encore essentiellement le travail comme un ensemble de risques auxquels la personne fragilisée par la maladie serait passivement exposée. Adapter le maintien en emploi à ces situations nécessiterait logiquement de partir des risques du travail et des restrictions d’aptitude ou des « pertes » dues à la maladie.
Comment passer de ces représentations très répandues à une vision plus ouverte aux enjeux du maintien au travail, où les ressources de l’activité viendraient alimenter les stratégies des personnes pour concilier leur désir de travailler et d’être performantes et les incertitudes et les variations que fait peser la maladie sur leurs capacités productives ?
Des travaux de recherche9Tarantini Clément, Gallardo Lucille, Peretti Watel Patrick, « Travailler après un cancer du sein, contraintes et perspectives », PUF Sociologie 2014/2 vol 5 pages 139 à 155 ont mis en évidence que si les « étiologies profanes » interrogent très souvent le travail et sa part de responsabilité dans la survenue du cancer, cela n’est pas incompatible avec le fait que le travail soit aussi vu comme une activité nécessaire, désirée, pour contribuer au « travail de guérison ». Et que le « travail thérapie », grâce à la socialisation en lien avec la relation d’emploi mais aussi à travers l’engagement dans l’activité productive, est un élément clé pour de nombreuses personnes, les études épidémiologiques démontrant par ailleurs que le maintien en emploi est un facteur de santé et d’augmentation de l’espérance de vie en bonne santé10Haute Autorité de Santé « santé et maintien en emploi, prévention de la désinsertion professionnelle des travailleurs » recommandation pour la pratique clinique, argumentaire scientifique, février 2019.
2.2 Deuxième verrou : salarié, malade et maître d’ouvrage de sa vie ?
Dans nos sociétés développées, l’autonomie de la personne constitue une des finalités des politiques publiques, des droits sociaux et de nombreux dispositifs où il s’agit de développer les capacités d’agir des personnes pour elles-mêmes, dans leur environnement.
L’appel à « être responsable de soi, acteur de sa vie » est devenu une norme, même dans l’entreprise qui sait qu’autonomie et responsabilité de ses salariés, y compris dans les postes dits d’exécution, est un gage essentiel de performance.
Dans le champ de la santé aussi, l’impulsion donnée par « l’éducation thérapeutique du patient » ouvre une nouvelle voie, où le médecin ne détient plus seul l’expertise et l’autorité de la décision mais la partage avec le patient, qualifié alors de « patient expert ».
Et dans l’entreprise ? Quand maladie grave et travail cohabitent, peut-on compter sur l’expertise du travail du salarié concerné par une maladie ? Est-ce seulement envisageable dans le cadre de la relation de subordination et de la responsabilité de l’employeur ? Quelles pratiques managériales, quels outils de gestion favoriseraient les situations où le ou la salariée malade peut réellement être « maitre d’ouvrage de sa vie ». Et le numérique11Bobillier-Chaumon Marc-Eric, « entretien », Sociologies Pratiques, 2017/1 (« Il me semble intéressant d’aborder la manière dont les outils technologiques peuvent être appréhendés, non seulement comme une finalité, donc comme un objet permettant de réaliser une activité, mais aussi comme un moyen qui permet de réfléchir à l’activité elle-même »)? Peut-on imaginer des appuis de ce côté ? Et qu’est-ce que cela changerait aussi pour les professionnels de la santé au travail ? Que peut-on déverrouiller sur tous ces points ?
2.3 Troisième verrou : dans le monde du travail, le traitement de la maladie est juridique12Célérié, S., 2008, « Cancer et activités professionnelles des malades : les enseignements de trente ans de littérature internationale sur le thème », Sociologie de la santé, n° 28.
« Il définit la suspension du lien au travail et qualifie en incapacité, invalidité ou inaptitude les (im)possibilités des travailleurs ».
La possibilité de travailler pendant ou après la maladie quand la santé n’est pas encore retrouvée mais que le « travail fait partie de la thérapie » renvoie à de nouveaux cadres de référence pour définir ce qui est juste.
Comment envisager un cadre qui sécurise les personnes et les entreprises dans toutes les situations de retour ou de maintien au travail ? Peut-il s’inscrire dans un régime formel de ce qui est juste, avec les règles du droit comme seules armes ? Ou doit-il s’étendre à un régime fondé sur la confiance et l’engagement réciproque des parties à coopérer ? Quelles règles envisager pour compléter le lien contractuel de dispositions adaptées aux spécificités des situations où maladie et travail coexistent, quelles règles informelles retenir, quelles conventions d’usage diffuser ?
3. Synthèse de la lecture du contexte et des enjeux
Ces trois verrous et les questions auxquelles ils renvoient composent les objectifs du projet « travail et cancer du sein dans les ETI » et invitent à explorer les situations en environnement réel dans les entreprises pour se confronter à ceux qui, du fait de l’irruption de la maladie dans leur vie ou celle de leur collègue, ont été amenés à redéfinir ce qu’est la santé et ce que le fait de pouvoir travailler fait à la santé.
Le projet est donc l’occasion de questionner, grâce à l’expérience singulière des personnes confrontées à la maladie, la « boite noire du travail » qui, en temps ordinaire, reste le plus souvent opaque aux yeux mêmes de celui ou celle qui travaille.
Au fil du projet, ce questionnement doit nous éclairer sur la façon dont salarié(e)s et entreprises peuvent progresser pour faire face aux cas extrêmes de la variabilité du travail, quelle qu’en soit la cause. Cette gestion de la variabilité interroge en miroir la flexibilité de l’organisation et plus globalement les marges de manœuvre qu’elle offre aux collectifs et aux salariés pour structurer leur activité.
La démarche du projet « travail et cancer du sein dans les entreprises » se distingue nettement d’études de type «diagnostic» en plusieurs points fondamentaux sur lesquels il convient d’insister. Le projet ne s’intéresse pas à la « situation moyenne » du maintien en emploi et plus précisément du maintien en emploi des femmes concernées par un cancer du sein, situation campée par des études de référence « ramassées » de façon un peu lapidaire en quelques chiffres clés qui montrent les immenses progrès à réaliser Ainsi, le projet ne cherche pas à faire un contre diagnostic qui viendrait corriger ou nuancer les résultats de ces travaux dans une nouvelle étude.
Le projet a d’abord l’ambition de contribuer aux efforts de transformation menés par différents types d’acteurs, en misant sur un écosystème rassemblant des contributeurs concernés (directement, dans leur vie, dans leur expérience professionnelle, indirectement, par leurs expertises, leurs mandats, leurs responsabilités) et les engageant dans une conduite de projet concourante décrite en détail dans l’annexe 4.
Pour contribuer aux efforts de transformation que réclame la situation moyenne très insatisfaisante au regard des ambitions de maintien en emploi attendues, le projet a pris le parti de s’intéresser en priorité aux entreprises et à leurs représentants qui acceptaient de porter témoignage de ce qu’elles avaient fait (pas nécessairement réussi mais fait, délibérément) pour prendre en charge des trajectoires de maintien. Autrement dit, les matériaux sur lesquels se concentre le projet dans la phase exploratoire rapportée ici ne prétendent aucunement être représentatifs de la réalité moyenne des situations de retour ou de maintien en emploi. Ils dessinent des mondes possibles du maintien en emploi dont seront retravaillées, dans les boucles successives15 du projet, les montées en généralité souhaitables.
|
Des récits stylisés pour découvrir et comprendre La phase d’immersion dans six ETI a permis de rencontrer près d’une centaine de personnes, concernées directement ou indirectement par un cancer du sein ou une maladie grave, dont la survenue a développé une expérience très singulière mais dont la portée est universelle ; cette expérience, c’est l’apprentissage des réponses possibles pour concilier maladie grave et engagement dans le travail « comme thérapie ».
Ainsi, cette note technique pourrait être doublée d’un avertissement au lecteur : chaque récit est une composition, nourrie de plusieurs cas, situations, outils rencontrés dans les six terrains d’entreprises, et prétend à une portée universelle et non à l’exposition de tel ou tel cas dans telle ou telle entreprise. |
2ème partie
Le maintien au travail pendant ou après la maladie grave ; que nous enseignent les expériences de celles et ceux qui l’ont vécu ?
Les récits qui sont partagés ici abordent résolument les questions liées à l’activité de travail, les régulations nombreuses et évolutives qu’elle réclame ; ils interrogent les dispositifs réglementaires ou managériaux qui rendent plus ou moins possibles les aménagements à apporter pour répondre aux attentes multiples du « travail thérapie », notamment parce que celui-ci n’a de sens que si la personne se sent performante dans son activité. Ils ouvrent sur des voies d’innovation quand des solutions mises en œuvre dans telle ou telle situation de retour ou de maintien apparaissent très prometteuses pour d’autres situations.
Nous avons organisé dans trois styles de récits la grande variété des situations et des expériences que nous avons pu découvrir et analyser :
- les mondes bricolés du maintien au travail
- les armes du formalisme du droit et de la santé pour le maintien au travail
- le maintien empêché
Pour chacune de ces grandes catégories, cinq, six ou sept récits stylisés permettent de découvrir les expériences vécues et de réfléchir aux voies possibles pour améliorer le maintien au travail et en emploi.
1. Les mondes bricolés du maintien au travail
Voici des récits qui restituent des entretiens où c’est l’activation de tous les leviers possibles pour favoriser le retour et/ou le maintien au travail qui domine. Le désir – ou le besoin – de travailler, quelles que soient les raisons qui le motive est le point de départ des stratégies d’action. La maladie, le cadre juridique sont des données de contexte avec lesquelles les protagonistes bricolent pour arriver à leurs fins : travailler.
Tous les bricolages semblent exister, des plus robustes et défendus pour les effets bénéfiques qu’ils produisent du point de vue des protagonistes, aux bricolages les plus fragiles.
Tableau de synthèse des récits « bricolés »
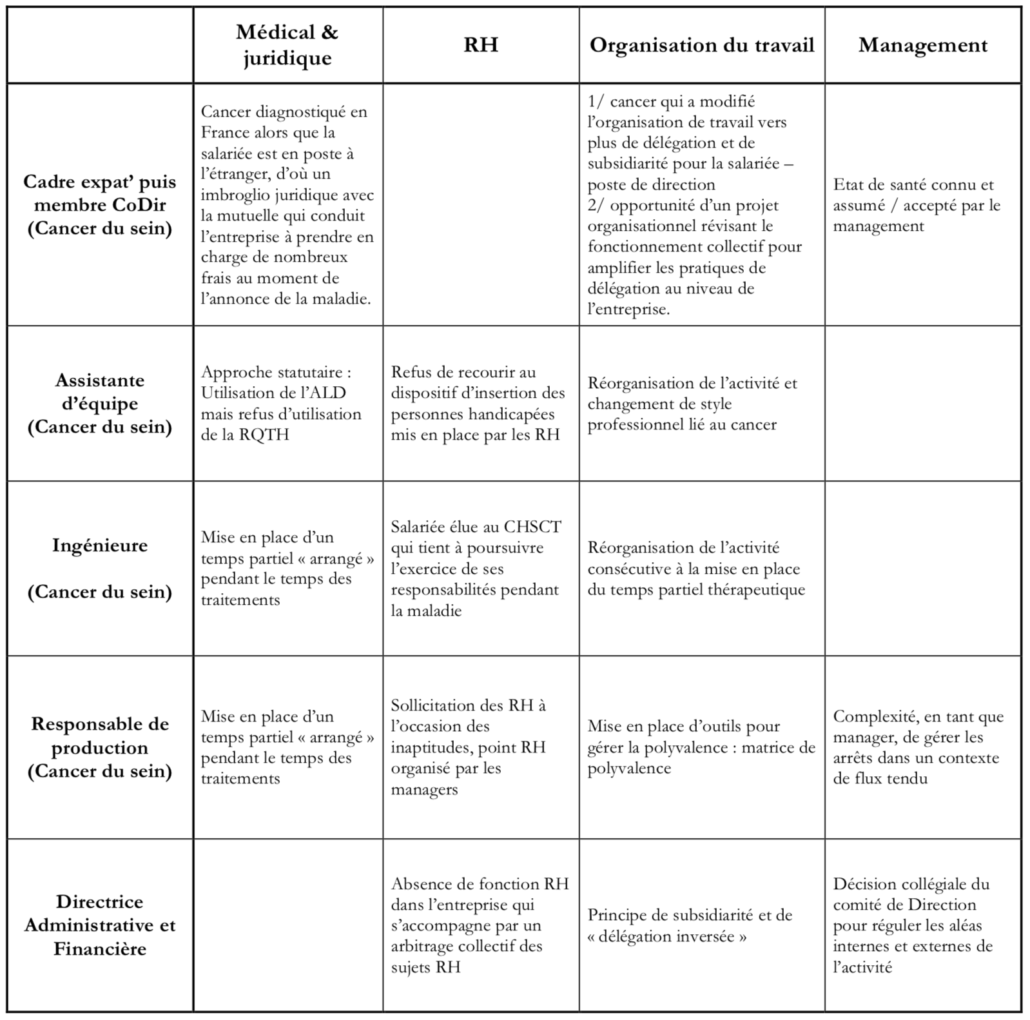
1.1 Maintien bricolé dans le cadre d’un poste de direction (cancer du sein)
Je suis guérie maintenant mais quand cette histoire est arrivée, je travaillais en Chine, où j’étais partie avec mes deux enfants. C’était une période d’expansion pour l’entreprise. La semaine de mon diagnostic, j’étais revenue en France pour une réunion importante durant laquelle j’ai eu une opportunité professionnelle intéressante : on m’a proposé de faire partie de la direction. Bien entendu, j’ai accepté !
J’ai parlé tout de suite de mon cancer car il était hors de question que je reste en Chine : je savais que le protocole allait être long. Ma hiérarchie a été vraiment très compréhensive et j’ai pu, grâce à leur aide et leur écoute, revenir en France en catastrophe, me faire opérer, et enchaîner. Heureusement, car ma mutuelle n’a pas voulu prendre en charge mon rapatriement – et celui de ma famille : j’étais expatriée, j’avais consulté en France, mon cas n’était pas prévu. Alors c’est mon entreprise qui a payé tous les frais. L’entreprise et tous mes collègues m’ont bien aidée dans cette période.
A la suite de mes premiers soins, on m’a laissée libre d’organiser mon mi-temps thérapeutique comme je le souhaitais, sans que cela n’ait de conséquences sur mon salaire. J’ai été en mi-temps quasiment sur toute la période de maladie, soit environ 3 ans. Je voulais continuer à travailler, j’ai poursuivi mon activité tout du long, même si parfois j’étais fatiguée. Ça m’a permis de rester au courant et de ne pas perdre le lien. C’était vraiment important pour moi. J’ai eu 5 opérations, avec à peu près une semaine d’arrêt à chaque fois. Entre ces opérations, je m’organisais comme je voulais, comme je pouvais, en fonction de ma fatigue ou de mes rendez-vous. Au début, j’envoyais des mails pour prévenir de mon organisation et de mes horaires, mais très vite, j’ai arrêté. L’entreprise et le service RH me faisaient confiance. Dans les faits, la Sécurité sociale a pris en charge 50% de mon salaire, alors que j’ai bossé plus de 50% de mon temps… C’est moi qui gérais comme je voulais. S’il fallait changer quelque chose au niveau des dispositifs de prise en charge, ça serait autour de cette question. Je trouve que ce n’est pas forcément adapté à toutes les situations… En tout cas, pour moi, ça ne l’était pas.
Je voulais continuer à travailler, j’en ai fait beaucoup, peut-être plus que ce qu’il aurait fallu… Ça aide aux soins et ça aide à avancer. Ça fait partie de la thérapie, et mon cancérologue était pour. Mais j’ai quand même réorganisé une partie de mon travail. Par exemple, j’ai embauché une personne comme maillon intermédiaire dans la partie commerciale, pour me décharger d’une part du travail. Et puis, j’ai aussi dû laisser traîner une partie des dossiers, qu’on a repris plus tard. Je discutais beaucoup avec mon supérieur, on s’arrangeait ensemble. Comme je n’étais pas toujours là, j’ai été obligée de donner plus d’autonomie à mes équipes, et de faire confiance. J’ai dû déléguer, ce que je ne faisais pas forcément avant. Maintenant, je peux dire que c’est bien mieux pour moi et pour mes collaborateurs. Depuis mon cancer, je ne travaille plus chez moi alors qu’avant je faisais des heures de dingue. J’ai revu ma façon de voir le travail, et aussi mes priorités. La maladie, ça fait réfléchir.
Et puis l’organisation de l’entreprise a changé quasiment en même temps que ma maladie. Petit à petit, on a changé nos modes de management, on est passé en mode agile. Ça change une entreprise ! On a fait se rencontrer deux mondes, ça aurait peut-être été différent si je n’avais pas été autant sensibilisée… Parce que j’ai beaucoup lu pendant mon arrêt et mon cancer a changé ma façon de voir les choses. D’une certaine manière, je sais que mon cancer a accéléré cette réorganisation, même si je ne peux pas vraiment évaluer l’impact que ça a eu.
1.2 Maintien bricolé dans le cadre d’un poste d’assistante d’équipe (cancer du sein)
Ma difficulté, c’était de savoir comment ça allait se passer par rapport au travail, sachant que je n’ai jamais voulu être arrêtée. Mon premier problème, ça a été de connaître les dispositifs existants : qu’est-ce qui existe dans le droit du travail ou dans la convention collective par rapport à mon cancer ? Je me suis renseignée sur Internet pour savoir s’il était possible de réaliser des examens sur le temps de travail. C’était possible parce que je suis en ALD (Affectation de Longue Durée). J’avais besoin de me raccrocher à la vie, d’avoir un environnement social… Pour moi, c’était une maladie invisible que je devais subir sans avoir à me poser des questions. La maladie, je ne la ressens pas. Sur le plan pratique, sur le plan physique, je ne sens pas le cancer, je suis débordante d’énergie. Si on pouvait retirer le mot cancer, ce serait bien. Je n’ai pas eu de métastases, j’ai eu un « cancer de vieux »… C’est difficile d’être malade, mais c’est difficile de faire en plus des tas de démarches pour continuer la vie normale.
Dans un premier temps, je suis allée voir ma manager. Je lui ai expliqué. Je lui ai dit que j’allais avoir une batterie d’examens sur plusieurs semaines. Heureusement, j’ai pu m’arranger. Pendant le traitement, j’avais des horaires flexibles, et je me suis organisée avec la clinique à côté de chez moi pour faire les séances de radiothérapie le soir. J’ai fait le choix de la clinique : sur des choses aussi importantes qui touchent à la féminité, j’ai choisi de prendre le mieux. Mais c’est sûr que financièrement, c’est un problème : on est remboursé au tarif Sécurité sociale, mais à chaque séance avec un spécialiste il faut ajouter 50€ d’honoraire… Et ici, on n’a pas une bonne mutuelle. J’ai juste eu droit à de l’aide-ménagère, et uniquement le temps des traitements…
Pendant mon arrêt maladie, j’ai travaillé de chez moi. C’était pendant les vacances et c’est passé inaperçu. J’aime savoir qu’on peut me rendre service – c’est du donnant – donnant. Ils voient que je ne suis pas quelqu’un qui abuse de la situation. Quand je dois porter quelque chose, je demande aux jeunes, on a des petits arrangements, ça se fait en bonne intelligence. J’ai des chocolats dans mon placard, je détourne le truc sans parler du fait que j’ai mal au bras. En ce qui concerne le mi-temps, financièrement, je perdais de l’argent. Je ne voulais pas me justifier et je ne voulais pas qu’on me mette de côté.
A l’occasion d’une intervention organisée par l’entreprise pendant la semaine du handicap, je leur ai dit « on ne peut pas connaître la vie privée des gens ! ». J’ai réagi par rapport à la sensibilisation faite sur la RQTH (Reconnaissance de Qualité de Travailleur Handicapé). Je n’ai pas envie de me justifier, de partager que je suis un monstre. C’est le jugement qui compte, je ne veux pas être jugée. Je ne me sens pas concernée par les dispositifs sur le handicap mis en place dans l’entreprise.
Moi, je suis autonome, comme tout le monde dit. Le cancer, ça m’a permis d’aller à l’essentiel, de faire de la gestion à temps contraint. J’ai appris à ne pas parler à tout le monde et à relativiser. Quand je ne peux pas faire les choses, je me dis : « ce n’est pas grave, je le ferai demain », et je donne de la visibilité aux gens. Je suis transparente, je leur dis « je le ferai dans 2 jours », j’explique que je ne peux pas le faire tout de suite. Il faut communiquer et donner de la visibilité, ne pas passer son temps sur des détails. Le cancer, ça m’a fait prendre plus de recul sur mon travail. Avant, je faisais toujours une tâche pour quelqu’un. Maintenant, je me demande : « qu’est-ce qu’elle veut, qu’est-ce qu’elle demande ? ». Je vais plus loin dans la démarche. Jusqu’à maintenant, je faisais pour faire. Aujourd’hui, je demande comment être plus efficace. Ça a créé un déclic. Je pose les sujets, je vais voir au-delà.
Je m’investis parce qu’on m’a fait confiance. On m’a donné la possibilité d’avancer différemment, notamment ma manager. « Tu es pressé ? Pas moi ! ». Je leur dis direct, sans culpabiliser. Les relations sont plus agréables, plus détendues. Sur certaines choses, je prends plus de temps, par exemple sur la gestion des mails. Je ne me stresse plus.
Je me rends compte que j’ai continué à travailler plus qu’avant. J’avais besoin d’éviter de tourner en rond. J’ai travaillé sans voir la fatigue. C’était une période de forte activité, je voulais me sentir normale, vivante. On m’a traitée de « warrior », je n’aime pas ce terme. Je ne suis pas un exemple et ne veux pas être donnée comme exemple. J’ai vécu les choses comme je les ai vécues. Quand je sais qu’il y a une personne qui est porteuse de handicap, je m’occupe d’elle. J’ai envie d’aider ; on ne peut pas surmonter tous les problèmes seul, on n’a pas l’habitude. « Moi aussi j’ai connu situation pénible, je te comprends ». On a créé un petit groupe informel entre collègues qui ont eu des pépins de santé, « on en rigole, nous on est les handicapés de la boîte » !
Ma manager m’a demandé si elle pouvait parler de mon cancer au moment de la revue RH annuelle. Avant, je ne me sentais pas d’en parler, le regard de l’autre peut être dur, ça aurait nécessité de me justifier. A cette réunion, ils ont fait l’éloge de l’année que j’ai passée. Ma manager leur a dit : « Et si vous saviez tout : elle a fait une super année et en plus elle a eu un cancer. » C’était aussi difficile pour elle « d’expier le truc », elle avait besoin d’en parler.
1.3 Maintien bricolé dans le cadre d’un poste d’ingénieure, adjointe d’un service fonctionnel (cancer du sein)
J’appartiens à un site d’une soixantaine de personnes, dont l’activité a été en baisse et qui se restructure avec un site voisin, qu’on ferme. Je suis ingénieure, adjointe du service qualité. Ma tumeur a été détectée fin 2017 au cours d’une mammographie de routine, que mon médecin pratique dès 40 ans. J’en ai 43. Après la détection, il y a l’échographie de contrôle, la biopsie, l’examen des ganglions… le plus dur dans cette période, c’est le temps qui s’arrête, les examens, l’incertitude… j’ai continué à travailler à temps complet, je ne voulais pas rester à la maison et j’ai demandé à mon médecin de ne pas m’arrêter, c’était 9 mois l’arrêt prévu pour mon cas. J’ai travaillé à temps complet y compris pendant la première chimio.
Ma supérieure est la directrice adjointe de l’établissement, elle m’a tout de suite proposée de faciliter au maximum mon organisation, y compris d’ailleurs pour éviter les microbes en diminuant les sources de contacts ! On a beaucoup anticipé et dès ma mammo en fait, quand j’ai eu les résultats et que je savais comment ça allait se passer : les traitements, l’opération, re les traitements, on a pu discuter avec ma responsable. Il fallait décider de ce qu’on allait faire : me remplacer ou déléguer mes responsabilités. C’est la deuxième solution qui a été privilégiée, pour une simple raison : on ne pouvait pas prendre un remplacement pour des périodes qu’on était incapables de réellement définir à l’avance. Alors on a listé les dossiers traités exclusivement par moi-même, fixé des points de rencontre réguliers pour que les gens soient autonomes sur les sujets que je déléguerais à chaque fois que je serais en arrêt, que les collègues puissent assurer, que je ne leur laisse pas une « patate chaude ».
Le fait d’être dans cette dynamique, ça permet de ne pas penser qu’à la maladie. Je suis soutenue chez moi aussi, mon mari, mes enfants, c’est important pour l’équilibre de tous que je continue de travailler. Si je travaille, c’est que ça va. Même si on est épuisé parfois, continuer de travailler c’est ce qui contribue à la fatigue mais c’est ce qui fait tenir en même temps. en fait.
En plus, je suis élue au CHSCT et on avait un projet de réorganisation auquel je voulais participer, on avait pensé ce projet juste avant mon cancer et je voulais aller au bout : des personnes en mutation allaient arriver dans l’établissement, on allait élargir les plages horaires pour tout le personnel en récupérant une activité de production d’un établissement qui fermait…bref, je voulais en être.
Après, pour ma deuxième phase de chimio, j’avais un autre protocole et là j’ai dû adapter mon organisation, j’ai vu avec ma responsable et le médecin du travail. J’avais mes injections le mardi, j’aurais préféré le vendredi pour pouvoir me reposer le week-end, mais bon, moi, mes jours à enjeux, c’est le lundi avec les réunions d’équipe et le vendredi avec les feedbacks de la semaine. Donc en milieu de semaine ça pouvait coller. J’ai eu de la chance de ne pas avoir tous les effets secondaires dont on parle. J’ai pu jongler, m’adapter et j’ai pas mal joué aussi avec les projets et les missions en interne pour équilibrer ma charge, ce que je pouvais déléguer sans trop charger les autres, ce que je pouvais partager aussi avec des collègues contents de pouvoir découvrir un pan de mon activité et rendre service. En fait, quand on commence à déléguer comme ça, à coopérer pour pouvoir partager son travail, on ne reprend plus un dossier de la même façon : on s’interroge vraiment sur sa propre plus-value avant de le reprendre… ou pas.
Il faut dire que le cadre du temps partiel thérapeutique, c’est quand même contraignant…On avait fixé des jours (le lundi toute la journée, le jeudi la demi-journée, le vendredi toute la journée) mais dans les faits, j’adaptais ma présence à ma forme. C’est important d’être opérationnelle et « au top » quand on vient travailler, précisément parce qu’on est malade. Après, vraiment, ce qui compte, ce n’est pas d’abord les heures même si ça compte, c’est bien l’organisation du temps, les activités qu’on peut garder, celles qu’on doit déléguer. Il faut commencer par cela en fait et seulement après, on voit comment ça peut coller dans la semaine et le temps partiel thérapeutique. Heureusement qu’on avait anticipé tout ça pour mon cas car j’ai changé de formule de temps partiel au fil de mes traitements, par exemple, quand j’ai eu ma radiothérapie, c’était calé tous les matins. Si on n’avait pas bien réfléchi à mon travail, ça aurait été n’importe quoi.
Et dès que la radio a été finie, c’était début août – j’avais eu un mois d’arrêt en juillet à cause des brûlures, arrêt qui avait été pendant mes congés, avec un mari et des enfants, vous ne pouvez pas réellement choisir, j’ai dû passer mes congés en arrêt – j’ai repris à temps complet, profitant du calme relatif du mois d’août pour me relancer. Dès mi-septembre j’étais à fond. J’aurais aimé viser le poste de ma responsable qui est partie à la retraite en avril. Mais notre établissement a une nouvelle directrice depuis peu et avec le contexte sur les mutations, mes traitements, tout le monde a été un peu refroidi au final. J’ai quand même envie d’évolution, de passer à autre chose, de connaître de nouveaux horizons. Je suis toujours en traitement de fond et je sais que mon pronostic est moyennement bon. Ici, personne ne le sait. J’ai envie d’être utile. Pour autant, je ne re-postule pas au CSE, il y a quelqu’un de très performant au CE. Je reste en soutien si utile, sans mandat, la directrice de l’établissement est d’accord avec cela.
Pour tout cela, cette façon de voir les choses, au final, mes mandats d’élue m’ont bien aidée : j’ai appris à m’exprimer sur les conditions de travail, à parler d’organisation, de moyens. Je pense que j’ai eu moins de difficultés que d’autres à exprimer mes besoins, à solliciter ma hiérarchie, la médecine du travail. Mais les « aidants » dans l’entreprise, ce n’est pas évident. On leur demande beaucoup, ils sont contents de pouvoir faire ce qu’on leur demande, mais quand ça vient trop chambouler leur organisation à eux, ça a des limites. C’est pas évident…Il faudrait pouvoir creuser cette histoire de délégation ou pas, quand ça devient un fardeau. Moi, j’ai une collaboratrice qui m’a ouvertement dit que c’était devenu compliqué pour elle. Elle a été honnête, je l’en remercie. Ma responsable qui avait pris certains de mes dossiers m’a dit aussi, après coup, que cela avait été un poids… Mais c’est un choix qu’elles ont porté, elles disent qu’elles ont gagné une meilleure compréhension de ce que je fais.
Pour terminer, je voudrais dire qu’on peut mieux s’arranger avec ses contraintes de traitements, ses enjeux au travail si les gens n’en savent pas trop, c’est compliqué mais ce n’est pas la peine que la maladie recouvre tout… c’est ma responsable qui avait accepté d’annoncer ma maladie aux gens puis j’ai fixé les règles du jeu : pas de compassion, pas de regards attristés. Quand on me disait « tu es forte », je détestais, je ne voyais pas cela comme une force mais comme un besoin, je voulais me projeter et que chaque chose reste à sa place. Pendant mon entretien annuel, ma responsable m’a dit que j’étais un exemple. Mais moi, je l’ai fait pour moi, pas pour faire un exemple. Pour avoir du recul sur tout cela, j’ai intégré une association « rose up », ça permet de relativiser même si ce n’est pas évident de se retrouver entre cancéreuses. Quoique l’autodérision des malades entre elles, qui fait tant de bien aussi, ceux qui ne sont pas malades ne peuvent pas comprendre. C’est un monde…
1.4 Maintien bricolé du point de vue de la responsable d’une entité de production
Je travaille dans cette entreprise depuis 36 ans ! Avant, j’occupais un poste de cheffe de projet, et c’est à cette période, il y a une dizaine d’années, que j’ai été touchée par un cancer. J’ai repris à temps plein après mon opération, puis je suis repassée à mi-temps le temps des rayons, ça a duré un mois. J’avais un poste administratif qui me permettait de bien m’organiser, et puis j’ai eu beaucoup de soutien de ma hiérarchie et des collègues. Mon travail a été redistribué, et je n’ai jamais eu l’impression de gêner ou que ma maladie ait posé problème. Si j’avais les rayons le matin, je travaillais l’après-midi, et inversement. On s’arrangeait, j’étais directement sous la responsabilité, du directeur, ça simplifie aussi ; on a confiance, on n’a pas besoin de passer par des signatures et tout.
Aujourd’hui, je suis passée manager sur un département de production… et je vois de l’autre côté de la barrière. Je gère 4 services dans un département, des services qui n’ont pas la même technicité, qui ne demandent pas les mêmes choses en compétences et qui n’ont pas les mêmes contraintes dans le travail. Dans nos équipes, on n’a pas des effectifs énormes : il y a entre dix et quinze personnes par équipe, et dans la plus petite, ils ne sont que cinq… Alors quand on a une personne qui ne peut pas faire quelque chose, c’est à une autre de le faire. C’est compliqué, parce que certains ne veulent pas changer de département de production, ni même de service parfois. Ils disent ne pas se reconnaître dans l’activité de l’autre département. C’est aussi compliqué car on jongle : il y a les restrictions d’aptitudes qu’on doit prendre en compte, mais dans l’effectif, un ETP reste un ETP.
On a quand même de la souplesse car tout le monde bouge, on a construit l’organisation comme ça pour répondre à nos marchés ; la souplesse, c’est du doigté, de la bonne connaissance de l’activité et de la visibilité sur le planning. C’est aussi des outils, nous on utilise une matrice de polyvalence, on reporte tout dessus : les mi-temps thérapeutiques, les restrictions… et aussi les absences. Ça simplifie la gestion, enfin si on peut dire, car cela met surtout en évidence les contraintes qu’on a et c’est pas facile à gérer ! Réussir à composer avec tout ça c’est compliqué, et on n’a pas toujours d’harmonie à la fin.
Par exemple, pour les absences de courte durée, c’est frustrant et on doit réaménager parce que tout est désorganisé, mais ça se fait, c’est un peu le quotidien. Par contre, quand la personne connaît la durée de son absence, on peut la remplacer. Mais quand elle revient avec des restrictions, c’est encore beaucoup plus compliqué. Ce sont des gens qui sont des salariés de la société mais qui ne sont plus des salariés lambda : il faut souvent tout réorganiser autour d’eux et réaménager leur poste.
Et parfois, les collègues ne comprennent pas tous ces changements. Ils doivent prendre le relais et compenser en faisant des heures supplémentaires ou en venant le samedi, et, bien sûr, les équipes ne sont pas toujours partantes. Surtout quand on doit essayer de ne pas mettre la personne en porte à faux et qu’on n’a pas vraiment de justification à donner puisque ce qui lui arrive, sa maladie, ça ne nous regarde pas.
On essaye de faire au mieux avec les infos qu’on a, sans laisser la personne de côté.
Quand une personne revient et qu’elle ne peut plus reprendre son poste, on essaye de trouver une solution. On sollicite les autres collègues, on va voir les RH. Parce que franchement, le licenciement pour inaptitude, ce n’est pas dans les habitudes de la maison. Nous, on a une culture familiale, on essaye de faire au mieux avec les moyens qu’on a. Mais parfois, on a un peu l’impression de se refiler les personnes qui ne vont pas d’un service à l’autre et on se sent un peu piégés avec les inaptitudes. On ne sait plus trop où mettre les gens. Notre directeur de site demande aux managers d’avoir un point RH à toutes nos réunions de pilotage, mais on est tirés par les questions de production, on a beaucoup de commandes, il faut respecter les délais, on a de plus en plus de procédures à suivre pour les marchés qu’on sert ; on n’a pas toujours la tête pour gérer les personnes malades. En fait, en tant que manager, sur les aspects RH, on est un peu démunis.
Moi, je sais que je suis beaucoup dans l’empathie, je vais parler avec les gens pour essayer de rentrer dans le cœur du problème et trouver une solution. Mais je ne sais pas toujours comment faire pour ne pas me laisser emporter par cette empathie et rester centrée sur le travail de la personne. Ça serait utile d’avoir un guide pour nous aider là-dedans, pour nous orienter ou nous donner des pistes, qu’on reste bien sur ce qu’on peut proposer à la personne dans le cadre de ses compétences et de sa santé.
1.5 Le maintien bricolé vu depuis le poste d’une directrice, membre du Comité de Direction
Je suis Directrice Administrative et Financière de la filiale depuis plus de 20 ans. Je gère beaucoup de volets : finance, juridique, services généraux, informatique, et aussi le volet RH – on n’a pas de RH en interne. Sur tous ces volets, les décisions se prennent de façon collective. On a une réunion mensuelle avec toute l’équipe de Direction, mais on doit être réactif et répondre aux sollicitations au jour le jour. Pour gagner en fluidité, on s’est créé un WhatsApp incluant toute l’équipe de Direction. On y traite tous les dossiers urgents. Ça peut aller d’un problème avec un fournisseur, à un salarié dont on vient d’apprendre un cancer. Ça crée un espace d’échange qui est hyper important. La réactivité, ça ne veut pas dire la précipitation. Il faut qu’il y ait une discussion avant de prendre position, et dans une petite entité comme la nôtre, ça se fait assez facilement.
En ce qui concerne la gestion des problèmes de santé, j’ai surtout appris qu’on ne sait jamais ! C’est difficile d’avoir des idées avant d’avoir été confronté aux situations. Ça oblige à être dans l’écoute, sans avoir d’a priori ou de croyances, et ça oblige à en parler ensemble pour se faire une idée. On a eu le cas d’une personne qui a eu une cardiopathie et avec qui ça s’est mal passé. Tout le monde a beaucoup investi pour faire en sorte qu’elle puisse revenir travailler, mais ça s’est soldé par un échec… Dans ces cas-là, c’est impératif de sortir de l’affect pour prendre du recul. Dans une ETI comme la nôtre, on est tous très proches avec les salariés qu’on connaît parfois depuis des dizaines d’années. Quand les relations tournent mal, ça peut vraiment faire du dégât de tous les côtés. On marche à la confiance, et quand elle est rompue, ça peut vite basculer à un sentiment de trahison.
D’où l’importance de fixer un cadre, pour sortir de relations strictement informelles. Il faut qu’on soit capables de s’adapter, mais en étant clair sur l’endroit où on met le curseur. Il ne faut pas que la personne ait l’impression qu’on fait les choses pour elle. C’est de ça dont je parle quand je parle d’organisation, il faut éviter de trop être dans l’interpersonnel. Par exemple, quand le salarié atteint de cardiopathie était en arrêt, j’ai proposé qu’on lui fasse une carte de vœux au nom de tous, et qu’on l’invite au repas de Noël. Ce n’est pas l’un de ses collègues qui lui témoigne son affection, c’est l’entreprise qui lui signale qu’il fait toujours partie de l’équipe, ce n’est pas pareil !
Plutôt que d’avoir un livret de bonnes pratiques, il faut qu’on détermine ensemble des règles claires. Par exemple : est-ce que la personne peut garder son ordinateur quand elle est en arrêt ? Est-ce qu’on maintient ses primes d’intéressement malgré son absence ? Est-ce qu’on prend contact avec elle pendant son arrêt, et de quelle manière ? La réponse à toutes ces questions nous aiderait à clarifier notre position et à éviter de nous planter. Il faut que ces règles soient simples et lisibles. Ça ne veut pas dire qu’il faut respecter à la lettre ce que dit le droit du travail, sinon on risque d’être coincé dans des dispositifs trop figés. Mais il faut, en connaissant le droit du travail, délimiter les zones de risque et choisir là où on veut aller.
Et puis, il y a nos règles et nos envies à nous, mais le salarié, de quoi il a envie, lui ? Il faut formaliser un espace d’échange, et avoir en tête que dans une maladie chronique, la réaction du salarié peut évoluer dans le temps. Moi, je suis favorable à ce qu’il y ait un entretien systématique au retour du salarié avec son manager, pour faciliter l’échange dans un cadre formel. On pourrait s’inspirer du format de l’entretien professionnel, pour que la personne puisse plus largement s’exprimer sur son parcours. C’est aussi une manière de se reconnecter, de donner de l’info sur ce qui s’est passé dans l’entreprise pendant que la personne était en arrêt. Une entreprise, c’est un organisme vivant. Les choses évoluent tout le temps, il faut qu’il y ait un espace pour rediscuter des trajectoires de l’entreprise et de la personne. Est-ce qu’elle a envie de repartir sur un projet ? Est-ce qu’elle se sent de reprendre, et à quelles conditions ? Il faut redonner de la solennité à ces échanges.
Pour moi, il faut bien distinguer 3 niveaux : 1. Les relations professionnelles. 2 : Les relations affinitaires. 3 : les relations intimes. Il faut toujours faire attention aux relations intimes, notamment entre un salarié et un manager. Ici, on a tendance à vouvoyer nos collaborateurs. C’est un peu vieux jeu, mais ça permet une mise à distance qui peut éviter certains dérapages… Toutes ces règles s’inscrivent aussi dans une culture d’entreprise où on marque un respect vis-à- vis du collaborateur. Le problème se pose de façon beaucoup plus large que sur la simple maladie. Il faut être attentif à tout ce qu’on construit dans la vie quotidienne et au cours des années. Il y a un état d’esprit qui s’inscrit de façon permanente dans la relation. Il faut être clair sur la question des affinités en tant que manager.
Certaines personnes peuvent être mieux dans des grosses structures moins familiales, avec des primes au rendement. Ici, les gens sont polyvalents, et on joue plus sur l’intéressement collectif. On ne peut pas attendre de gens polyvalents les mêmes rendements que dans les grandes structures. On a formé des magasiniers à faire de la saisie de commande, ils sont capables de prêter main-forte en cas d’absence ou de maladie d’un salarié. C’est une approche globale. Les gens se connaissent très bien entre les services, et comprennent les contraintes opérationnelles de chacun. Quand il y a un accroissement de commandes, on n’hésite pas à mobiliser les salariés sur les heures sup’. On demande, on n’impose pas. Ils sont en général très demandeurs ; quand ils voient que la bannette de commande est pleine, ça les embête. Ça se régule bien. Moi, je suis en bout de chaîne, je valide les plannings que les responsables réajustent au fur et à mesure.
En équipe de direction, je crois qu’on partage un souci commun : comment faire en sorte que les gens se fassent plaisir au travail ? Attention, je ne parle pas de bonheur au travail ! Il faut se questionner sur le sens au travail en faisant attention à là où on met le curseur – jusqu’où on va dans l’intime ? Qu’est-ce qu’on fait pour que les salariés participent au projet de l’entreprise ? Il faut que ça ait un sens. Notre rôle n’est pas de faire plaisir au salarié en tant que tel. Il faut se poser la question du projet commun, et voir comment nourrir ce projet et impliquer les salariés dans ce projet. C’est sur cette base-là que doivent s’exprimer les relations au travail.
2. Les armes du formalisme du droit et de la santé pour le maintien au travail
Sans qu’il soit possible d’attribuer à tels ou tels déterminants organisationnels (secteur d’activité, métier, culture de l’entreprise, etc.) le style de récit, les expériences de personnes (concernées par un cancer du sein ou par une maladie grave) ou de managers dessinent un autre cadre de référence, pas nécessairement moins favorable au maintien, mais reposant sur d’autres facteurs, où la maladie, ses effets, les pertes qu’elle occasionne sont mobilisés pour organiser le maintien, lequel s’inscrit dans des arbitrages où le rapport de force d’une judiciarisation possible est explicitement posé.
On va retrouver là les expériences des salariés ou des managers qui posent comme point de départ la maladie, ses éventuelles restrictions, la discipline qu’elle demande, la stratégie délibérée pour travailler et gérer sa santé, l’environnement administratif disponible pour trouver les meilleures solutions, etc. Dans nos entretiens, ces récits sont d’abord ceux des personnes concernées par un cancer ou une maladie, mais ce peut aussi être ceux de managers de proximité, qui « objectivent » la situation qu’ils ont à gérer en mobilisant explicitement la maladie comme donnée centrale. Ces récits sont fondés sur une représentation du « travail risque » mais n’excluent pas toujours, même si cela paraît paradoxal, une vision du travail thérapie.
On va trouver également des récits où les questions juridiques sont devenues centrales, tout au long ou à un moment du parcours de la personne, dans la gestion du retour et/ou maintien en emploi. Personnes concernées, managers et dirigeants, élus, professionnels de la SST nous rapportent ces récits, qui, s’ils sont très minoritaires dans le cadre de notre étude, touchent – traumatisent – « tout le monde » quand ils adviennent dans l’entreprise (ce qui serait sans doute moins aigu dans une très grande entreprise).
Tableau de synthèse des récits « formalisme du droit et de la santé »
2.1 La médicalisation qui sécurise le maintien en emploi dans le cadre d’un poste de production (cancer du sein)
Je suis arrivée dans l’entreprise en 1989. J’ai toujours travaillé en production, même si j’ai changé de service en fonction des besoins de l’entreprise. Aujourd’hui, je suis affectée au service d’assemblage pour les pièces pour le marché de la téléphonie mobile. C’est un travail très minutieux.
Mon cancer a été diagnostiqué en 2015, et j’ai été arrêtée plus d’un an et demi. J’ai repris à mi- temps en avril 2016. J’ai travaillé tous les matins du lundi au vendredi, sauf le mercredi matin. Dans 2 mois, je passe en invalidité 1e catégorie. Je suis en train de voir avec le service paye si je vais pouvoir prendre mon mercredi en étant en invalidité. Il y a une demande en cours réalisée par le service RH auprès de la prévoyance pour voir s’ils peuvent prendre en charge cette journée-là.
L’avantage de passer en invalidité, c’est de stabiliser ma situation. Je ne serai pas obligée de voir mon médecin pour qu’il prolonge systématiquement mon mi-temps thérapeutique. C’est le médecin de la Sécurité sociale qui m’a conseillée de passer en invalidité. J’ai demandé aux RH ce qu’ils en pensaient, ils m’ont dit qu’il fallait tout de suite accepter et dire oui.
Sur la gestion du mi-temps thérapeutique, je trouve que 50% c’est le temps qu’il me faut, cela me convient bien. Sur la répartition du temps, j’ai vu ça avec mon responsable, le service RH et mon médecin traitant. J’ai demandé le matin et ça n’a pas posé de problèmes. C’est une collègue qui est en mi-temps thérapeutique aussi qui fait les après-midis. La seule contrainte du mi-temps, c’est que je ne fais plus de production, je ne peux pas laisser un ordre de fabrication qui n’est pas terminé. Ça me manque un peu mais ça va.
En ce qui concerne l’invalidité, j’espère que ça sera temporaire… Je ne veux pas rester jusqu’à ma retraite en invalidité, je ne veux pas avoir travaillé toute ma vie pour me retrouver avec 500€ de retraite. En mi-temps, je ne cotise qu’à 50%. Je veux retrouver un 80%, comme avant mon arrêt. J’avais pris mon mercredi quand ma fille est née. Je m’y suis habituée et j’aime avoir mon mercredi. Je n’ai pas eu de perte de salaire en mi-temps thérapeutique, sauf sur les six premiers mois du fait de l’ancienneté, et je ne devrais pas en avoir en invalidité.
J’ai voulu reprendre en février 2016, avant la fin de mon arrêt maladie programmé en avril 2016. C’était pour des questions financières que je voulais reprendre. J’en ai parlé à mon médecin traitant qui m’a renvoyée vers le médecin du travail pour statuer. Le médecin du travail m’a dit que je n’étais pas prête. Avec du recul, il avait raison. Je ne regrette pas d’être revenue qu’en avril 2016.
Pendant mon arrêt, je suis restée en contact avec mes collègues. Quand ça fait trente ans qu’on se connaît, on n’arrête pas les contacts du jour au lendemain. Après mon premier rendez-vous à l’hôpital, on m’a tout de suite dit que je serai arrêtée pendant un an, la question ne s’est pas posée pour moi. J’ai tout de suite alerté mon responsable. Ils ont pris une intérimaire pour me remplacer, on fonctionne beaucoup avec l’intérim ici. C’était ça qui était un peu bizarre à la reprise : je me suis retrouvée dans la même unité de production, mais la moitié des têtes avait changé. J’ai été obligée de me représenter et d’expliquer les choses, sans avoir vraiment envie d’en parler. Maintenant, j’ai passé le cap. Mais dans l’ensemble, ça s’est bien passé, il y a eu de la bienveillance.
J’ai recommencé par des tâches simples. Il y a toujours l’angoisse de savoir comment on va y arriver, de savoir si on va être capable. Et puis il y a les à-côtés à gérer : les bouffées de chaleur ou ce genre de choses. J’ai réussi à m’arranger avec mon responsable pour avoir un ventilateur, ça ne lui a pas posé de problèmes. Et puis il y a des hauts et des bas… Si je suis trop fatiguée, je vois ça aussi avec mon chef qui peut m’autoriser à partir un peu plus tôt… Mais c’est du donnant- donnant, je peux aussi rester un peu plus longtemps si on est en retard sur les commandes.
Avec ma reconnaissance du handicap, j’ai aussi eu un siège ergonomique ; ça soulage les jambes, parce que ça n’est pas aussi facile qu’avant avec l’hormonothérapie… Il y a aussi eu toute une réorganisation : je suis affectée au contrôle des pièces, avant qu’elles ne partent à la soudure. C’était trop compliqué de garder de la production avec mes nouveaux horaires, et puis ça m’évite de trop utiliser mon bras gauche. Je connais bien le métier, j’ai l’œil pour voir où ça peut dysfonctionner. A chaque erreur, je renseigne un logiciel précisant le type d’erreur, la pièce et la personne qui a réalisé le montage. Je fais aussi attention à ne plus mettre les bacs en hauteur, les collègues comprennent. Pour ne pas perdre contact avec elles, je reste souvent manger le midi. Après, je rentre chez moi pour faire une bonne sieste, j’ai besoin de récupérer.
2.2 La médicalisation … avant la maladie, ou le dialogue silencieux pour se maintenir et préparer (éventuellement) l’arrêt ou la sortie (cancer)
Je suis l’un des plus anciens salariés de la société, depuis toujours dans le service marketing que j’ai monté. Je suis maintenant responsable du service et j’ai 3 collaborateurs.
J’ai depuis deux ans et demi un suivi actif pour les cellules cancéreuses du pancréas. Je ne suis pas tombé sur un médecin pro du bistouri donc, pour le moment, on attend… J’ai une épée de Damoclès à chaque visite, tous les 4 mois. Parallèlement à ça, on m’a diagnostiqué il y a sept ans une neuropathie. J’avais des fourmillements dans les jambes que personne n’arrivait à expliquer, mais le diagnostic a fini par tomber. Là aussi, je suis sous surveillance médicale mais je n’ai pas eu d’opération.
J’essaye de continuer à vivre normalement, mais ce sont des événements qui ont altéré mon entrain, j’avais l’esprit plus serein il y a quelques années. Quand j’ai appris ça, j’ai potassé des bouquins sur l’hygiène de vie, et au milieu il y a la question du boulot. Je ne sais pas comment gérer ça et comment lever le pied. Je ne me vois pas dire à mon directeur que j’ai du mal. Je ne suis pas à un stade où j’ai besoin d’aménagements. L’analyse que j’en ai faite, c’est que tant que je ne suis pas absent, je tiens à rester discret, je ne me vois pas en parler plus que ça.
La question que je me pose en continu, c’est « est-ce que je vais continuer à faire mon travail normalement ? ». Je suis à la recherche de l’équilibre, mais C’est jamais évident à trouver. Je suis investi dans mon travail, mais je me demande toujours si ça ne me pénalise pas… Est-ce que ça peut déclencher un stress qui fait que mon état ne va pas empirer ?
Avec du recul, ça me permet de freiner un peu la vie professionnelle, de prendre un peu plus de temps pour faire du sport. Quand je suis en stress au boulot, je me force à aller courir à côté, mais je m’épuise encore plus, ça peut vite devenir un cercle vicieux… Au début, je me suis vraiment demandé si j’étais fait pour ce boulot. C’était une décision complexe de rester, mais j’ai la chance d’être dans un groupe qui s’inquiète de ces questions-là. Je ne suis pas inquiet côté entreprise, ils feront ce qu’il faut si je suis arrêté. Mon oncologue m’a dit que j’aurai une période de transition avant de m’arrêter, je pourrai en parler à ce moment-là et gérer la passation des dossiers. Il y a des personnes de mon équipe qui connaissent bien le boulot et qui pourraient faire l’intérim. Ces deux problèmes de santé me pourrissent la vie, mais mes collègues sont là. On est un groupe âgé mais toujours aussi dynamique. Il y a une remise en question perpétuelle, et on est toujours en train de réfléchir aux outils à mettre en place pour mieux analyser les tendances du marché. On a connu une énorme croissance. Ça crée des tensions, mais ça nous oblige aussi à préserver un haut niveau d’exigence.
Je suis à l’écoute de mon corps – parfois trop à l’écoute – pour l’instant je ne vois pas de corrélation avec mon activité. Il y a une forte saisonnalité au printemps pour préparer les ventes de la rentrée, mais je ne vois pas d’influence sur mes picotements. Au marketing, on est toujours en avance sur les autres métiers comme la vente, ça oblige à se projeter et à réfléchir à l’avenir. Je me rends compte que j’ai tendance à me jeter à fond dans le boulot, je vais là où je vois du résultat concret. Sur la gestion de mon état de santé, je n’ai pas d’emprise, c’est terrible… Mes amis me disent « commence à penser à ta retraite », mais je n’y arrive pas. Le travail, ça crée du stress mais heureusement que j’ai ça. Quel trou noir ce serait si je n’avais pas ça… Je me dis : « au moins, une fois à la retraite, tu auras une réponse. » Sans charge de travail, je verrai bien si je vais mieux ou pas.
2.3 La médicalisation pour sécuriser le maintien du point de vue d’une employée de production (cancer du sein)
J’ai 57 ans et je travaille dans cette entreprise et cet établissement depuis 1983 ! je dois dire que cette entreprise m’a faite ! j’ai été élue au CE, représentante des salariés au CA, j’ai beaucoup appris, ici c’est un peu comme ma famille.
En 2014, quand j’ai eu mon cancer, j’étais au commercial, ici c’est plus de l’administration des ventes. J’avais été en production avant et aussi en logistique. La direction encourage la polyvalence, c’est bien c’est vrai mais ça nous empêche quand même d’atteindre l’expertise qui nous permettrait de prendre plus de responsabilités et d’avoir des promotions. Ici c’est le collectif qui prime, on a des primes collectives tout ça mais pour la reconnaissance individuelle, c’est plus compliqué. J’aurais aimé réintégrer la production, mais après mon absence, et comme j’avais pas été en production toutes les années avant, j’avais perdu mes qualifications alors ça n’a pas été possible. D’autant que maintenant, après mon cancer, je suis revenue à temps partiel thérapeutique, 20 heures par semaine.
Avant d’être malade, j’avais pris une année sabbatique pour voir autre chose, j’avais ouvert un commerce mais ça n’a pas marché, les charges, tout ça. Je suis revenue, ça a été très enrichissant cette expérience mais ensuite crac, la maladie. J’étais à temps partiel quand j’ai appris que j’étais malade, je l’ai été toute ma carrière presque. Ma première absence a été de six mois, avec l’opération à la fin. Je suis revenue tout de suite quand j’ai pu. Pendant mon arrêt, je n’ai jamais cessé de venir, j’avais un engagement syndical et j’étais au Comité d’Etablissement, d’ailleurs j’ai été réélue pendant mon absence maladie. Mais bon, j’avais des liens, j’étais présente.
Pour ma reprise, je suis allée voir le médecin du travail que je connaissais et je l’ai vu sur les premiers mois, trois fois en tout. A chaque fois, on appelait mon manager pour vérifier avec lui que c’était ok pour les aménagements. Dans mon cas, c’était essentiellement horaire car je fais quatre-vingt-dix kilomètres par jour pour venir travailler, donc je travaillais un jour sur deux et pas une demi-journée par jour. Mais je voulais assurer vraiment mon service, donc il fallait bien organiser mon travail pour que je tienne. Après au quotidien, on s’arrange avec les collègues, par exemple pour porter des caisses, pour les trucs en hauteurs, on s’entraide.
Mais n’empêche, mon conseil, moi, c’est qu’il faut bien penser à organiser son travail pour que cela convienne avec la maladie. Je ne suis pas guérie, je suis toujours en traitement. Et je dois régulièrement rappeler que c’est pas par confort que je travaille 20 heures par semaine, c’est parce que je suis en traitement.
Aujourd’hui, j’ai une RQTH et si je ne me plains pas de mes douleurs, je travaille à mon meilleur rythme, cette reconnaissance me rassure, ça objective ma situation ; c’est acté que j’en suis là. Mais après c’est pas évident, parce que quand je demande une promotion ou un changement de poste (je voudrais postuler sur du marketing au téléphone), là ils se rappellent que vous êtes malade ! Mais dans notre entreprise on aide quand même les personnes en situation de handicap, on vous aide à reprendre mais après, il n’y a pas de passe-droit. C’est normal mais au fil du temps les managers, la hiérarchie oublient que vous en êtes là à cause de la maladie.
Il faudrait pouvoir mieux anticiper tout cela. Par exemple, mettre quelque chose dans le règlement intérieur. Et aussi prévoir un entretien annuel vraiment adapté pour les managers…là, ils se débrouillent avec la trame pour ne pas être grossiers…
J’ai été accompagnée par la Ligue contre le Cancer, par une coach qui m’a aidée à faire valoir mes besoins, à oser parler de ma maladie, de ses effets sur ma fatigue, ma concentration. Mais je me dis aussi qu’on devrait mieux parler de ce pourquoi on travaille, de ce qu’on voudrait vraiment et pas seulement de ce qu’on ne peut plus faire…
2.4 La médicalisation pour structurer l’action du manager de proximité en faveur du maintien
Je suis responsable d’un atelier de production, c’est une nouvelle responsabilité qu’on m’a donnée il y a trois ans et qui me tient à cœur. Je gère une centaine de salariés. Mon principal enjeu, c’est la cohésion d’équipe. Si le résultat n’est pas là, on en discute. Mais ce que je veux, c’est amener les gens à leur meilleur niveau – pas au meilleur niveau. Il doit y avoir de la confiance, de la bienveillance et le droit à l’erreur. Mais ça ne marche que si ça suit en haut. Pour permettre de faire de l’essai-erreur, il faut que tout le monde adopte ce principe. Par exemple, il n’y avait jamais eu de filles au conditionnement. J’en ai mis et ça tourne mieux, elles sont épanouies à ce poste-là. J’aurais aussi pu me tromper, mais c’était un choix qui était assumé en équipe de Direction, ça permet de tenter des choses.
Il faut faire bouger les codes, être capable de se dire qu’à un moment on essaye d’autres pistes. Il y a plein de manières pour arriver au résultat. Ça marche mieux si on associe les gens et s’ils arrivent à se faire plaisir – on peut associer plaisir et résultat. Il n’y a pas de recettes miracles. Ça demande juste beaucoup de dialogue, d’échanges, et aussi de prendre du temps avec les gens. Si on met la personne dans une situation qui lui convient, elle peut avancer et être épanouie. Il faut essayer de faire au mieux, mais pas nécessairement de toujours faire mieux. Je vais vous prendre un exemple : quand je suis arrivé il y a 3 ans, on avait 50 défauts qualité par an, ce qui est considérable. On s’est donnés comme objectif d’être en-dessous de 10, ce qu’on a réussi à faire dès l’année dernière. J’aurais pu exiger un résultat encore meilleur cette année, mais j’ai souhaité féliciter les gars, leur dire qu’on était bons et qu’il fallait rester bon. En cette fin d’année, on est en passe de faire encore mieux que l’année dernière. Les résultats sont là si on se donne les moyens, mais si on vise d’abord le résultat, c’est dangereux. Les gens ont un potentiel énorme, il faut les aider à sortir de leur périmètre.
J’ai plusieurs personnes qui ont des maladies chroniques dans mon unité. J’ai une comptable qui a une sclérose en plaques. Je fais attention à elle, j’essaye de créer un climat de confiance sans entrer dans sa vie privée, j’échange aussi avec son manager direct. Je suis vigilant à ne pas en parler à tout va, ça m’est arrivé de lui demander si je pouvais l’évoquer avec le Directeur quand il y a eu des crises. Il y a une notion de confidentialité et de transparence qui est essentielle à construire pour avoir une relation de confiance. En phase de reprise, on fait attention à ne pas lui donner des sujets trop complexes ou trop stressants. Elle prend plus de pauses. On suit ça de près avec le médecin du travail, qui propose toujours des visites de pré-reprise. On l’oriente d’abord sur des tâches qui roulent facilement sur des outils bien rodés, c’est des choses qu’elle maîtrise bien mais qui peuvent être routinières à la longue. Actuellement, elle a repris à temps plein et gère à nouveau des tâches complexes. Il se trouve qu’il y a un autre salarié du service qui est en arrêt depuis deux mois. Mais c’est aussi comme ça que se crée la cohésion d’équipe, c’est important pour elle d’aider ses collègues alors que ses collègues l’ont aidée quand elle était arrêtée. Ça fait longtemps qu’elle n’a pas eu de poussées. Mais si ça arrivait aujourd’hui, on n’est pas en difficulté pour prendre des renforts, l’organisation nous permet de faire ça. On doit être capable de faire tourner le navire. Ça fait partie de nos réflexions de fond au niveau organisationnel. Il faut le gérer, ça fait partie du package.
J’ai une autre salariée qui a eu un cancer, mais je ne l’ai appris que récemment… A l’époque, on n’en parlait pas. Elle n’est pas loin de la retraite, et le fait de travailler en faction la fatiguait, elle parlait beaucoup de sa fatigue. On a décidé de la passer en horaire de journée, et de lui proposer d’être cheffe d’atelier. Ça s’est fait naturellement, c’est quelqu’un qui avait de l’expérience. Elle ne m’a parlé que très récemment de son cancer. Finalement, les choses se sont bien déroulées pour elle, même si on a géré ça plutôt sous l’angle de la fin de carrière et de l’usure professionnelle.
Chez nous, la question des horaires est importante. Il y a une autre salariée qui a la maladie de Crohn qu’on a orientée vers le médecin du travail. Elle supportait mal de commencer tous les matins à 5 heures. On a décalé ses journées pour une prise de poste à 7 heures en maintenant ses primes de faction. Dans d’autres cas, ça peut être une question d’aménagement ou même de changement de poste, je suis très ouvert pour proposer des essais sur d’autres postes. C’est à eux de décider ce qu’il faut faire. Les décisions viennent de la personne, moi je suis juste là pour rendre ça possible.
2.5 La médicalisation bien comprise comme point de départ d’une politique de maintien ambitieuse, du point de vue d’une directrice d’un site de production
Je suis juriste de formation, et j’ai commencé à travailler dans les grands groupes. J’y ai beaucoup appris, mais au bout d’un moment, ce n’était plus ce dont j’avais envie. Ce n’est pas du tout pareil de travailler dans une ETI. Ici, on ne raisonne pas en ETP (Equivalent Temps Plein), et ça change tout ! Ici, c’est une ETI familiale, on ne licencie pas facilement, on a tous un rôle à jouer. Sur le site, j’affiche de la croissance, et ça crée de la liberté. J’ai un turn-over et un absentéisme très limité. Dans mon secteur d’activité, ce n’est pas tout le monde qui peut afficher ces chiffres… Surtout que sur le site j’ai une moyenne d’âge plus élevée que mes concurrents.
Mais tout ça, ça n’arrive pas en claquant des doigts. Notre performance, c’est avant tout une performance collective, c’est toujours ça que je mets en avant. C’est en ça que l’on se distingue des grands groupes qui appliquent le droit de manière trop stricte. Il y a la règle et la vraie vie. Moi, je regarde toujours le risque pris par rapport à l’opportunité. Si j’ai 20 personnes en arrêt et que je n’en ai qu’une qui pose une réclamation parce qu’on a pris contact avec elle, j’ai gagné pour les dix-neuf autres. Quand on s’occupe des gens, ils tendent des perches en retour. J’ai eu une discussion avec des managers au sujet des personnes en arrêt maladie. Je leur ai dit qu’il fallait envoyer un texto aux salariés absents, en leur disant de prendre soin d’eux et de nous appeler en cas de besoin. Si les salariés ne répondent pas, je leur dis de ne pas insister. Mais il faut leur montrer qu’on est présents pour eux.
On envoie une carte de vœux aux gens en arrêt. On les invite au repas de Noël, même les gens en maladie de longue durée…
En retour d’arrêt, j’ai mis en place un process pour accueillir la personne. J’ai eu récemment une salariée en retour de maladie. On a repris contact avec elle via l’infirmière, qui lui a demandé si elle acceptait de me rencontrer avant sa reprise. C’est ce que j’ai fait : je l’ai vue en-face-à-face dans un premier temps. J’ai vu en parallèle son manager, et puis j’ai fait une deuxième rencontre avec nous trois. Avant qu’elle reprenne le boulot, j’ai informé l’équipe, je leur ai expliqué qu’elle pourrait être fatiguée, être un peu moins performante, avoir des absences… On n’impose pas de cadence, quand un salarié est fatigué, il doit se réadapter, prendre son temps. J’évite le discours moralisateur avec les managers. Je leur dis que les personnes qui ont une maladie ou les travailleurs handicapés apportent une aide, et qu’il faut qu’on soit en soutien en contrepartie. Certains me disent : « elle a du mérite » quand ils parlent de la personne qui est revenue de maladie.
Ça enlève un grand poids quand on en parle devant l’équipe. Il ne faut pas que les gens se mettent en situation d’échec. S’ils ne peuvent pas travailler, il ne faut pas qu’ils viennent travailler. Je ne parle pas de la pathologie précise aux collaborateurs, mais des conséquences que ça peut avoir sur l’organisation de l’activité. Je veux qu’ils sachent que le relais est au plus haut, j’y vais moi-même. Il m’arrive de leur dire que c’est à eux de prendre la décision, je ne peux pas les forcer. Si quelqu’un se plaint, on me l’envoie ou on l’envoie à l’infirmière. De leur côté, les managers peuvent avoir peur en termes de charge : « sur les semaines à venir comment je vais m’y prendre pour réintégrer la personne ? ». Je leur demande toujours de prendre du recul sur la situation, de se mettre à la place de la personne. Il faut aller voir le poste concrètement. J’y vais avec le responsable HSE ou l’infirmière pour voir les contraintes du métier. Côté production, c’est assez naturel de faire des aménagements.
Tout ça demande du suivi, en lien avec le médecin du travail. C’est moi qui suis en contact avec lui, j’évite les liens directs entre le médecin du travail et le manager, ça peut être compliqué… Je suis aussi beaucoup en lien avec l’infirmière. C’est une prestataire, mais pour moi, elle fait partie de la vie de l’entreprise, elle participe au CHSCT. Si les salariés ont besoin d’une prise de sang ou d’un examen d’urine, on propose de le faire sur site. Cela nous permet de détecter rapidement ce qui se passe, ça marche bien. Je dois être attentive à ces questions-là, j’ai une moyenne d’âge élevée sur le site, il y a aussi la question des aidants… C’est une approche globale. On vient de créer un pôle des mini-ergonomes. Les équipes du médecin du travail ont formé des salariés dans chaque unité. Ça nous permet d’avoir un regard aguerri de terrain. On travaille aussi avec les SAMETH quand il y a besoin d’aménager des choses.
Je milite pour l’installation d’espaces de sieste en interne. Pour moi, quelqu’un qui ne peut pas travailler dans des conditions standards oblige à réfléchir à la façon de travailler autrement. Il faut penser l’efficacité de manière globale, pas uniquement en pensant à la performance de la personne. Les gens se plaignent moins, on n’est pas focalisés sur la personne.
Dans le service marketing, on a pris une dame en reconversion qui a une neuropathie. On lui a d’abord proposé un stage pour découvrir les métiers. Actuellement, elle est en mission administrative et travaille trois jours par semaine. Je songe à lui proposer le poste du standard en remplacement de celle qui va partir à la retraite. Ce qui m’intéresse, c’est le savoir-être. Le standard est un poste stratégique, c’est le premier contact avec le client. Elle a un traitement qui la fatigue. Quand elle me dit « ça commence à tirer », je lui dis de partir. Elle est fiable et elle se fait plaisir, c’est essentiel.
J’ai aussi un responsable d’unité qui a eu des gros soucis de santé et qui a eu du mal à s’en remettre. Il a été arrêté. Pour son retour, on a mis en place une reprise progressive du travail avec un aménagement d’horaire et du télétravail… Cela lui a permis de trouver un traitement qui lui correspondait davantage. On est dans une période porteuse avec une bonne croissance, il y a du boulot de fond à faire en télétravail et ça donne de la souplesse. C’est lui qui est revenu vers nous pour reprendre. La prévoyance couvre beaucoup, les salariés ne reprennent pas pour des questions financières. Il était habitué à manager de grosses équipes. Il a été sollicité pendant son arrêt, ça lui faisait plaisir, on lui passait deux ou trois coups de fil opérationnels. A son retour, il a demandé de ne plus avoir de management progressivement. J’ai voulu savoir si c’était un coup de tête, je lui ai dit non. Il a insisté, a voulu aller vers une mission plus douce, plus en autonomie. J’ai revu ma position. On est en train de faire monter son bras droit. Il peut encore être en conseil pour son bras droit, c’est important pour l’estime de soi. Il reste souvent avec eux mais on a réorienté son poste vers le service méthode, en faisant attention à ce qu’il n’y ait pas d’impact sur son salaire. On ne voulait pas que les autres aient l’impression qu’il était déclassé.
2.6 La médicalisation comme base d’un dialogue social construit autour des logiques de prévention
Je suis élue CHSCT depuis six ans… Et j’ai été réélue récemment lors de l’élection du CSE. C’était un peu particulier, parce que je me suis présentée alors que j’étais en arrêt. J’avais participé à certaines actions liées à la réorganisation du site, et je ne voulais pas perdre pied. C’est un choix. Ça m’a permis de garder des liens, d’être présente.
Ici, tout le monde se connaît. Les gens savent que j’ai été malade, et du coup, ils viennent me voir quand ils ont des besoins d’information sur la mutuelle ou sur autre chose. Le fait d’avoir été personnellement touchée par la maladie, ça fait que les questions traitées au niveau du CHSCT m’intéressent. J’avais aussi une sensibilité particulière parce que dans la famille, mon père était syndicaliste. Il y a six ans, c’est la Direction qui est venue me chercher pour faire partie du CHSCT, ils m’avaient repérée et m’avaient dit qu’ils avaient besoin de moi. Etre élue, c’est pas trop mal vu, au contraire, ça montre qu’on s’investit dans l’entreprise, et ça permet d’être en contact direct avec la Direction.
En tant qu’élue, ça m’a aidée lorsqu’il a fallu gérer mon propre retour à l’emploi. J’ai rencontré le médecin du travail deux fois avant mon retour. J’ai aussi vu avec la Direction du site quel poste je pouvais reprendre et à quelles conditions. J’ai réussi à négocier des horaires adaptés, et à avoir un siège sur-mesure qui a été mis en place à la suite d’une intervention ergonomique. J’ai aussi utilisé la cellule d’écoute téléphonique qui avait été mise en place par l’entreprise… J’avais besoin d’aide, besoin d’avoir un sas extérieur. Quand il vous arrive ce qu’il m’est arrivé, on fait feu de tout bois… Je me suis aussi appuyée sur une coach externe pendant mon arrêt, ça m’a aidée à prendre du recul, à déterminer mes attentes par rapport au travail.
En tant qu’élue, je me permets d’appeler les gens qui sont arrêtés pour prendre des nouvelles, pour voir s’ils veulent reprendre en mi-temps thérapeutique par exemple. Ils apprécient souvent le geste. J’essaie d’être vigilante, de détecter les salariés en souffrance, de proposer aux personnes qui le souhaitent de participer aux cellules d’écoute mises en place dans l’entreprise sur les risques psychosociaux… Les gens peuvent aussi prendre contact directement avec moi, ils rentrent dans mon bureau ou mobilisent mon agenda en direct. Je sais que ça prend toujours plus de temps que ce qui est prévu… Il y a une formation dédiée aux membres de CHSCT sur la question des RPS. La difficulté, c’est de ne pas jouer le rôle de celui qui apporte les solutions. Dans les faits, on n’agit pas vraiment sur la prévention. On vérifie que la Direction a bien pris en compte les cas. Est-ce que les actions ont été prises ? Est-ce qu’elles ont été efficaces ? Il faut être vigilant, car ces dispositifs peuvent être instrumentalisés… Les gens peuvent saisir la cellule pour des problèmes de harcèlement, sans remettre en cause leurs propres comportements.
Malheureusement, la question du retour à l’emploi n’est pas vraiment traitée. Les managers ne demandent jamais d’aide alors qu’ils ne savent pas faire. Tout « s’auto-démerde » ici. On a un contexte où ça se passe plutôt bien entre les personnes. Si on ne se sent pas bien, si on n’est pas intégré à l’équipe au moment où on a un pépin, c’est beaucoup plus compliqué…
La mise en place du CSE donne une nouvelle dynamique, mais en même temps on a du mal à définir nos sujets et à fixer des priorités. On a un vrai sujet de génération. On a des jeunes qui se croient invincibles et qui en sont au stade zéro dans leur capacité d’être pris en charge… Les jeunes managers sont bien mais ils ne veulent plus tout faire. Les anciens, qui savaient tout faire et qui étaient – peut-être trop – au contact des équipes et du terrain s’en vont. Il faut retrouver des compromis de production qui tiennent aussi compte du vieillissement et de l’évolution de la pyramide des âges.
2.7 La médicalisation comme socle d’une politique de maintien dans l’emploi coordonnée par le médecin du travail
En tant que médecin du travail, je suis en première ligne du maintien dans l’emploi. Le fonctionnement de cette entreprise est un peu particulier avec le service de santé au travail externe : on me demande d’être en interface directe avec les managers. Ce n’est pas évident, parce que les managers n’ont pas toujours les moyens de respecter les restrictions médicales… Au service RH, on me dit que mon interlocuteur n’est pas la RH mais la production. Je me bats contre la production ! Les managers de production ne sont pas toujours les bons interlocuteurs. J’aimerais avoir une interface avec les RH pour travailler sur le long terme sur des questions importantes : la prévention de la pénibilité, le maintien dans l’emploi, la mise en place du tutorat… Je n’arrive pas à avoir ces échanges. Sur des orientations politiques, je ne suis pas forcément écoutée. Par contre, je me sens écoutée à des petits niveaux, avec des managers de proximité. Ils sont parfois démunis et me disent qu’ils n’ont pas de formation sur le social.
Je me retrouve souvent à faire des propositions de reclassement sur les postes de contrôle… C’est le seul poste qui ne soit pas trop difficile, c’est tout ce qu’il me reste. Certaines entreprises font le choix de trouver des tâches plus simples, c’est stigmatisant mais ça rend bien service. Les personnes qui ont été recrutées comme personnes handicapées avec déficience intellectuelle sont sur des métiers qui se sont complexifiés avec le temps. Pour les reclasser, j’ai proposé en CHSCT et à la DG de réinternaliser des fonctions avec des postes de travail nécessitant moins de compétences (espaces verts, ménage, restauration…), ça a été refusé.
Je ne me laisse pas manipuler par les salariés. Je monte des dossiers de RQTH, je fais intervenir les SAMETH en cas de besoin… C’est très rare d’avoir un refus de dossier pour la RQTH, mais je ne le propose pas dans toutes les situations. Pour un cancer du sein, ça ne servirait à rien. Ça ne me viendrait pas à l’idée de proposer ça ; en dehors de gros cancers, ça servirait à quoi ? Certains sont psychologiquement anéantis, c’est le problème, ils ne se relèvent pas. La RQTH, on n’est pas obligés de la brandir, c’est au cas où… La fatigabilité à la suite d’un cancer n’est pas systématique je ne l’ai pas observée à part dans des cas très rares… Il y a des femmes qui ne s’arrêtent pas avec un cancer. Je trouve que c’est bien, c’est un signe très positif sans pour autant nier les choses. Les personnes qui s’en sortent le mieux sont celles qui n’y pensent plus. Lors d’une reprise, ce sont rarement les capacités physiques qui posent des problèmes mais plutôt les aspects psychiques, prendre la vie différemment.
Sur l’arrêt de travail, si la personne me dit qu’elle se sent de travailler, je l’écoute, je ne lui impose rien, toutes pathologies confondues. Quand il y a de la longue durée, je pense qu’il est important de reprendre progressivement. Le temps partiel thérapeutique, c’est super. Ça devient presque un peu systématique. La communication avec les médecins traitants s’est améliorée et pourrait l’être davantage… Les médecins du travail ne dépendent pas du ministère de la santé mais du ministère du travail. Le conseil de l’ordre prône le dossier médical partagé, mais sans que nous, médecins du travail, nous y ayons accès ! C’est nier le lien entre travail et santé, c’est une survivance des temps anciens. C’est dommage que la communication ne soit pas meilleure avec les médecins de ville.
La logique d’essai-erreur, je me l’applique, j’ai ma technique : je m’arrange pour que les infirmières appellent pour faire une visite de pré-reprise, je fais des préconisations sur la fiche de pré-reprise et je fais ensuite la visite de reprise dans les 10 jours. Ça me permet de voir si ce que j’ai mis en place est intéressant et de réajuster. Les infirmières de site sont indispensables à mon travail, mais les relations institutionnelles sont compliquées. Elles n’ont pas eu d’agrément du service interentreprises pour me décharger des visites périodiques parce qu’elles dépendraient de moi. Or elles sont rattachées au service RH de l’entreprise. Ce n’est pas simple pour elles non plus de dépendre d’une double hiérarchie.
3. Le maintien empêché
Le maintien n’est pas un état, les récits précédents en témoignent de façon évidente. Il arrive que la trajectoire qui permette le maintien se trouve empêchée, parfois pour des raisons qui ont commencé bien avant la maladie et que sa survenue va rendre aigües et intraitables. Parfois parce que précisément, la maladie est comme déniée, ce qui empêche la personne de reconfigurer une trajectoire singulière.
Parfois, l’empêchement est un ensemble de phénomènes diffus, qui pèsent sur le management de proximité notamment, auquel il faudrait, pour que la situation ne s’enkyste pas, proposer des outils en lien avec les impératifs de l’activité (loin des simples outils de « gestion » qui s’avèrent peu opérants et parfois contre-productifs).
Tableau de synthèse des récits « maintien empêché »
3.1 La (les) maladie(s) qui buttent sur « du passif », le cas d’une employée en production (maladie chronique et accident du travail)
Cela fait plus de dix ans que je suis dans l’entreprise. Je connais à peu près tous les postes en production. J’ai commencé par un poste très technique d’assemblage sur des petites séries. C’était un travail en atmosphère protégée, tout nouveau pour moi. Au début, je me suis découverte à réussir dans ce métier ! Le métier était super, mais l’ambiance dans une équipe de femmes était compliquée. Il y avait des histoires de jalousies, ça s’est terminé par des avertissements d’une partie d’entre nous…
Du coup, on a été reléguées sur un autre poste sur machine où il y avait beaucoup plus de gestes répétitifs. On nous a dit « il ne faut pas le prendre pour une punition », ça voulait tout dire… Le seul avantage, c’est que ça se passait bien avec les nouvelles collègues. Sur ce poste aussi, mes compétences techniques ont été reconnues puisque je suis passée formatrice assez rapidement. Mais c’est là que j’ai eu mon accident de voiture en revenant de la fête de fin d’année… Je n’ai pas validé ma formation, et j’ai eu un premier arrêt de plusieurs mois. A ce moment-là aussi ça a été compliqué avec les RH pour qualifier mon accident en accident de travail…
A mon retour, on m’a remise sur d’autres machines, j’ai été placée là où l’entreprise en avait besoin. J’ai repris en mi-temps thérapeutique, mais j’ai dû être à nouveau opérée… J’ai eu beaucoup de complications, et ça fait maintenant trois ans que je dois m’arrêter, reprendre à mi- temps ou à temps plein avant d’avoir de nouvelles opérations. La dernière fois que je suis revenue, ils ne savaient pas où me mettre, et pendant une semaine on m’a mise à coller des scotchs… J’ai vraiment la sensation d’être inutile, d’être punie et que ma présence est presqu’un crime.
Au service RH, ils m’ont dit « mettez-vous à notre place, c’est compliqué de gérer quelqu’un comme vous. » Ils veulent que je me mette en invalidité, mais moi je ne veux pas : je ne suis pas invalide. Au contraire, j’ai besoin de me reconstruire. J’ai fait mon dossier de RQTH (Reconnaissance de la Qualité de Travailleur Handicapé), mais je ne l’ai pas donné à l’entreprise, je ne veux pas leur faire ce cadeau. Je suis en train de monter un dossier de reconnaissance de maladie professionnelle, et ça aussi ça crée des tensions. Les problèmes articulaires que j’ai au bras et aux cervicales sont liés aux gestes répétitifs. Je suis soutenue par les délégués du personnel sur ce point-là. Je ne me bats pas que pour moi, mais aussi pour les personnes qui sont moins fortes que moi et qui ne peuvent pas se défendre. On me dit de rester prudente, et de ne pas trop dire non.
Du coup, je me sens obligée d’accepter les postes qu’on me donne. La nouvelle machine sur laquelle je suis depuis deux mois à mi-temps pose des difficultés par rapport à mes restrictions médicales. Je suis obligée de me battre avec mon responsable pour pouvoir quand même travailler, mais il ne sait pas où me mettre, il me dit : « faut pas que tu soies assise ni debout, je fais quoi moi ? ». C’est dommage qu’on ne me laisse pas jauger de ce que je suis capable de faire ! Oui, j’ai des limitations sur la fiche du médecin du travail, mais ça ne veut pas dire que je ne peux ni être assise ni être debout, c’est à moi de gérer ! J’ai refusé qu’il me dise ça : « arrêtez de me voir comme quelqu’un de foutu » je lui ai répondu. Travailler, ça m’aide à survivre.
A mon nouveau poste, j’ai appris à me positionner pour ne pas trop me faire mal : je pose une caisse en plastique pour faire repose-pied quand je suis en bout de ligne à la mise en cartons. Mais le manque de place à la production oblige à enlever la caisse une fois la journée terminée. Avec la hausse des commandes, il y a beaucoup de rotations… Je me débrouille comme je peux pour tenir le coup. Souvent, je décale la prise de médicaments en fin de matinée, sinon ça génère une perte de vigilance et de la fatigue, je fais trop d’erreurs… Il y a un juste milieu à trouver, il faut aussi que je puisse reprendre le volant pour rentrer chez moi après le boulot.
Récemment, le SAMETH (Service d’Aide au Maintien dans l’Emploi des Personnes Handicapées) est intervenu à l’initiative du nouveau médecin du travail. Il y a des aménagements de poste prévus, mais je n’ai encore rien vu venir. La commande d’une chaise est en cours mais ça prend du temps.
3.2 Médicalisation insuffisante et judiciarisation tendue pour un (probable) maintien futur dans le cadre d’un poste d’ingénieur d’affaires (cancer)
Je suis arrivé dans la boite il y a neuf ans, je dois être l’un des plus anciens ingénieurs d’affaires. Les premières années, c’était génial. On avait une croissance à deux chiffres, côté business on avait des supers résultats. J’ai fait partie du noyau dur qui ramenait du chiffre, et on m’a confié progressivement les dossiers stratégiques. Je suis devenu responsable de tout le B to B. C’est à ce moment-là que j’ai appris mon cancer. Ça a stoppé net ma carrière. J’ai été arrêté presqu’un an, j’avais un traitement de cheval. Et puis derrière, il y a eu plein de complications qui m’ont obligé à m’arrêter régulièrement… Je n’en suis d’ailleurs pas encore sorti. Mais à chaque fois que j’ai repris, je me suis donné à 200%. S’il fallait faire mille bornes dans la journée, je les faisais, moi ça ne me fait pas peur.
Mais c’est là que c’est devenu compliqué avec la société. Mon nouveau responsable, sous couvert d’un discours où je devais prendre soin de moi, m’a interdit de faire des longs trajets en voiture. J’ai toujours fait ça et je vois pas en quoi ça le concerne, je sais exactement ce que je peux faire ou pas faire. Il a commencé à me mettre des bâtons dans les roues. Quand j’étais en arrêt, il venait mettre son nez dans mes dossiers, il me demandait les historiques de mes dossiers… Je ne veux pas avoir de comptes à lui rendre ! On se connaît depuis le lycée. Au départ, c’était un ami. Il se trouve qu’on s’est retrouvés tous les 2 par hasard ingénieurs d’affaires dans la même société. C’est aussi un excellent professionnel, ça je peux pas dire le contraire. Il s’occupait du B to C quand je m’occupais du B to B. Tant qu’on avait chacun notre territoire, tout allait bien, on se tirait la bourre mais ça se faisait dans un bon état d’esprit.
Mais ça a pris une autre tournure avec le cancer. On est restés amis au début, on allait même boire des coups quand j’étais en arrêt. Mais bon, après il a été nommé Directeur d’affaires et il a changé … c’est inévitable sans doute. En tous cas, maintenant, c’est lui qui me fait mes entretiens annuels, c’est quand-même pas banal. Il y a deux ans, quand je suis revenu de mon premier arrêt, il m’a confié la responsabilité d’un nouveau projet de développement, à reprendre de zéro. Sur le papier, ça avait l’air bien, je me suis dit OK, c’est pas parce que j’ai un cancer que je peux plus rien faire, c’est un nouveau défi. Mais sauf que dans les faits, je n’avais pas les mains libres, par exemple, pour le recrutement de mon équipe, c’est lui qui décidait. Bref, on m’avait confié un projet qui n’était pas si clair et si ça a semblé très chic de leur part au démarrage, rapidement, tout est devenu irritant pour moi à la longue. Je crois que ça ne m’a pas aidé non plus avec mon cancer, je n’avais pas besoin de ça. J’ai eu une rechute à ce moment-là, avec encore de la chimio… Je me rends compte que ce qui se passe au boulot, ça me casse. Au début, j’ai essayé de prendre sur moi, de voir aussi le grand chef pour mettre de l’huile dans les rouages. Mais lui, il a choisi son poulain, ça sert plus à rien. Je me mets à sa place, je comprends qu’il préfère être derrière son directeur d’affaires plutôt que sur un type qui n’arrive pas à se remettre de son cancer… Il faut voir aussi tout ce qu’il y a derrière. Niveau salaire, c’est la cata. C’est la double peine. Non seulement vous perdez du fric, mais en plus il y a toutes les choses que la Sécu ne prend pas en charge…
J’en ai parlé à mon beau-frère qui est avocat et qui me dit qu’il faut attaquer. Quand il a vu que pendant mes traitements la boîte continuait à me harceler pour avoir des infos, il m’a dit qu’il fallait arrêter de me laisser faire. J’avoue que j’hésite, je ne sais pas trop à qui je dois faire confiance. Je sais que la solution de me confier un gros projet pour l’avenir de l’entreprise, c’est pas la bonne, je ne peux pas y arriver et je leur en veux de n’avoir pas compris ça. Ils m’ont dit que c’était pour marquer leur confiance dans mon avenir… mais là, dans le présent, je suis malade, je suis bientôt en fin de droits pour la Sécu, je me bats et ce que je réussis à faire au boulot, ce n’est pas bon. Il y a sûrement des dossiers sur lesquels je serais plus performant malgré mon état de santé. C’est peut-être ça qu’il faut que je négocie.
3.3 Le collectif et le défi du maintien de chacun, du point de vue d’un manager de proximité empêché
Je suis le manager d’une unité de production de soixante-quinze personnes ; une unité de production, ça fonctionne depuis les approvisionnements à la qualité en passant par la production, la logistique. On est sur des très gros marchés en ce moment, sur une activité pointue, ce sont des marchés de niche, mais à l’international, on a beaucoup de commandes. Ça dure depuis 2017, on s’est organisé en 3X8, avec des équipes de quinze personnes, c’était une organisation qui était censée être temporaire mais elle dure. Moi, en tant que manager, c’est intéressant : je réduis mes temps de cycle. Chaque équipe est managée par un leader, il m’arrive de venir la nuit pour voir l’équipe de nuit. Les autres tournent et le reste des métiers sont en journée.
Pour commencer, en tant que manager, je ne ferais pas un cas particulier pour les cancers ; moi, ce que je vois, c’est que j’ai des consignes : on doit arranger au mieux les personnes, c’est la politique de la maison et en face, j’ai beaucoup de situations difficiles, les gens ont des vies difficiles, des contraintes qui leur font demander du temps, que ce soit des jours, des absences, et si on ne peut pas donner les jours, du temps partiel. Je réponds au mieux pour les gens et pour moi. Je mets toujours un seuil d’absentéisme élevé dans mes prévisions, à 10%, ça me donne de la souplesse.
Ce qui rend les choses compliquées, c’est qu’on doit être réactif souvent, les gens demandent et il faudrait pouvoir répondre, les rassurer même si on ne peut pas exactement les satisfaire. Mais moi, quand je décide, j’ai pas toujours toutes les informations, surtout si on ne connaît pas bien la personne. L’idéal, c’est quand la personne demande à me rencontrer pour m’expliquer, ensuite je vois avec les RH et ensuite on arrange une solution.
Ce n’est pas facile quand l’arrêt de la personne est renouvelé plusieurs fois et qu’un beau jour la personne reprend réellement son poste sans qu’on s’y attende. La personne est là avec sa demande de temps partiel thérapeutique… La demande vient du médecin du travail, elle est arrivée aux RH, et comme on ne sait pas grand’ chose, on n’a pas les éléments pour savoir où mettre la personne. Et si la personne ne nous dit pas ce qu’elle veut, juste les restrictions ou les besoins en temps thérapeutiques, alors on n’est pas à l’aise. Et si la personne n’a pas de restrictions et qu’on la met à son poste et qu’elle vous dit qu’elle ne peut pas, on fait quoi ? Soit on est arrangeant et on peut vraiment souvent l’être, soit on est dans autre chose, on a des papiers médicaux, on s’y conforme. C’est moins tout blanc ou tout noir mais quand même, pour une même difficulté on n’a pas du tout les mêmes façons de gérer.
Dans le document unique d’évaluation des risques, on a marqué qu’on fait de la rotation de postes ici. Mais tous les postes ne présentent pas les mêmes contraintes, et quand on est tendu en production, on met les intérimaires sur les postes qui nécessitent le moins de formation et on se débrouille avec les CDI sur les autres. Mais bon, le département ici, c’est le top du top, les gens sont hyper fiers d’y être et ça aide pour affecter les postes malgré tout.
Après, la polyvalence, ça ne veut pas dire qu’on peut faire n’importe quoi, dans chaque service, on a des enjeux de formation très stricts : une personne qui n’a pas tenu le poste plus de deux mois, elle doit être reformée. Ici, le temps de production, ce n’est pas le sujet, de toute façon après chaque opération, le produit est soumis à un contrôleur, donc l’enjeu, c’est la qualité., absolument. On se rattrape avec la qualité, c’est elle qui va faire qu’on respecte le temps de cycle au final.
Ce qui est pas mal aussi en tant que manager, c’est que la politique de rémunération ici prévoit seulement des primes à la performance collective. Quand la personne est absente, c’est proratisé. Ça passe bien.
Les remplacements, je vois avec l’outil de planification de la charge qu’on met à jour toutes les semaines ; en ce moment sur les soixante-quinze salariés, j’ai des arrêts longs pour maladie, pour maternité, pour congé parental d’éducation. C’est des arrêts où on a de la visibilité, on peut construire des choses, former des gens. Même les intérimaires, on les prend en contrat long et on joue la polyvalence dans l’entreprise. Ça c’est vrai pour la production. Dans les services support, c’est plus difficile : si j’ai des gens qui m’annoncent demain qu’ils sont à mi-temps, ça ne pourra pas fonctionner comme ça. Pour ces services, on est souvent sur des postes éligibles au télétravail, c’est une bonne chose, on autorise le télétravail dans ces cas-là.
Donc mon problème, c’est quand je suis à capacité maxi pour la production et que j’ai des soucis avec des gens en service support. Là, il faut que je puisse me tourner vers les autres unités. Mais comment je fais pour en discuter avec elles ? Là quand on se parle, c’est pour se refiler le mistigri…
Tout est dans la discussion, dans ce qu’on va pouvoir se dire, la confiance que ça donne pour trouver une bonne solution. La réunion avec la personne, moi, le service RH et l’infirmière, quinze jours avant la reprise, je n’ai pas encore testé, mais c’est une très bonne chose. Avec ça, on peut prendre des décisions, avoir des décisions homogènes. On a besoin d’être soutenu pour faire tout ce travail, personne ne peut le faire à notre place, mais on a besoin des autres, à commencer par les personnes qui ont des problèmes et qui veulent travailler.
3.4 Le maintien à l’aveuglette pour trouver un régime de performance, par la manager d’une salariée affectée d’une maladie chronique
Je suis chef de projet dans une « business unit ». Mon service intervient essentiellement dans de grandes entreprises : on envoie de grosses équipes chez les clients, sur de longue période, parfois six ou sept consultants sur un ou deux ans. On fait vraiment de l’immersion. Ça nous donne plus de marges de manœuvre pour ajuster le staffing. Le service est géré par une cheffe de mission, qui ne travaille pas forcément au quotidien avec tous les collaborateurs. Elle est surtout en lien avec les Directions métiers des clients. Dans le service, elle a un rôle d’accompagnement global. Mais on la met au courant quand on a des soucis ou des questions.
Dans mon équipe, depuis à peu près six mois, j’ai une salariée atteinte d’une maladie chronique. Elle a mis plus de quinze jours après son arrivée pour en parler. Je ne savais même pas, au départ, qu’elle avait deux jours de télétravail par semaine comme aménagement spécifique. On me l’a présentée comme une collaboratrice lambda. Non pas que je pense qu’elle soit différente, mais j’aurais préféré être au courant, pour pouvoir anticiper et m’adapter s’il y a des soucis. Je n’en ai pas tout de suite parlé à la cheffe de mission, parce qu’il n’y avait pas grand-chose à dire. Mais elle, en fait, elle était au courant. Le service RH lui avait dit.
Cette collaboratrice, quand elle a été embauchée il y a quelques mois, a été positionnée sur une mission de six mois en interne de l’entreprise. Mais elle a eu du mal assez rapidement et ils ont cherché des solutions. C’est pourquoi on l’a repositionnée sur d’autres projets. On a une part de responsabilité, côté service, dans cet échec. On en était arrivé à un point où plus rien ne marchait. Du coup, on a décidé de la tester dans un autre contexte. Dans l’entreprise, on a un vrai enjeu de recrutement de personnes en situation de handicap. Mais on est un peu démunis, on ne sait pas trop comment gérer cela, alors on a fait des tests. On a d’abord essayé d’aménager son poste de travail avec un siège particulier, et puis le télétravail. On a l’habitude de faire avec le télétravail, les autres collaborateurs prennent environ trois jours par mois. Ainsi, ce n’est pas complexe à mettre en place.
En fait, pour moi, ses difficultés sont liées au métier. Elle n’a pas forcément la bonne posture en tant que consultante. Sur les phases de travail en bureau, tout va bien. Mais sur la formation, la phase de prise en main et dans les liens avec les clients, c’est là qu’il y a des soucis. Elle n’a pas le niveau attendu, et souvent elle amène plus de confusion qu’autre chose alors que son rôle est de rassurer. On a une marque à porter : la présentation fait partie intégrante de nos missions. Je ne suis pas toujours serein quand elle est sur le terrain, j’ai peur qu’elle fasse des gaffes ou des remarques qui ne sont pas pertinentes. Je me demande si on devrait le dire aux clients, pour sa maladie, les prévenir pour qu’ils soient au courant et qu’ils ne lui en tiennent pas rigueur si elle fait des erreurs… Mais en même temps, c’est délicat. Pour elle, son handicap n’existe pas dans l’entreprise. Alors on en parle que lorsqu’il y a des contraintes sur les aspects opérationnels, comme le transport. Sinon, on n’en parle pas, ça n’a rien à faire dans la discussion.
Mais nous, on sent bien que sa maladie affecte son travail. Elle est souvent absente, elle a un traitement lourd qui peut engendrer des pertes de mémoire. Elle passe son temps à prendre des notes, pour ne pas oublier, car elle est très stressée. Ça impacte son efficacité et sa performance au quotidien… Ses collègues viennent souvent vers moi pour qu’on discute de cela. Les absences, ça se gère. Mais concernant les résultats, c’est une autre histoire ! Ils la laissent peu travailler seule, on sait tous où elle en est. Je crois que ce n’est pas leur mode de travail habituel, mais c’est un peu la seule manière qu’on ait trouvé pour travailler avec elle. Le service RH a essayé de discuter avec elle, mais elle ne répond pas aux sollicitations. On ne veut pas faire de son handicap un sujet, mais on ne sait pas comment faire autrement. C’est pourquoi je disais qu’on se sent démuni. Qu’est ce qui relève de sa maladie ? Qu’est ce qui relève de ses compétences ? Est-ce que c’est pertinent de séparer les deux comme ça quand on sait bien que ça interfère…
Elle est toujours en période d’essai. Du coup, on essaye de la changer de mission pour voir. On est toujours dans le test. On va organiser des « mises en situation » dans les prochaines semaines, on veut multiplier les contextes pour qu’elle rencontre le plus de situations possibles. On veut vraiment essayer de la soutenir. Pour autant, il ne faut pas que cela affecte trop ses résultats. Par exemple, est-ce qu’on doit prendre en compte son handicap dans l’évaluation de sa performance ? Sa maladie est dégénérative, et donc c’est sûr que ça va impacter son activité. Mais elle ne veut pas en faire un sujet, et nous non plus… Jusqu’où est-ce qu’on prend en compte ces différents éléments ? On ne veut pas la victimiser, ni faire abstraction de sa maladie. C’est difficile de se positionner.
Peut-être que ce serait bien, un jour, d’organiser une people review tous ensemble pour discuter de la situation. Pour savoir quelles conditions d’accueil auraient été optimales, pour anticiper pour la prochaine personne… Au final, je me demande si on ne doit pas chercher à sortir de ces questions impossibles, trancher entre maladie ou compétences, mais plutôt réfléchir différemment, à partir de ce qu’elle fait bien par exemple ?
3.5 Pas de maintien sans manager avec de bons outils de management, du point de vue de la manager d’une fonction support de la production en usine
Je travaille dans l’entreprise depuis une douzaine d’années, mais je suis arrivée dans le service « Qualité et amélioration continue » depuis peu. C’est un service sur lequel les postes ne bougent pas trop, même si ça commence à évoluer. Avant, on pouvait faire de la formation sur le tas, mais maintenant les choses se formalisent de plus en plus. C’est un peu plus difficile de réussir à s’adapter aux changements, mais on y arrive toujours !
Ces derniers temps, sur le site, on a eu plusieurs cas de maladies qui se sont succédé… Quand XXX est partie, personne ne pensait qu’elle partait pour si longtemps. Elle non plus d’ailleurs. Au départ, elle partait seulement pour quinze jours, et son manager de l’époque l’a faite remplacer par la personne qui prenait sa place quand elle partait en vacances. Il avait l’habitude de gérer l’équipe à sa place, même si c’était un technicien. Quand je suis arrivée sur le service, elle était absente depuis plus de quatre mois, et ça commençait à se sentir. Il y avait une sorte de malaise, les gens râlaient sur leurs conditions de travail, et en plus, ils avaient déménagé entre-temps. Tout posait problème : le rythme, la charge, les conditions… Il y avait beaucoup de stress. Pourtant, personne ne venait travailler le samedi et il n’y avait pas non plus d’heures sup. Le remplaçant de XXX n’en pouvait plus, l’équipe non plus…. On a voulu mettre un nouveau manager de transition, et ça s’est mal passé. Au final, ça s’est soldé par une démission et une rupture conventionnelle, et une personne est partie en congé maternité pile à ce moment-là.
J’ai essayé de ne pas trop impliquer XXX dans toute cette histoire. Elle continuait à regarder ses mails et je suis allée la voir. Je venais d’arriver dans le service, et je voulais discuter avec elle. C’est important de prendre le pouls, d’essayer de comprendre les enjeux, surtout quand ça ne se passe pas très bien… On ne pouvait pas l’écarter complètement : elle nous avait dit qu’elle voulait savoir ce qu’il se passait, alors on l’a tenu un minimum au courant. Elle avait su nous dire ses besoins, il fallait respecter ça.
Quand elle est rentrée, il y avait encore le manager de transition qu’on avait choisi ensemble, elle avait voulu me donner son avis pendant son arrêt. Ensemble, on a évalué comment elle voulait reprendre : temps plein, temps partiel, recouvrement avec le manager de transition, télétravail ? On a beaucoup discuté, j’ai insisté sur le fait qu’elle devait s’écouter et faire attention à elle. Je lui ai proposé de diviser le poste pour qu’elle redémarre par l’activité productive et que le manager conserve la partie management. Elle n’a pas voulu, elle souhaitait vraiment reprendre pleinement. Pour elle, son travail est vraiment important. Et puis elle nous a aussi dit que ça l’aidait de se remettre au boulot. Le manager de transition a repris son poste dans l’entreprise mais il est resté disponible pour répondre à ses questions. Moi, j’ai été attentive, je savais qu’elle avait encore du chemin à parcourir, qu’elle serait fatiguée, que c’est difficile de revenir d’arrêt. Je lui ai dit que j’allais vérifier qu’elle ne déborde pas de ses heures, et puis je savais que son mari aurait su lui dire, je le connais.
L’objectif que je lui ai donné, c’était simplement de reprendre sa place. Elle n’a pas eu d’objectif personnel. Par contre, j’ai laissé les objectifs de l’équipe. Mais je ne voulais pas la presser. En fait, j’étais entre deux : je ne voulais pas trop la ménager pour qu’elle ne se sente pas mise à l’écart, mais je voulais tout de même faire attention à ne pas la mettre dans une situation complexe en lui donnant trop de choses à faire. C’est difficile de faire la part des choses dans ces cas-là.
Aujourd’hui, je me rends compte que cette situation a été vraiment compliquée. Il aurait fallu formaliser le remplacement, réunir l’équipe dès le début pour donner le cadre et expliquer comment ça allait se passer. Ce remplacement a été complètement négligé et ça a eu de lourdes conséquences pour l’équipe et pour l’organisation générale. Il y a eu les départs, le déménagement, et le retour de XXX dans un contexte relativement nouveau, avec une équipe qui avait changé. Et moi, j’étais nouvelle sur le service. Même si je connais bien l’entreprise, il faut un peu de temps pour savoir déchiffrer un nouveau service ! Il faudrait mettre en place quelque chose sur la gestion des remplacements, un process dans l’entreprise qui soit assez général. Il existe des routines sur le retour des absences longues, pourquoi est-ce qu’il n’y en a pas pour les remplacements ?
En ce moment, je vois un nouveau cas de remplacement compliqué se dessiner… Et on ne sait pas bien comment faire. Pour l’instant, pour dépanner, j’ai mis une collègue de la qualité sur le poste en attendant le retour de la personne. Mais je sais déjà que ça va être un retour en mi-temps thérapeutique… Et donc que je vais devoir laisser la personne sur le poste à mi-temps. Un ou deux mois, ça peut aller, mais ça ne va pas pouvoir durer des années…
Il faudrait vraiment aider les managers dans ces situations, c’est difficile de prendre du recul pour anticiper au mieux, on n’a pas vraiment les bons outils. Si chaque situation est différente et qu’il faut la prendre en compte, on pourrait quand même essayer d’imaginer quelque chose qui réponde à des questions qui se posent à chaque fois…
3ème partie
Travail et cancer, de nouvelles voies à explorer pour des solutions souples et évolutives
1. Les expériences de maintien au travail dans 6 ETI, que peut-on en retenir ?
1.1 Ce que l’on sait du modèle social des ETI qui compte pour le maintien
Une grande partie de l’intérêt de la phase exploratoire du projet « travail et cancer du sein dans les ETI » a résidé dans le fait d’engager la réflexion dans des environnements où les « standards désincarnés » des modèles types du parfait processus de maintien en emploi n’étaient pas la référence et où l’absence d’expertise – souvent – en la matière ne signifiait pas l’absence de pratiques sur le terrain.
Il n’y a pas un modèle unique d’ETI et parler des ETI comme d’un groupe homogène est une erreur. Pour autant, certaines caractéristiques des ETI sont importantes à rappeler succinctement avant de proposer une mise en perspective de ce que nous apprennent les récits d’expérience issus des six terrains des ETI de notre étude. Ces caractéristiques génériques des ETI, en effet, sont structurantes et dessinent un modèle de performance original, à rebours d’un certain nombre de préceptes actuels de « la bonne organisation » et de ses process.
Les ETI sont souvent décrites comme de « pâles copies » des grandes entreprises, moins sophistiquées et expertes, voire en retard sur de nombreux sujets (par exemple, vieillottes dans leur façon de ne pas plébisciter le télétravail) ou limitées sur d’autres (par exemple, ne pouvant offrir de carrières corporate à leurs meilleurs cadres – lesquels y attachant d’ailleurs moins d’importance qu’à la qualité des débouchés et des projets de l’entreprises). Bref, les ETI ne sont pas des petites grandes entreprises, elles sont différentes et cela a de l’importance pour les enjeux du maintien au travail notamment.
Parmi les spécificités les plus régulièrement mises en avant, on retiendra la communauté de travail bâtie sur et pour le long terme, dans la proximité, avec des éléments de preuve tels que
- l’actionnariat familial sur plusieurs générations (80% des ETI),
- le recrutement local (2/3 des ETI ont leur siège en province et 85% de leurs unités de
production y sont installées), - l’engagement dans la création d’emplois (les ETI ont créé 330 000 emplois entre 2009 et 2015 quand les entreprises du Cac40 en supprimaient 80 000)
- les ETI distribuent souvent plus d’intéressement à leurs salariés que de dividendes à leurs actionnaires.
La création de valeur repose moins sur un effort systématique de rationalisation des coûts que sur une stratégie qui mise sur l’intimité des relations avec les clients ou les fournisseurs, permettant de la flexibilité, de la qualité et de l’innovation. Ce modèle de création de valeur soutient une culture de la décision au plus près de « ceux qui savent », la recherche systématique d’ajustements simples (« les meilleurs contrats sont ceux où pas grand-chose n’a besoin d’être écrit »…), la préservation jalouse d’un modèle d’« organisations capables de penser un développement rentable et soutenable sur la durée, et ce sans se dénaturer, comme des organisations capables d’arbitrage entre changement et permanence, capables de synchronisation et de temporisation ».
La nécessité d’être réactif aux marchés et de réguler au mieux les flux d’activité constitue le fondement d’organisations capables de mobiliser différents leviers : gouvernance décentralisée polyvalence, aménagement du temps de travail, recours à l’intérim… Autant de marges de manœuvre qui facilitent un ajustement des ressources aux besoins opérationnels.
Dans ces entreprises, le modèle du « patronhumanisme » prévaut, qui situe au cœur de l’échange salarial l’engagement dans le travail (avec une attention portée à l’autonomie et la capacité à agir sur le système en faisant son métier et non pas en exécutant des tâches … (« chez X, on n’ouvre pas des classeurs pour savoir ce qu’il faut faire et comment faire » dit une des directrices administratives) le travail bien fait, rendu tangible grâce à la connaissance des produits et des clients, des fournisseurs,… le contrat psychologique dans les ETI est « relationnel » 21 et non « transactionnel » comme le regrettent de nombreuses grandes entreprises. Il repose sur la confiance et les arrangements de gré à gré avec des personnes marquées par leur ancienneté et leur attachement à l’entreprise. Les frontières entre la vie professionnelle et la vie privée ne sont pas aussi étanches que dans d’autres structures.
Ces caractéristiques ne sont pas une liste d’atouts intangibles ; mais elles forment les bases d’un modèle singulier, où les choix d’organisation, les outils de gestion et les pratiques de management forment des combinaisons qu’on ne voit pas/plus dans les très grandes entreprises processées, où l’expertise et les outils de gestion du corporate cascadent pour « redescendre » dans les unités de production parfois indépendamment des caractéristiques de l’activité et de la main-d’œuvre de celles-ci.
1.2 Des ETI où maintien et performance sont liés
De fait, plusieurs modèles de performance caractérisent les 6 ETI avec lesquelles la phase exploratoire du projet a été travaillée. Ces modèles sont issus de l’histoire singulière de chacune d’elles, elle-même en relation directe avec le métier et le modèle de création de valeur adopté. La performance y tient une place qui ne peut se résumer à quelques abstractions financières, l’EBITDA par exemple. Elle est toujours présente, comme arrière-plan ou comme repère concret de l’activité, dans les récits d’expérience du retour ou du maintien au travail.
Parler de performance, forcément.
« J’ai prévenu mon responsable : je me fous du poste, et je ne veux pas de pitié. Tu connais mes compétences, tu me mets là où je peux servir. Je ne voulais pas reprendre à mon ancien poste, donc il m’a mise sur un sous-poste même s’il était gêné. Au final, j’ai aidé la personne qui venait d’être embauchée dans le service. Je connaissais bien les outils de planification via mon expérience passée, je les ai réutilisés. Ça m’a permis de reprendre normalement. Et puis j’ai eu un autre poste de chef de projet qui m’a été proposé dans un autre service. ». Cette cheffe de projet, de retour d’un long arrêt à la suite d’un cancer du sein, propose un contrat sans ambiguïté. Le meilleur service qu’elle peut rendre à l’entreprise, et le meilleur service que l’entreprise peut lui rendre, c’est de tenir compte de son expérience et de son expertise pour participer activement au projet collectif. La question n’est pas le galon ici ; c’est d’utiliser ses compétences, de « reprendre normalement » avant de retrouver un régime de travail avec les bons galons.
Sujet sensible, plein de malentendus potentiels, les relations entre performance et santé sont clés dans les enjeux du maintien en emploi. « Toute activité d’un opérateur est traversée par des enjeux de performance. Refuser d’en parler, c’est refuser de regarder le travail. La performance est noble, c’est un levier de reconnaissance et d’estime de soi. Il faut « juste » assurer qu’elle puisse se décliner à plusieurs voix, dont celle des opérateurs. Le travail d’organisation du travail, c’est justement de construire les équilibres entre ces différentes manières de concevoir la performance, pour qu’elle puisse être durable, soutenable. »
Sur l’aspect particulier de l’équilibre des différents registres de performance dans l’entreprise, on est tenté de mettre en valeur l’atout du modèle des ETI par rapport aux très grandes entreprises.
La performance, un objet qui se discute pourtant.
« Il y a une philosophie de concertation avec les OS, on doit être en mesure d’accompagner les évolutions sociétales ». Certaines ETI ont développé avec les partenaires sociaux un dialogue autour de la performance sociale. Le dialogue repose sur les conditions qui permettent de fixer un cadre de pratiques suffisamment souple pour sécuriser les parcours professionnels sans désorganiser l’activité. « C’est le maillage d’accords qui est intéressant, pas que l’accord handicap […]. Si on fait un dispositif trop fort, on va normer et ça ne va pas marcher. Le relais handicap local est un interlocuteur privilégié, mais il y a aussi un collègue, le médecin du travail… C’est par différents bais qu’on peut avoir l’information. »
En écho avec les propos de la Directrice des Ressources humaines, la responsable de la mission handicap discute avec les partenaires sociaux l’attribution des budgets en fonction des situations auxquelles sont confrontées les personnes handicapées et/ou malades. Si le statut est pris en compte (les personnes doivent théoriquement disposer d’une RQTH), c’est plus globalement les besoins des personnes qui ont des problèmes de santé qui font l’objet d’arbitrages en commission de suivi. Dans certains cas, quand l’urgence opérationnelle l’exige ou que la situation est trop dégradée, des budgets peuvent être alloués sans que les personnes n’aient la RQTH.
Dans cette même entreprise, le souci de concilier les enjeux de santé et de performance se traduit par un positionnement original du médecin du travail qui est mis en lien direct avec les managers de proximité (et non avec le service RH) pour s’assurer que les restrictions médicales soient respectées mais aussi que les discussions et les ajustements soient réalisés en amont sur la base de l’activité réelle.
Performance collective, individuelle : quelles variables pour piloter le maintien ?
« Notre performance, c’est avant tout une performance collective, c’est toujours ça que je mets en avant […]. Il faut penser l’efficacité de manière globale, pas uniquement en pensant à la performance de la personne. Les gens se plaignent moins, on n’est pas focussés sur la personne. (Récit) » C’est lorsque le parti pris de la performance est collectif qu’un système vertueux se met plus facilement en place. Cette Directrice de site évoque les choix opérés pour éviter les écueils d’une approche trop individualisée qui tend à pointer du doigt les personnes qui ne suivent pas le rythme. La mobilisation de la performance collective, en tant que ressource pour la personne de retour au travail ou confrontée à des enjeux de maintien, n’est possible dans le temps que si la fonction RH n’a pas produit d’outils trop individualisants, détaillant les compétences individuelles par exemple, avec pour effet « d’asseoir une naturalisation des différences et gomme les dimensions collectives […] de l’expérience professionnelle ». Quand les capacités productives fluctuent, que le ou la salariée cherche à atteindre un nouveau régime de performance compatible avec sa santé en tâtonnant, l’appréciation individuelle de la performance peut s’avérer tout à fait contreproductive, a fortiori si l’équipe est mobilisée pour garantir la performance collective.
A l’opposé, dans un contexte où l’activité repose bien davantage sur la performance individuelle, on écoutera avec intérêt un manager de proximité se questionner, démuni pour trouver le bon registre pour évaluer une personne concernée par un cancer ou une maladie chronique : « Est-ce qu’on doit prendre en compte son handicap dans l’évaluation de sa performance ? Sa maladie est dégénérative, et donc c’est sûr que ça va impacter son activité. Mais elle ne veut pas en faire un sujet, et nous non plus… Jusqu’où est ce qu’on prend en compte ces différents éléments ? On ne veut pas la victimiser, ni faire abstraction de sa maladie. C’est difficile de se positionner. (Récit) »
Par extension, on remarque que lorsque l’outillage gestionnaire est fondé sur une base ETP (Equivalents Temps Plein), un processus de normalisation de la performance individuelle étalon se met alors en place. Les managers peuvent être dans ce cas amenés à « bricoler » artificiellement les indicateurs d’absentéisme pour conserver des marges de manœuvre dans une logique gestionnaire qui tend à réduire les ressources à des données chiffrées : « On est sur des très gros marchés en ce moment, sur une activité pointue, ce sont des marchés de niche, mais à l’international, on a beaucoup de commandes. Ça dure depuis 2017, on s’est organisé en 3X8, avec des équipes de 15 personnes, c’était une organisation qui était censée être temporaire mais elle dure. […] Je mets toujours un seuil d’absentéisme élevé dans mes prévisions, à 10%, ça me donne de la souplesse. » Les indicateurs « objectifs » de mesure de la performance sont adaptés par les managers pour épouser leurs enjeux multidimensionnels.
Les limites du modèle : performer jusqu’où ? Travail-maladie ou travail thérapie
« Je me rends compte que j’ai continué à travailler plus qu’avant. J’avais besoin d’éviter de tourner en rond. J’ai travaillé sans voir la fatigue. C’était une période de forte activité, je voulais me sentir normale, vivante. On m’a traitée de « warrior » (Récit) ». La responsable de cette salariée confirme que les efforts ont été récompensés : « On en a tenu compte positivement pour son évaluation. On a évalué son travail de manière objective ; elle avait eu peu d’absences, elle était restée en forme alors qu’elle était sur un changement de périmètre à ce moment-là. Le nouveau périmètre la motivait beaucoup, elle s’est donnée à fond. Sachant qu’elle n’avait rien lâché et qu’elle avait été transparente, elle a eu une augmentation. »
Si cette situation est évaluée positivement par les deux parties, elle questionne néanmoins les logiques de performance individuelle. Le fait d’avoir réussi à surmonter un contexte professionnel tendu en ayant de surcroît un cancer fait de la salariée aux yeux de ses collègues une « warrior »; cet effort est récompensé par une augmentation conséquente. La question est pourtant posée, par les collègues qui la disent « warrior », par la salariée elle-même qui reconnaît avoir ainsi trouvé une façon de lutter qui n’a pas été sans effet sur sa fatigue. « Plus un travailleur vivra son rapport à l’activité comme enrichissante dans un environnement qu’il apprécie, plus sa productivité ira croissante et il en repoussera les limites sans perdre son bien-être. Certes, mais y a-t-il une limite ? ».
Peut-on parler ici de prévention de la tentation de surperformance, dont chacun comprend les mécanismes mais aussi les risques, notamment dans des organisations pour lesquelles le dépassement de soi est une valeur cardinale ?
En outre, la performance à tout prix peut avoir des effets tout à fait contreproductifs et stigmatisants : « J’avais du mal quand on me disait « tu es forte ». Je ne le voyais pas comme une force, mais un besoin. J’avais besoin de me projeter. Quand j’ai eu mon entretien annuel ma responsable m’a dit que j’étais un exemple. Mais moi je l’ai fait pour moi, je ne veux pas qu’on me dise cela ». Comment donner un feed-back sur le travail de la personne sans se perdre sur le registre du « travail de la personne malade » ? Cela n’est pas évident. La naturalisation d’un trait de caractère (même positif, le courage par exemple) renvoie en réalité la personne à son statut de malade, à un moment où, précisément, le travail lui permet de se reconstruire en dehors de son identité de malade.
« Je suis investi dans mon travail. Je me demande si ça ne me pénalise pas. Est-ce que ça déclenche un stress fait que mon état pourrait empirer ? […] C’est une question que je me pose en continu : est-ce que je continue à faire mon travail normalement ? Il y a une fatigue liée à une grosse charge de travail, et je suis très impliqué. […]. C’est sûr que je suis tiraillé sur mon rapport au travail : ça crée du stress, mais heureusement que j’ai ça. Quel trou noir ce serait si je n’avais pas ça ! » Ce témoignage d’un salarié en surveillance pour son cancer est symptomatique de l’ambivalence que les salariés ont vis-à-vis de leur activité professionnelle. « Le stress au travail est, dans un même temps, souvent perçu à la fois comme l’une des conditions de réalisation du travail et comme l’un des déclencheurs du cancer. »26 Ici, le salarié est en questionnement permanent sur le « juste investissement ». Au moment de l’apparition du cancer, l’étiologie profane questionne les différentes sphères de la vie dont le travail fait partie. Un « travail de santé » se met alors en place pour tenter de préserver un équilibre.
« Je faisais des heures trop importantes, mes enfants m’ont dit d’arrêter. Il y a eu un vrai « conseil de famille ». Mes enfants m’ont dit : « Tu nous a fait peur une fois, pas deux « . A mon poste actuel, j’ai le sourire. Ça n’a pas de prix, il y a une super ambiance ». Cette cheffe de projet, concernée par un cancer du sein, est depuis son retour dans l’entreprise très vigilante à son état de santé, vigilance exercée également par son entourage privé. L’expérience de la maladie agit ici comme un miroir, la personne et ses proches ayant développé une réflexivité particulière qui protège des expériences malheureuses et aide à reconstruire des situations professionnelles épanouissantes.
1.3 Un modèle social des ETI qui ouvre les bases d’un rétablissement par le travail
Une santé qui se (re)construit dans le temps, au contact de l’activité
« Je n’imaginais pas que j’étais capable de faire ça ».
Ce retour d’expérience, maintes fois exprimé par des personnes dont l’état de santé conduisait à anticiper des incapacités persistantes, est révélateur des possibilités qui leurs sont offertes dans les ETI pour se reconstruire au contact de l’activité.
Le management de proximité privilégie souvent une approche empirique pour appréhender ce que la personne arrive ou non à faire et réajuster au fur et à mesure : « Ce qui marche, c’est de réintégrer ces gens-là sur de la grosse prod’. On a différentes technos. On fait de la polyvalence, on essaye de s’adapter, les personnes savent qu’il faut nous dire quand ça va pas. […]. Le premier jour, j’ai hésité « est-ce que tu te sens de lever le bras ? ». C’est pas ce mouvement-là qu’il l’a gênée au final. On a essayé au marquage, ça allait aussi. » Le témoignage de ce chef d’atelier confirme qu’une logique de « test and learn » échelonnée dans le temps peut faire du travail un opérateur de la santé.
Mais cette prise de risque du management de proximité n’est possible que lorsque le système de management l’autorise. Un cadre de Direction confirme que c’est la collégialité de la décision qui sécurise la possibilité d’expérimenter des solutions nouvelles. « Il doit y avoir de la confiance, de la bienveillance et le droit à l’erreur. Mais ça ne marche que si ça suit en haut. Pour permettre de faire de l’essai- erreur, il faut que tout le monde adopte ce principe. Par exemple, il n’y avait jamais eu de filles au conditionnement. J’en ai mis et ça tourne mieux, elles sont épanouies à ce poste-là. J’aurais aussi pu me tromper, mais c’était un choix qui était assumé en équipe de Direction, ça permet de tenter des choses. (Récit) » C’est en laissant un « pouvoir d’agir »28 aux personnes que celles-ci sont à même de (re)développer leurs capacités.
Des trajectoires individuelles articulées sur des trajectoires collectives
« Ici, les gens sont polyvalents, et on joue plus sur l’intéressement collectif. On ne peut pas attendre de gens polyvalents les mêmes rendements que dans les grandes structures. On a formé des magasiniers à faire de la saisie de commande, ils sont capables de prêter main forte en cas d’absence ou de maladie d’un salarié. C’est une approche globale. Les gens se connaissent très bien entre les services, et comprennent les contraintes opérationnelles de chacun (Récit) » pointe une autre cadre Dirigeante de site. La polyvalence renforce conjointement la possibilité pour une personne de remplacer et d’être remplacée, les trajectoires individuelles étant articulées aux dynamiques des collectifs de travail. Cette caractéristique est essentielle pour les personnes concernées par un cancer ou une maladie chronique dont les capacités productives sont fluctuantes ; elles peuvent être épaulées par leurs collègues le temps de la maladie, mais aussi dans une dynamique de régulation informelle.
L’autonomie laissée aux collectifs de travail favorise l’émergence d’ajustements mutuels dans une logique de « don – contre don » qui, loin de stigmatiser la personne, l’inclut dans la dynamique collective, comme l’évoque une salariée atteinte de sclérose en plaques : « On est autonomes. On ne nous embête pas à partir du moment où on sort le travail. J’ai jamais été remplacée, même en arrêt long. Une collègue est actuellement partie depuis novembre. On y arrive ! Moi, j’ai repris à temps plein depuis juin. » Ce sont donc également les marges de manœuvre organisationnelles qui, dans certaines ETI, facilite l’ajustement au fil de l’eau des ressources aux exigences de l’activité.
Vers une « délégation inversée » pour réguler l’activité
« Quand il y a un accroissement de commandes, on n’hésite pas à mobiliser les salariés sur les heures sup’. On demande, on n’impose pas. Ils sont en général très demandeurs ; quand ils voient que la bannette de commande est pleine, ça les embête. Ça se régule bien. Moi, je suis en bout de chaîne, je valide les plannings que les responsables réajustent au fur et à mesure (Récit) ». L’autorégulation par les équipes de leur temps de travail est caractéristique d’entreprises qui laissent des marges de manœuvre aux collectifs pour s’organiser. Certaines ETI ont aussi mis en place des accords de « temps libre », qui permettent aux personnes de disposer d’un décompte des heures (+ ou – 7 heures par mois) très utile pour qu’elles puissent assurer les rendez-vous médicaux sans avoir à poser de congés. Cette flexibilité collective et individuelle permet de faire face aux surcroîts d’activité comme à la fluctuation des capacités de production individuelles.
La mise en place – on non – des mécanismes de contrôle est un curseur important de positionnement d’un système de management qui peut évoluer dans le temps : « Les 20 premières années, ils ne nous écoutaient pas. La culture a changé. Avant, c’était terrible […], le régleur mettait nos composants dans les boîtes, on ne se levait que pour les pauses. Le régleur ne faisait que ça. Et puis on a fait le contrôle tout seul. Ça a été dur l’autocontrôle – les gens ne voulaient pas. L’autocontrôle s’est mis en place. Finalement, l’autocontrôle a limité la poubelle, c’était bien. Maintenant, on ne pourrait pas travailler sans contrôler nos pièces. »
Limites du modèle … quand l’informel ou l’implicite n’est plus le bon registre pour réguler la situation
« C’est là que c’est devenu compliqué avec la société. Mon nouveau responsable, sous couvert d’un discours où je devais prendre soin de moi, m’a interdit de faire des longs trajets en voiture. J’ai toujours fait ça et je vois pas en quoi ça le concerne, je sais exactement ce que je peux faire ou pas faire. Il a commencé à me mettre des bâtons dans les roues. Quand j’étais en arrêt, il venait mettre son nez dans mes dossiers, il me demandait les historiques de mes dossiers… Je ne veux pas avoir de comptes à lui rendre ! On se connait depuis le lycée. Au départ, c’était un ami. (Récit) » L’entremêlement de la sphère professionnelle et privée crée des relations particulières comme en témoigne ce récit. Les pratiques « en zone grise » s’y développent plus facilement, comme ici le lien maintenu pendant l’arrêt pour traiter de dossiers opérationnels, qui se révèle, a final, mal vécu par le salarié. Lorsque l’état de santé se dégrade, la relation de confiance peut basculer vers de la défiance et se judiciariser.
« 15 jours après mon retour, j’ai reçu une lettre de licenciement. Mais j’étais protégé par mes mandats. […] On m’a mis dans le bâtiment, dans un local tout seul ». Le risque de faire reposer le maintien dans l’emploi sur le lien social et la régulation informelle est de mettre de côté les personnes en marge du collectif. Le plus souvent, les bifurcations professionnelles n’ont pas lieu au moment de l’apparition des problèmes de santé. Ces derniers jouent en revanche un rôle de potentialisateur.
Si les conditions de la confiance mutuelle préexistent, ils peuvent renforcer les liens entre des entreprises et des salariés et des salariées reconnaissants. Mais si des tensions préexistaient, la maladie peut être synonyme de rupture.
Dans le cadre particulier des maladies qui se chronicisent dans le temps, la régulation de la charge de travail par les collègues sur un temps long peut être pesant pour l’équipe. « Au départ, on l’accompagnait, on lui proposait des sorties à l’extérieur. On a essayé de le remettre en selle, il y a eu beaucoup d’échanges. Mais au fur et à mesure il y a eu un éloignement. […] On peut s’organiser sur un an mais ça va devenir compliqué. » Les mécanismes de solidarité peuvent s’étioler dans le temps dans des situations qui nécessitent un réajustement permanent. Comme le confirme une Directrice des Ressources Humaines : « L’organisation tient parce que certains donnent plus que d’autres, c’est une organisation de compensation permanente, mais ce sont des compromis qui ne peuvent pas tenir dans la durée ».
1.4 Dire ou ne pas dire la maladie ? Une question qui se joue différemment dans les ETI
Un secret de polichinelle ?
« En tant qu’infirmières, on est sur le fil du rasoir avec le secret professionnel, d’autant plus qu’on est hiérarchiquement rattaché au médecin du travail (interentreprises) et au service RH. Il faut y aller masqués. Si on ne le dit pas et qu’il y a un pépin… Il y a des périodes compliquées. Heureusement on est deux, on échange. […] On respecte le secret professionnel tout en signalant les dysfonctionnements d’organisation ». La tension autour du secret professionnel est particulièrement manifeste pour ces infirmières, pour lesquelles la capacité à faire comprendre les choses sans les dire fait partie intégrante du métier.
Ce rôle de traduction est essentiel. « Le secret professionnel tisse le lien de confiance. On dit au salarié : « je ne dirai rien, c’est à toi de le dire. » Les managers ne veulent pas prendre de risque, acceptent d’ajuster en général. » Comme souvent, c’est le salarié qui est responsabilisé et à qui on enjoint de « dire ». Dans le contexte particulier des ETI, dans lesquelles tout le monde se connaît et tout se sait, la maladie est souvent connue, au moins par quelques collègues. Préserver l’intimité peut constituer une gageure pour les salariés dans un univers où le secret pourrait être suspect.
Ça va mieux en le disant ?
Du côté des nombreuses associations ayant pour vocation de combattre le cancer ou les maladies chroniques aux côtés des malades, les messages clés prônent une meilleure compréhension de la maladie et de ses effets et se félicitent que « le tabou recule » dans l’entreprise, sous l’impulsion notamment d’offres de sensibilisation et de formation sur les spécificités de ces maladies. Dans plus de 70% des entreprises désormais, parler du cancer ne serait plus un tabou (cf. le dernier baromètre Cancer@work).
Les politiques mises en place au sein des ETI sous accord ou convention invitent les personnes concernées à réaliser un dossier de Reconnaissance de la Qualité de Travailleur Handicapé (RQTH), certaines proposant un appui via un expert externe pour engager la démarche. « A l’occasion d’une intervention organisée par l’entreprise pendant la semaine du handicap, je leur ai dit « on ne peut pas connaître la vie privée des gens ! ». J’ai réagi par rapport à la sensibilisation faite sur la RQTH. Je n’ai pas envie de me justifier, de partager que je suis un monstre. C’est le jugement qui compte, je ne veux pas être jugée. Je ne me sens pas concernée par les dispositifs sur le handicap mis en place dans l’entreprise ». (Récit)
Le récit de cette salariée concernée par un cancer du sein est révélateur. Comme beaucoup d’autres, elle ne se reconnaît pas « handicapée » et préfère réguler à la marge son activité avec sa manager qu’elle a choisi de tenir informée de sa santé sans qu’une référence à un quelconque statut n’entre en ligne de compte.
L’appui apporté aux personnes confrontées à un problème de santé est le plus souvent réalisé en dehors des dispositifs institutionnels, pensés par et pour des grandes entreprises qui privilégient une approche juridique et transactionnelle. Importer le modèle de la grande entreprise dans l’univers des ETI ne va pas de soi et peut même s’avérer contre-productif.
« Pendant mon arrêt maladie, j’ai travaillé de chez moi. C’était pendant les vacances et c’est passé inaperçu. J’aime savoir qu’on peut me rendre service – c’est du donnant – donnant. Ils voient que je ne suis pas quelqu’un qui abuse de la situation. Quand je dois porter quelque-chose, je demande aux jeunes, on a des petits arrangements, ça se fait en bonne intelligence. J’ai des chocolats dans mon placard, je détourne le truc sans parler du fait que j’ai mal au bras. » Les arrangements mutuels, en bonne intelligence et dans une logique de donnant-donnant de cette même salariée ont une efficacité dont auraient tort de se priver les salariés et les ETI. Détourner le truc permet d’engager un échange dans le flux de l’activité sans que la maladie ne soit évoquée.
Montrer patte blanche pour obtenir de l’aide porte atteinte à la relation de confiance qui lie les salariés et les entreprises. « Ils ont mis en place un PC chez moi. Ils me l’ont proposé au deuxième jour de télétravail, ça a été fait sur demande médicale. Ça m’évite de le transporter. Par contre, ce n’est fait que sur demande médicale, ça n’est pas normal. Ils devraient l’étendre, on n’a pas à se justifier ». La double peine de la maladie et de la justification de la maladie, qui renvoie la personne à son statut de malade est ici pointée du doigt.
L’écueil des approches statutaires : quand la relation change de registre
Renvoyer les salariés à leur identité de malade est doublement inefficace. En instaurant une distance, cela remet en cause leur attachement et donc leur investissement dans l’entreprise. Et en introduisant une logique d’aménagement de poste, cela peut aussi avoir pour effet de dérégler l’organisation du travail : « Je réserve le télétravail pour des tâches qui demandent plus de concentration. Au départ, j’avais même eu droit au dispositif adapté ; on avait mis en place un jour régulier par semaine mais c’était trop rigide : si c’est pas possible de télétravailler ce jour-là, on est obligé de reprendre un jour dans la semaine obligatoirement donc c’est pas souple ! C’est difficile de coordonner télétravail et organisation du travail. »
Ici, la mise en place du dispositif adapté met l’activité en angle mort de la discussion. Celle-ci s’articulera désormais autour des conditions de travail ou d’emploi, régies par d’autres règles et d’autres acteurs dans les ETI disposant d’une technostructure (RH, mission handicap, médecins du travail, …) : les aménagements ne peuvent être financés qu’avec l’aval d’un avis médical, et la mise en place d’un régime spécial de télétravail et faire l’objet d’un avenant au contrat de travail… La régulation informelle qui préexistait avec le management de proximité entre dans un cadre formel plus rigide. De nouvelles règles et de nouveaux acteurs entrent en jeu. Sans remettre en cause la légitimité de ces acteurs dont l’expertise peut éclairer utilement les situations, la question de la redéfinition du dialogue autour du travail se pose néanmoins avec acuité.
Articuler contraintes médicales et opérationnelles sans discriminer ?
« Quand ma responsable a reçu le document du médecin du travail montrant les restrictions sur le poste, elle m’a dit : « faut pas que tu sois assise ni debout, je fais quoi moi ? ». Et avant, elle me disait : « tant que j’ai pas le papier du médecin, je te mets au balancier ! » (Récit) Le médecin du travail, détenteur de l’information stratégique, est positionné en juge de paix dans certaines situations dégradées. Mais on voit ici que l’information médicale, lorsqu’il n’y a qu’elle, conduit à l’inverse à tendre les relations et à être instrumentalisée. Si, dans un premier temps, la manager refuse d’aménager le poste par manque d’informations, dans un deuxième temps la salariée pourrait s’appuyer sur l’avis médical pour inverser le rapport de force et obtenir les aménagements qu’elle souhaite. Ici, le dialogue ouvert autour de la situation productive, qui permettrait d’ajuster les conditions d’exercice de l’activité, n’a pas lieu.
L’application « à la main » du temps partiel thérapeutique constitue un exemple d’ajustement efficace : « Si j’avais les rayons le matin, je travaillais l’après-midi, et inversement. On s’arrangeait, j’étais directement sous la responsabilité, du directeur, ça simplifie aussi ; on a confiance, on n’a pas besoin de passer par des signatures et tout. » Ici, l’activité reste au centre d’une relation dont l’objectif est d’optimiser la performance de la salariée au regard des contraintes opérationnelles.
« Entre ces opérations, je m’organisais comme je voulais, comme je pouvais, en fonction de ma fatigue ou de mes rendez-vous. Au début, j’envoyais des mails pour prévenir de mon organisation et de mes horaires, mais très vite, j’ai arrêté. L’entreprise et le service RH me faisaient confiance. Dans les faits, la Sécurité sociale a pris en charge 50% de mon salaire, alors que j’ai bossé plus de 50% de mon temps… C’est moi qui gérais comme je voulais. S’il fallait changer quelque chose au niveau des dispositifs de prise en charge, ça serait autour de cette question. Je trouve que ce n’est pas forcément adapté à toutes les situations… En tout cas, pour moi, ça ne l’était pas. » La question de l’articulation du mi-temps ne se pose pas qu’entre l’entreprise et le ou la salariée. Elle remet en cause plus globalement des dispositifs de financement qui englobent la sécurisation des parcours et qui, eux, ne s’adaptent pas aux régulations réalisées au contact de l’activité.
1.5 L’entreprise, dedans, dehors : la présence des absents
Au-delà de la relation d’emploi
« Pendant mon arrêt, je n’ai jamais cessé de venir, j’avais un engagement syndical et j’étais au Comité d’Etablissement, d’ailleurs j’ai été réélue pendant mon absence maladie. Mais bon, j’avais des liens, j’étais présente. » Le témoignage de cette élue est partagé par un grand nombre de salariés. « Je suis restée en contact avec mes collègues. Quand ça fait 30 ans qu’on se connaît, on n’arrête pas les contacts du jour au lendemain. »
Être élu et poursuivre l’exercice de ses mandats, participer au séminaire d’entreprise, à la fête de fin d’année ou aux sorties organisées par le CE… La liste (non exhaustive) de tout ce que les personnes absentes peuvent faire pendant leur arrêt est symptomatique de l’affectio societatis singulier dans ces ETI. Le volontarisme marqué d’entreprises soucieuses de leurs salariés va souvent jusqu’à neutraliser l’absence dans la comptabilisation de l’intéressement collectif. Le « néo-paternalisme », voire le « patronhumanisme » évoqué plus haut, parfois mal perçu, induit de fait une relation qui va bien au-delà de l’exécution du contrat de travail.
Un travail d’appoint « en zone grise » pour réguler les absences sur des fonctions plus stratégiques
« Elle a formulé une demande claire : rester en contact. « Vous pouvez me donner du boulot » – sous-entendu : j’en veux ! On a mis une VPN. C’était totalement illégal, mais ça été décidé au niveau du groupe. […] Je lui ai donné à faire une étude sur les stocks. Elle adore ça. C’est des trucs qu’on ne peut faire qu’au calme. Elle livrait les résultats très vite. Ça voulait dire : « je ne vais pas bien, mais je vous montre que je vais bien et que je peux rebosser ». » Dans la situation décrite ici, le Directeur n’entre pas – en tous cas pas explicitement – sur la maladie de sa collaboratrice et ses éventuels effets, il reformule en s’appropriant sa demande de continuer d’une façon à pouvoir contribuer aux projets de l’entreprise. Il répond en ciblant une activité pour laquelle sa responsable a du goût et surtout, est performante. Et il configure une demande réelle – ce n’est pas un prétexte occupationnel – adaptée à ses capacités productives fluctuantes et à son travail à distance.
La salariée qui a pu ainsi travailler pendant son arrêt juge de son côté cet arrangement exemplaire : « L’objectif était de garder un lien ne serait-ce que psychologique avec l’entreprise. Cette mise à disposition m’a aussi permis de travailler sur certains petits projets à ma convenance et selon mon envie/énergie. Je tiens à préciser sur ce point et ça me paraît essentiel qu’à aucun moment je n’ai senti une quelconque pression et/ou une quelconque obligation et c’est primordial. […] Ces échanges ont été très importants pour moi car ils m’ont permis d’avoir le sentiment de faire toujours partie du projet de la société et d’être consultée. Je n’étais pas juste une malade ! »
Ce travail d’appoint permet également de gagner en souplesse et de fluidifier l’activité. « Pendant l’arrêt, dans les premiers temps, je regardais mes mails pour aider le remplaçant que j’avais choisi. C’était mon bras droit, il connaissait déjà bien les choses. » témoigne ainsi une cheffe de projet qui a « dépanné » son successeur et l’entreprise.
Un Directeur de site confirme qu’il ferme les yeux sur ces pratiques d’ajustement. « On a un salarié qui a des gros problèmes de dos ; il a beaucoup d’arrêts. Avec la technologie, il y a des choses qui ne devraient pas se faire mais qui se font quand-même. Quand il est une partie de la semaine en arrêt, il va être frustré. Il y a beaucoup de salariés qui se débrouillent malgré nos interdictions formelles de mettre leur mail pro sur leur téléphone. »
Ces « bricolages » informels sont réputés présenter des avantages pour les deux parties : pour les personnes, éviter la désinsertion professionnelle, et pour les entreprises, assurer une continuité de service. Le contrat est implicite, mais il est adossé à des pratiques de gestion qui lui permettent de perdurer. Par exemple, la partie variable de la rémunération et l’absence ; dans ces cas-là, l’arrêt a été neutralisé pour le calcul de l’intéressement.
Et si les liens pendant l’arrêt permettaient de penser différemment le retour ?
« J’avais mon ordi à la maison, j’avais mes mails, je regardais certains dossiers. J’ai continué à faire des choses à la maison. C’était une période chargée, j’ai gardé quelques dossiers. […] Ça m’a aidé à reprendre. Tout évolue, et tout va si vite. C’était une manière de garder un pied dans l’entreprise. Je regardais mes mails deux heures par jour. Je faisais des choses pas stressantes. ».
Le recours au télétravail « sauvage », facilité par les outils numériques, offre la possibilité de sélectionner les activités de travail suivant le temps disponible. La personne effectue ici un travail de santé pour éviter une disjonction trop importante entre la trajectoire de soin (temps long) et la trajectoire de l’entreprise (temps court). Or celui-ci fait partie intégrante de son processus de rétablissement : il permet de sentir au jour le jour ce que le ou la salariée est capable de faire en même temps qu’il offre une perspective de reprise qui se fera dans des conditions connues et maîtrisées, ce que confirme ce second témoignage : « Pour des questions pratiques, j’avais demandé à avoir encore accès à la messagerie mail, pour rester à l’affût des nouveautés (on était dans un contexte de réorganisation totale du service). Cela a bien aidé, à la reprise, je n’étais pas complètement largué. […] Même si les grandes lignes de réorganisation du service sont définies, les règles sont encore à fixer. Mais c’est bonheur pour moi car j’ai de l’expérience et mes collègues viennent me chercher : ils me demandent des conseils. Mon travail change mais ce n’est pas désagréable, au contraire ». Ici, le salarié ne revient pas au travail comme avant, mais bien « comme après »35, sa séniorité n’agissant pas comme un handicap mais comme un gage d’expérience essentiel à une organisation en transformation.
Ce renversement de perspective, qui dessine un continuum entre les périodes non travaillées et travaillées, dédramatise le moment du retour qui s’inscrit alors dans le cadre d’une trajectoire plus globale. Il change aussi la symbolique autour de la maladie qui se révèle compatible avec l’activité professionnelle. Ce n’est pas un ou une salariée « guéri(e) » qui revient au travail après avoir été en arrêt pendant sa maladie. C’est une personne qui, malgré ses difficultés de santé, a continué à agir à son rythme pendant une période de rémission qui se poursuivra au moment du retour au travail via une activité qui entre-temps aura déjà en partie été reconfigurée.
Des pratiques de sécurisation des retours qui fluidifient les reprises
« En retour d’arrêt, j’ai mis en place un process pour accueillir la personne. J’ai eu récemment une salariée en retour de maladie. On a repris contact avec elle via l’infirmière, qui lui a demandé si elle acceptait de me rencontrer avant sa reprise. C’est ce que j’ai fait : je l’ai vue en face-à-face dans un premier temps. J’ai vu en parallèle son manager, et puis j’ai fait une seconde rencontre avec nous trois. Avant qu’elle reprenne le boulot, j’ai informé l’équipe, je leur ai expliqué qu’elle pourrait être fatiguée, être un peu moins performante, avoir des absences… On n’impose pas de cadence, quand un salarié est fatigué, il doit se réadapter, prendre son temps. (Récit) »
La reprise est bien évoquée par cette Directrice comme un processus long qui devra être suivi dans le temps par la ligne hiérarchique et l’entourage professionnel. Elle y greffe, pour la sécuriser (bien qu’elle le fasse en dehors du droit du travail et de la Sécurité sociale), un dispositif de pré- accueil en deux temps, avec la salariée en face-à-face, puis avec la salariée et le manager qui aura été vu entretemps.
Ce dispositif est inclus dans un cadre plus large qui associe le médecin du travail via la visite de pré-reprise. Si médicalisation il y a, elle s’accompagne d’un processus de « déprivatisation » de la maladie dont les séquelles potentielles sont partagées avec le collectif. Le « travail de santé » qui consiste à ajuster les capacité « restantes » ou à reconstruire avec les exigences de l’activité, devient alors une prérogative du collectif de travail.
Une absence virtuelle : des liens numériques qui recomposent les liens
« Une personne n’est pas absente, elle est présente mais n’est pas dans l’entreprise ». Le verbatim de cette cadre de direction invite à repenser le concept même d’ « absence ». Le maintien des liens avec les collègues et/ou la hiérarchie pendant l’arrêt est quasiment systématique, et fait émerger un nouvel usage du numérique : SMS et mail sont souvent utilisés pour donner des nouvelles en maintenant néanmoins une distance qui peut préserver l’intimité : « Il s’agit là d’un dire public et qui vise souvent à prévenir la suspicion, ou à éviter d’avoir à répondre à des appels téléphoniques, des messages de sympathie. Paradoxalement, ce dire public cherche à taire, à empêcher le dialogue sur l’épreuve de la maladie ».
Dans le sens inverse, le numérique est utilisé par une Directrice de site pour préserver un lien non intrusif via la ligne hiérarchique : « J’ai eu une discussion avec des managers au sujet des personnes en arrêt maladie. Je leur ai dit qu’il fallait envoyer un texto aux salariés absents, en leur disant de prendre soin d’eux et de nous appeler en cas de besoin. Si les salariés ne répondent pas, je leur dis de ne pas insister. Mais il faut leur montrer qu’on est présents pour eux (Récit) ».
2. Les apports de la recherche en sciences humaines et sociales pour envisager de nouvelles voies
2.1 Le maintien en emploi, quels modèles derrière ces mots ?
Le maintien en emploi et la prévention de la désinsertion professionnelle sont des notions clés pour les politiques publiques (cf. partie1) et elles se sont diffusées sans peine dans les milieux professionnels, où elles renvoient parfois explicitement à des politiques d’entreprises, assises sur des accords, des chartes, des initiatives diverses. Pourtant, le vocabulaire entré dans les conversations courantes du maintien en emploi nous semble réducteur. Par exemple, les quelques travaux théoriques choisis de façon sélective ici invitent à enrichir nos grilles de compréhension des enjeux du maintien, au moment d’envisager des pistes d’expérimentation.
Le maintien : ce mot est doublement statique !
Est-ce un problème ? oui, car la notion théorique du maintien renvoie à un modèle dynamique ; ainsi, il conviendrait sans doute mieux de parler de trajectoire de maintien.
La survenue du cancer s’inscrit dans une trajectoire longue des individus. La maladie a des effets, documentés notamment à partir des nombreuses études épidémiologiques disponibles39 qui sont essentiellement appréciés en termes de pertes, de diminutions des capacités. Or les personnes, quand elles reprennent le travail, disent reprendre le cours de leur vie, poursuivre leur trajectoire après l’épreuve du cancer et les traces plus ou moins profondes qu’elles laissent dans le cours de la vie.
Mais elles ne reprennent pas leur vie « comme avant », bien plutôt « comme après », faisant l’expérience prématurée de la préservation de la santé, à un âge où généralement cette question ne se pose pas. Cette expérience va alimenter leur trajectoire de maintien, en participant à la redéfinition de leur « milieu » professionnel pour pouvoir compenser leurs éventuelles difficultés par une organisation spécifique de l’activité tout en tenant compte des exigences du travail.
La trajectoire de maintien, c’est l’apprentissage de la meilleure façon de faire tenir ensemble les contraintes du travail et celles de la santé pour parvenir à un équilibre durable. En sachant que la durabilité ici n’a de sens qu’en référence à la variabilité de la capacité productive et qu’elle n’est donc envisageable que dans un système souple, évolutif pour épouser les contours de ces variations.
Ainsi, les personnes font preuve d’ingéniosité et déploient des stratégies pour tirer le meilleur parti de l’organisation du travail pour se réapproprier les contraintes du travail et ne pas les subir passivement mais au contraire, les surmonter, les dépasser pour s’accomplir. Comme le soulignent les auteurs, ici « le travail, c’est la santé ». Cela ne signifie pas l’absence d’ambivalence, de dilemmes à résoudre.
La santé, de quel modèle de santé parle-t-on ?
La survenue d’une maladie grave tend à faire pencher la santé du côté d’une conception réductrice, où la maladie définirait l’état de santé et où la maladie serait d’abord comprise dans le registre de l’empêchement, de la perte, de la déficience…
Or il existe deux modèles complémentaires de la santé en médecine : le modèle biomédical et biopsychosocial.
« Le premier procède de l’application en médecine de la méthode analytique des sciences exactes ; le deuxième tient compte des interrelations entre les aspects biologiques, psychologiques et sociaux de la maladie. L’évolution clinique des patients est déterminée, non pas par les seuls facteurs biologiques, mais aussi par les formes de vie collectives et les événements psychosociaux qui sont co-constitutifs de la vie du sujet, ainsi que par les structures et les valeurs qui caractérisent la communauté ».
Dans le champ de la santé au travail, depuis de nombreuses années, les scientifiques de disciplines comme l’ergonomie et la psychologie du travail ont développé et partagé des connaissances décisives pour dépasser une vision de la prévention des risques auxquels la personne serait passivement exposée. Là aussi, la préservation de la santé ne se résume pas à l’absence de risques mais renvoie à la capacité d’y faire face, de disposer de marges de manœuvres, etc.
Ainsi, pour progresser dans les trajectoires de maintien des personnes concernées par une maladie grave, un handicap, un accident, il convient de clarifier le modèle de santé auquel se référer au risque sinon de concevoir des dispositifs incompatibles avec les enjeux visés. Par exemple, lorsqu’on mobilise le modèle biopsychosocial de la santé, on défend une représentation de la personne dans laquelle « les facteurs biologiques, psychologiques et sociaux sont considérés comme participant simultanément au maintien de la santé ou au développement de la maladie».
Le fait de n’accorder aucune prépondérance à un déterminant sur les autres n’est pas neutre, par exemple quand on envisage un dispositif de retour au travail après une absence longue ; professionnels de la santé au travail, managers de proximité, experts fonctionnels dédiés au maintien le cas échéant vont devoir travailler ensemble – et non côte à côte, avec une distribution de l’autorité a priori – ET avec le ou la salariée concerné(e) à son retour. Tout autre dispositif de travail est voué à formuler des propositions potentiellement désajustées.
Les auteurs insistent : le modèle biopsychosocial est donc un élargissement du modèle biomédical : les facteurs biologiques y gardent toute leur place mais les stratégies thérapeutiques envisagées doivent comprendre simultanément, outre les modalités « traditionnelles » visant à modifier des paramètres physiologiques, divers moyens permettant d’agir sur les facteurs psychosociaux perçus comme participant au problème de santé.
Corollaire de ce modèle de la santé, la question de la participation du patient et de l’importance accrue des aspects éducationnels. Nous y reviendrons plus largement, mais on voit se croiser ici des enjeux clés tant dans le champ de la santé que dans celui de la santé au travail, avec des parallèles à instruire entre les apports de l’Education Thérapeutique du Patient, le patient expert et ce qui resterait à instruire sur le volet « salarié expert » de son travail, et non de sa maladie.
Et les auteurs de conclure sur les enjeux de l’adoption d’un nouveau paradigme de prévention, articulé autour de
- une prise en charge qui n’est pas centrée sur l’individu mais qui est systémique
- un système d’intervenant.s qui dépasse la dyade patient/soignant pour inclure notamment le milieu de travail (particulièrement l’employeur et les collègues) et le système des assurances ;
- une prise en charge qui vise d’abord le retour au travail pour que la personne puisse s’y
accomplir et pas nécessairement la guérison comme préalable ou objectif de la reprise de l’activité professionnelle.
2.2 Travail ou emploi ? pourquoi est-ce important de clarifier ?
Maintien en emploi ou maintien au travail ? Dans le langage courant, on pourrait penser les deux formulations équivalentes. Pourtant, dès lors qu’on se réfère à des notions théoriques ou des concepts, elles ne le sont pas. La nuance n’est pas un détail : en effet, elle renvoie à un référentiel dont les différences n’ont fait que s’accentuer au cours des dernières années.
L’emploi, dans « maintien en emploi » s’est progressivement institué au point de ne plus être interrogé. On comprend bien, au regard des chiffres du sous-emploi des personnes en situation de handicap et des risques de désinsertion des personnes après une maladie grave, que l’accent soit mis sur l’emploi. Mais ceci ne peut avoir de sens quel que soit le travail auquel cet emploi permet d’accéder. Or aujourd’hui, de fait, seul l’emploi constitue la référence du cadre réglementaire de l’OETH (Obligation d’Emploi des Travailleurs Handicapés) qui vise un ratio de personnes à l’effectif des entreprises assujetties. Ce focus sur l’emploi est très problématique car il tend à tenir en angle mort les situations concrètes vécues par les personnes qui travaillent, que ce soit après un cancer, avec un handicap ou une maladie chronique et par les entreprises et les collectifs qui les accueillent.
Or, c’est dans l’analyse et la compréhension fine de ces situations qu’une mise en visibilité des conditions de la performance sociale peut être définie, et ensuite seulement, traduite en indicateurs, comme le taux d’emploi par exemple.
Dans les entreprises – dans les grandes entreprises notamment – le découplage entre la gestion de l’emploi et l’organisation du travail constitue une des difficultés principales pour progresser dans la prise en charge des situations qui se posent ; quand les personnes souhaitent travailler pendant leur traitement ou reviennent après une longue absence pour une maladie grave. En effet, dans le schéma standard43, aux directions la responsabilité de la gestion de l’emploi et des mécanismes institutionnels de maintien en emploi, et au management de proximité la prise en charge de l’organisation du travail pour permettre aux personnes de trouver une place dans la solidarité productive et aux standards de production d’être atteints.
Ainsi, combinant les registres de l’emploi et du travail, les marges de liberté de l’encadrement vont s’avérer décisives pour permettre les ajustements rendus nécessaires, jour après jour, entre les aléas de la production d’un côté et les variations des capacités productives des salariés en lien avec la maladie. Ces marges de liberté peuvent combiner des réorganisations locales de la production et des solutions structurelles (effectif, polyvalence, …) qui relèvent plus de la gestion de l’emploi. Mais elles ne sont jamais limitées à l’emploi, le travail, l’organisation du travail, à l’échelle individuelle et collective, sont des leviers essentiels.
Notamment pour pouvoir jouer sur les différentes dimensions du « temps » que met en exergue la survenue d’une maladie grave en termes de :
- le temps « DU » travail, c’est-à-dire la place du travail au cours du cycle de vie, les moments d’entrée et de sortie, la mobilité entre période d’activité et d’inactivité, l’insertion et les formes d’emploi selon les parcours professionnels etc. ;
- le temps « DE » travail, qui s’intéresse au nombre d’heures travaillées effectives mais également à la flexibilité, à la prévisibilité de ces heures, à l’écart entre les horaires «légaux» et les horaires réels, aux normes temporelles à leur diffusion et leurs évolutions ;
- le temps « AU » travail qui porte son attention sur les rythmes de travail, l’intensité et les effets sur les conditions de travail, la santé et la performance des travailleurs …
La survenue d’une maladie grave interroge le temps du travail et de nombreuses bifurcations de trajectoires en résultent, plus ou moins réussies selon l’état de santé, les possibilités de maintien réelles disponibles ; ces possibilités de maintien renvoient elles au temps de travail et au temps au travail.
« Le maintien en emploi » est donc une notion peu satisfaisante pour traduire les nouveaux enjeux des personnes et des entreprises, en tant qu’elle gomme une partie décisive des régulations à mettre œuvre pour parvenir, dans le temps, malgré les aléas et l’incertitude, à tenir ensemble travail, performance, santé. « Trajectoire de maintien au travail » semble mieux traduire ce qui se joue au plus près des situations des personnes, de leur manager et des entreprises.
2.3 La maladie et le lieu de travail
Dans le domaine de la santé publique, sous l’impulsion d’initiatives clés développées en particulier dans le cadre de la lutte contre le Sida, la parole sur la maladie, les droits du patient, l’éducation thérapeutique du patient, tout ceci concourt à valoriser le mouvement de « libération de la parole », la « fin des tabous », etc.
Dans le milieu du travail, l’auteur nous rappelle que ces attentes et ces valeurs sociétales ne sauraient être translatées sans précaution. En effet, « la maladie possède une propriété essentielle : elle est une atteinte aux capacités individuelles de réalisation des activités pour lesquelles nous avons été socialisés, et notamment le travail (…). La question est alors de savoir quand l’individu est considéré par les autres personnes comme relevant de l’une ou l’autre des catégories : devant telle atteinte à la réalisation du travail, doit-on imputer celle-ci à un état pathologique qui libère l’individu de sa responsabilité, ou à une volonté délibérée de sa part ? Les conséquences de cette attribution d’une étiquette sont capitales. »
Dans le milieu de travail, le médecin est celui qui légitimement peut libérer le ou la salariée des attentes de son employeur ; c’est lui qui décide qui est « réellement malade » dit Dodier. Or le médecin est absent du lieu de travail, personnage clé de la situation ET simultanément absent de la situation, ce qui n’est pas sans conséquence sur la légitimité de sa décision aux yeux de l’ensemble des personnes en interaction avec le ou la salariée malade.
Deux modes d’interaction avec la maladie sur le lieu de travail sont isolés :
- un régime libéral caractérisé par une logique de confiance, qui se caractérise par des
modulations élevées sur tous les registres possibles que sont
o les horaires,
o l’intensité du travail et
o le choix des activités à réaliser - un régime pointilleux caractérisé par une logique de soupçon avec des modulations faibles. Quel que soit le régime en vigueur dans l’entreprise, d’une maladie à l’autre, la légitimité du comportement des salariés ne sera pas questionnée de la même façon. L’auteur nous invite à distinguer quatre types de maladies :
– les maladies évidentes des maladies ambigües,
– les maladies impératives des maladies ambulatoires.
Ces catégories nous semblent très opératoires pour élargir les politiques de maintien au travail, par exemple, dans le cas du cancer du sein qui traverse ces catégories, d’abord maladie évidente et impérative pour ensuite, quand les personnes reprennent leur travail (ou le poursuivent pendant leur traitement) une maladie ambiguë (la fatigue, les troubles cognitifs, difficiles à objectiver) et ambulatoire…
Ensuite, elles nous semblent très pertinentes aussi pour apporter des réponses nuancées aux attentes grandissantes – aux pressions parfois – pour que la situation de la personne soit « objectivée » afin de pouvoir prétendre à être légitimement prise en charge. Notamment quand la maladie est ambulatoire/ambiguë, les managers expriment la difficulté qu’ils éprouvent à justifier les arrangements qu’ils adoptent pour permettre aux personnes de travailler et de prendre en charge leur santé; disposer d’une information «objective/objectivable» leur semblerait la meilleure solution pour ajuster les modulations, pour justifier leurs décisions vis à vis du collectif, pour argumenter sur des ressources spécifiques dont elles auraient besoin.
Or quand on lit Dodier, on comprend que cette demande d’objectivation, pour compréhensible qu’elle apparaisse, est plutôt une fausse piste, celle qui consiste à étiqueter la maladie au lieu de « déprivatiser » les questions de santé en entreprise pour les faire entrer dans une perspective plus collective, qui permette une organisation nouvelle. Dans cette organisation nouvelle, la pathologie ne serait pas le point central dans la prise en compte et la gestion des situations puisque les difficultés « tiennent moins à la pathologie qu’aux situations socioéconomiques et qu’aux limitations fonctionnelles dues à la maladie ou aux effets secondaires des traitements. Ce qui conduit à souligner la nécessité de se décentrer de l’approche diagnostique et donc médicale, pour privilégier la prise en compte des restrictions (…), en fonction des marges de manœuvre et ressources dont elles disposent ou qu’elles tentent de construire. »
2.4 Et l’égalité professionnelle ?
Nous faisons l’hypothèse que le projet Travail et Cancer du sein dans les entreprises pose de nouvelles questions pour l’égalité professionnelle.
En effet, reprenons en synthèse quelques données : le cancer du sein touche une femme sur neuf ou dix. La moitié travaille lorsque la maladie se déclare. C’est le cancer qui touche le plus la population active : une population de femmes. Les études citées dans la première partie de ce travail convergent et attirent notre attention sur les enjeux de l’articulation du travail et de la santé lors de la survenue d’un cancer du sein.
Or, pendant longtemps, les enjeux de l’égalité professionnelle ont été saisis exclusivement au prisme de l’emploi (plafond de verre en particulier) et de la rémunération (l’écart de 20% persistant entre la moyenne du salaire des hommes et celle du salaire des femmes), symptôme visible et peu couteux à documenter.
Grâce aux travaux décisifs de l’Anact notamment, s’appuyant sur des données scientifiques de disciplines différentes et jusqu’alors très peu mobilisées conjointement, dès 2011, il a été possible de comprendre que les « causes racines » de ces inégalités étaient souvent à situer dans le travail et dans l’organisation du travail, au-delà encore de la division sexuée du travail. Et que des inégalités de santé au travail venaient s’ajouter aux inégalités de l’emploi, d’autant plus préoccupantes que certains chiffres très défavorables (le taux d’absentéisme par exemple) donnaient lieu à des explications naturalisées désespérantes (les femmes seraient plus enclines à s’arrêter, plus délicates et sensibles à leur santé que les hommes, plus attendues aussi au chevet des enfants et des vieux parents quand ceux-ci réclament des soins).
Dans le champ de la santé publique, les données épidémiologiques ne sont pas favorables non plus ; au-delà du cancer du sein dont on a situé l’ampleur du sujet plus haut, les femmes sont également plus concernées que les hommes par les maladies chroniques évolutives.
Les enjeux du maintien au travail, pendant ou après les traitements, dans le cas des femmes concernées par un cancer du sein représentent donc un terrain d’enquête et d’expérimentation de premier ordre. Mais dans ce projet, les enjeux de l’égalité professionnelle dans le cadre plus large du maintien en emploi, n’ont volontairement pas été problématisés en amont de la phase exploratoire et c’est à son issue, au moment de passer à une phase expérimentale, que des hypothèses en termes d’égalité vont pouvoir être plus systématiquement travaillées.
3. Quellesexpérimentationspossiblespourexplorerplus systématiquement ces nouvelles voies ?
Les pistes qui sont détaillées plus bas sont des propositions d’expérimentations et/ou de simulation avec des « usagers » – salarié(e)s et managers au moins – si le contexte de l’entreprise ne permet pas d’expérimenter à proprement parler.
Les propositions renvoient à des enjeux qui coïncident avec chacun des verrous détaillés dans les premières pages de l’étude, d’où leur organisation en trois sous parties ; des innovations d’usages – dans de nombreux cas – et des innovations de rupture dans quelques cas se succèdent de façon linéaire. Bien entendu, elles font système et ce sont plutôt des combinatoires qui pourront produire du nouveau dans le champ du maintien au travail.
Ces pistes ont été largement inspirées par des discussions en entreprise, avec des acteurs concernés (directions, salariés, managers, élus, SST) sur la base des expériences concrètes des uns et des autres, à partir desquelles on a pu extrapoler des pratiques, des dispositifs, des démarches.
On présente donc ici en l’argumentant un jeu de plusieurs expérimentations possibles pour œuvrer dans les entreprises, avec les parties concernées, à innover en matière de maintien au travail pendant et/ou après une maladie grave, avec une attention particulière au verrou « juridique » en tant qu’il fait système avec les deux autres verrous et qu’il peut utilement contribuer aux réflexions actuellement menées par les acteurs publics et sociaux sur ces sujets.
3.1 Les atouts incomparables du recours à l’expérimentation pour faire progresser le maintien au travail
L’argumentaire en faveur de l’expérimentation tient d’abord à un principe de réalité : les entreprises qui s’efforcent de trouver des réponses et de progresser sur ces enjeux sensibles reconnaissent tâtonner et les plus avancées précisent partager collectivement (dans des configurations variées : Comité de Direction, groupe ad hoc, …) le fruit de ces tâtonnements pour apprendre et capitaliser sur des expériences qui restent toujours singulières mais qui renvoient bien aussi à des questions universelles.
Ainsi, l’expérimentation interviendrait préférentiellement à d’autres registres d’action
- parce que toutes les innovations ne sont pas des révolutions menées en laboratoire ; l’innovation c’est aussi la recherche, locale, de réponses adaptées quand le cadre habituel ne fonctionne pas bien et que les acteurs pensent qu’il est pourtant possible de progresser ;
- pour former des « passeurs », des acteurs capables de partager des savoirs d’expérience et pas seulement de s’inscrire dans la bataille des idées ou le témoignage en forme de « discours performatif»; en particulier l’expérimentation développe la réflexivité laquelle renvoie à la capacité à expliciter ce que l’on fait, à documenter la manière dont on le fait et les effets ou résultats obtenus.
En outre, les politiques publiques dans le champ du travail, prolongeant des dispositions prises depuis plusieurs années dans le champ de l’emploi, mobilisent de plus en plus souvent l’expérimentation comme mode d’action pour soutenir des évolutions réglementaires, reconnaissant, d’une part, ses vertus comme vecteur d’apprentissage collectif mais, aussi, son intérêt fondamental quand l’objet dont il est question (le maintien au travail ici) ne s’inscrit pas aisément dans le répertoire habituel de la négociation de contreparties pour les organisations syndicales comme pour les employeurs.
3.2 Des expérimentations pour progresser sur le verrou « traitement juridique » du maintien
L’environnement juridique d’une situation professionnelle / salariale où se combinent une maladie grave (du point de vue de la durée des traitements et de leurs effets secondaires en particulier) et l’expression du besoin / du souhait de travailler (pendant les traitements et/ou juste à la fin de l’arrêt maladie initial) présente de nombreuses difficultés. Au vu de la sensibilité des situations à prendre en charge, il est évident qu’il ne suffit pas de simplifier le droit (le droit du travail, celui de la Sécurité sociale ?) pour que entreprises et salariés concernés par le maintien au travail puissent trouver des arrangements « de bon sens ».
Une série d’expérimentations sur des points à la fois simples dans leur expression – il est indéniable qu’il faut lutter contre la complexité des réponses administratives et réglementaires disponibles – et faisant enjeux pour les parties, permettrait de progresser en s’intéressant à la façon dont les parties – salariés, managers, employeurs, élus, professionnels de la santé au travail – se saisissent de certaines dispositions, les usages qu’ils et elles en font et les effets que cela produit à court ou moyen terme.
Proposition d’expérimentation 1 : organiser (un droit à) la connexion
Les entreprises sont mises en garde : attention, pas de contacts pendant l’arrêt maladie, c’est une suspension du contrat de travail ; de nombreux responsables relaient cette consigne et/ou la mettent en avant pour dénoncer l’inanité de telles dispositions et les risques courus le cas échéant. Dans le sillage des évolutions du « droit à la déconnexion » les directions sont très sensibilisées par leurs conseils juridiques aux risques potentiels que constituent des traces d’échanges – mails, sms, …- et seraient tentées d’opposer des réponses de principe rigides pour se prémunir de ces risques.
Mais, dans les faits, d’une entreprise à l’autre mais surtout d’une équipe, d’un manager, d’une personne à l’autre, on observe que des contacts interviennent presque toujours pendant l’arrêt, à l’initiative des uns et/ou des autres, en quantités variables. Ces contacts engagent des interactions très différentes sur le fond comme sur la forme, du strict registre personnel, au registre professionnel en passant par toutes les nuances et toutes les configurations, au domicile, dans l’entreprise, au téléphone seulement …
Alors, que déverrouiller sur le plan juridique ? Nous proposons de concentrer l’expérimentation sur la définition et la mise en œuvre progressive (test, puis élargissements successifs) d’un cadre partagé pour régler les contacts entre le ou la salariée et l’entreprise.
Voici quelques questions qui permettraient de cerner simplement les points sur lesquels se mettre d’accord dans l’entreprise, les modalités de ceci pouvant être adaptées selon le fonctionnement de l’entreprise (groupe ad hoc, implication élevée ou non des SST, mobilisation en amont ou en aval des élus et des instances, etc…).
- (Préalable) : Le ou la salariée acceptent-ils d’avoir des contacts pendant son arrêt ?
- Si oui, quels canaux et quelles modalités de contact privilégier (tierce personne désignée par le ou la salariée, manager, collègues, direction, téléphone, mail, rencontres…) ?
- Le ou la salariée peuvent-ils ou non conserver leurs outils de travail pendant leur arrêt (ordinateur, téléphone ?). Peuvent-ils ou non conserver l’accès à leurs mails ?
- En cas de changements organisationnels dans le périmètre direct d’emploi de la personne, le manager et/ou la direction peuvent-elles en faire part ? Dans quel format d’échange ?
- Le ou la salariée, s’ils sont élus, peuvent-ils maintenir des échanges dans le cadre de leur mandat pendant leur arrêt ?
Chacune des réponses à ces questions de cadrage pourrait être réversible sans que la personne n’ait besoin de se justifier.
Pour toucher au cœur des enjeux « du droit à la connexion », il convient de s’intéresser explicitement aux atouts et aux limites spécifiques des usages d’outils numériques pendant ces périodes sensibles (arrêt, mais aussi travail pendant les traitements ou reprise en télétravail) où les registres de l’échange peuvent traverser sans précaution des frontières fragilisées et pourtant réelles, entre l’intime et le privé, le privé et le professionnel… Avec tous les regrets, dégâts éventuels voire risques de judiciarisation que ces passages de frontières engendrent.`
Ainsi, des questions précises pourraient rejoindre le périmètre de l’expérimentation consacrée au « droit à la connexion ».
Par exemple :
- La création d’une adresse mail perso-pro active pendant les périodes d’arrêt pour pouvoir échanger avec ses collègues et ou pairs, pour recevoir l’information « corporate » tout en étant «protégé» des mails strictement professionnels, relayés sur boites mail de correspondant.s/remplaçants désignés en amont.
- L’élaboration d’un chapitre dédié dans le document cadrant les échanges pendant l’arrêt pour recommander le recours à tel ou tel outil (un groupe Whatsapp par exemple), telle ou telle pratique (par exemple de celles qui consistent à donner de l’information contrôlée sur la santé pour éviter rumeurs ou trop grande personnalisation de certains échanges…).
- La discussion autour des modalités de télétravail pour s’assurer que la déconnexion (aux serveurs de l’entreprise à partir d’une certaine heure par exemple) ne limite pas les marges de manœuvre de certaines personnes qui, fatiguées le matin ou l’après-midi, choisissent de travailler plutôt en soirée.
Le potentiel est grand, les mésusages et les erreurs nombreuses. Alors, il convient d’expérimenter pour apprendre collectivement, chacun de la place qu’il ou elle occupe et des responsabilités qui sont les siennes
Proposition d’expérimentation 2 : explorer les conditions du travail pendant l’arrêt
Ici, il s’agit ni plus ni moins que de pouvoir travailler pendant l’arrêt de travail.
La proposition ne va pas de soi pour de nombreux acteurs qui ont autorité sur la relation d’emploi et l’arrêt du travail ; pour preuve, cette proposition provoque généralement la réponse « c’est déjà possible avec le temps partiel thérapeutique ».
Mais ici, ce n’est pas de cela dont il s’agit.
Le salarié est en arrêt. Son état le justifie. Pour autant, il manifeste le désir de pouvoir travailler pendant son arrêt.
L’exploration des terrains de ce projet en témoigne, en cohérence avec la littérature scientifique49 et l’idée de « travail thérapie » : il est fréquent que des personnes poursuivent une partie de leur activité de travail pendant leur arrêt parce qu’elles le souhaitent expressément. Différentes situations existent, du simple traitement des mails courants à la prise en charge de dossiers complexes, dans son champ d’attribution de responsabilité ou dans un champ nouveau, coïncidant avec une mission utile pour l’entreprise et compatible avec un investissement de travail irrégulier en quantité et dans le temps.
Des situations moins lisibles existent aussi, où il semble se jouer des enjeux différents de ceux du « travail thérapie » dans le maintien d’un fil d’activité : peur d’être évincé, sentiment d’être difficilement remplaçable sur tel pan de l’activité, mais aussi parfois, réellement, la difficulté à être remplacé sur toutes les dimensions d’une expertise qui peut – a fortiori dans une ETI – ne pas exister en double.
Que sécuriser pour progresser vers une réponse moins fragile que le « gré à gré » qui semble prévaloir aujourd’hui et ne pouvoir, en outre, concerner que les personnes qui disposent d’une réelle autonomie dans leur travail ?
Quelle expérimentation pour permettre à la fois de libérer les demandes, d’élargir la base des salariés potentiellement concernés et de sécuriser les parties ? Une gageure.
Pour progresser dans cette voie et valoriser des initiatives repérées dans les « pratiques grises » des ETI, nous suggérons de concentrer des expérimentations autour de la création d’une enveloppe dédiée dans le Compte Epargne Temps qui permettrait à la personne de travailler pendant son arrêt50, notamment pour pouvoir mettre en route, avant même la date prévisible de retour, des « essais professionnels », dans des équipes, sur des machines, … essais compatibles avec d’éventuelles restrictions d’aptitude, avec un probable temps partiel thérapeutique, ou, plus positivement, avec le souhait exprimé par le ou la salariée de revenir sur un nouveau poste.
De nombreux dispositifs existants pourraient, soit rentrer dans ce cadre, soit en étoffer le contenu, tels que :
- l’ « essai encadré », qui prévoit une période en entreprise de 3 jours avant l’arrêt pour « valider un projet de maintien dans l’emploi »,
- les « actions de remobilisation précoce » visant à élaborer un projet professionnel pendant la phase d’arrêt en maintenant les IJSS.
Des Actions de Formation En Situation de Travail (AFEST) pourraient également être proposées dans la phase d’arrêt (ou à la reprise). A cet effet, le Contrat de Rééducation Professionnelle en Entreprise (CRPE) qui vise à accompagner un projet de maintien dans l’emploi nécessitant de la « formation pratique tutorée » pourrait aussi être testé à plus large échelle.
Et on pourrait, en particulier pour les postes de cadres fonctionnels ou de dirigeants, envisager que cette enveloppe dédiée dans le CET puisse abriter des activités de travail produites effectivement pendant l’arrêt, sans qu’il ait été possible en amont, d’en prévoir ni la quantité ni la programmation calendaire.
Proposition d’expérimentation 3 : mettre en place un fonds de stabilité pour dépasser les logiques statutaires
On a détaillé plus haut les limites de l’éligibilité, en particulier quand la situation de la personne est évolutive et que c’est cette dynamique d’évolution qu’il convient d’accompagner dans le temps, avec ses phases hautes comme ses phases éventuellement plus basses.
L’éligibilité apporte des droits pour le ou la salariée, des obligations pour l’employeur et des financements de maintien ou de retour en emploi. Comment sortir de ce cadre qui, s’il est utile dans certaines situations, ne les couvre pas toutes et génère des effets de fragilisation, pour les entreprises comme pour les salariés et les salariées qui tâtonnent en dosant ce qui est le moins pire « pour le travail, l’activité ici et maintenant » et ce qui peut servir « si ça va moins bien demain » ?
Nous faisons l’hypothèse que ce nœud de l’éligibilité et donc de la recherche du « bon statut » pour accompagner une situation évolutive sera inexorablement challengé par les politiques de maintien en emploi. D’ailleurs, de nouvelles pistes de financement sont déjà en cours de réflexion, pour échapper à cette logique de statut ; par exemple, le Conseil National du Handicap (CNH) et le Cercle Vulnérabilités et Société, préconisent tous deux une cotisation universelle de type assurantiel considérant que toute personne en activité peut être confrontée au handicap, quelle qu’en soit la cause. Les financeurs publics conduisent des réflexions dans cette direction, qui pourraient rencontrer notre programme d’expérimentation.
Ici nous suggérons d’explorer une piste d’expérimentation reposant sur « un fonds de stabilité » financé par un ou des acteurs de la prévoyance, en lien avec leurs propres enjeux de limitation de l’invalidité – qui engendre des provisions très couteuses – et de prévention du risque de désinsertion ; les connaissances épidémiologiques disponibles indiquent en effet une corrélation positive entre le fait de travailler et l’augmentation de l’espérance de vie à 5 ans des femmes soignées pour un cancer du sein et on peut faire l’hypothèse qu’actuaires et préventeurs seront en capacité, sur ces bases, de développer des modèles équilibrés.
L’enveloppe financière correspondant aux montants estimés en termes de non-dépenses grâce à une meilleure prévention de la désinsertion pourrait être consacrée à accompagner finement « les bricolages » permettant un retour ou un maintien en emploi réussi et à en tirer des enseignements en vue de faire progresser l’ensemble des pratiques de maintien. Une étude économique serait réalisée à l’issue de cette expérimentation pour affiner les résultats sur l’allocation des ressources la plus favorable à un maintien durable, en fonction des déterminants que l’expérimentation qualitative aurait mis en évidence.
Proposition d’expérimentation 4 : anticiper des dispositifs de médiation juridique pour accompagner les bricolages organisationnels en cas de difficulté
L’incertitude, le temps long et discontinu, la variabilité de la capacité productive, tout ceci caractérise les conditions dans lesquelles le maintien se joue pour de nombreuses personnes ; et du côté de l’entreprise – l’ETI nous a semblé malgré tout bien plus stable que les grands groupes, ne serait-ce que parce que l’encadrement et la direction y sont stables – les aléas peuvent être nombreux évidemment aussi, économiques, sociaux, managériaux. Des bricolages audacieux, façonnés dans un contexte de confiance réciproque – et donc non écrits bien souvent – peuvent s’avérer intenables dans la durée sans que personne ne parvienne à prendre les devants et à revoir la situation, craignant que ceci passe pour une trahison ou un abandon… Le recours à un conseil juridique tend à refermer le piège puisque son registre est tiré par le formalisme de la loi ; une situation particulièrement sensible dans des entreprises où le risque financier que représentent ces cas de figure peut mettre en péril la rentabilité de l’entreprise.
Ainsi, concevoir les bases d’un cahier des charges pour un dispositif de médiation qui pourrait être mobilisé par les entreprises comme par les salariés et les salariées lorsque les arrangements réalisés en « zone grise » ne fonctionnement pas pourrait être envisagé, ce qui permettrait de limiter autant que faire se peut une rupture du contrat. Ce dispositif de médiation pourrait également être très sécurisant pour toutes les personnes qui ne reprennent contact avec leur employeur que quand elles arrivent en fin de droits et que la question du maintien en emploi se trouve posée de façon très contrainte pour les deux parties.
Proposition d’expérimentation 5 : concevoir et tester les usages d’un référentiel pour un maintien raisonnable
Rien de ce qui est proposé plus haut ni de ce qui sera proposé ci-après pour s’attaquer aux deux autres verrous, ne pourrait dépasser le stade de quelques expérimentations qualitatives si le cadre de référence du maintien dans l’emploi n’est pas clarifié.
Nous proposons ici d’engager une expérimentation capable de contribuer à l’ensemble des initiatives qui visent la recherche d’une troisième voie pour le maintien en emploi plutôt que l’extension de dispositions existantes dont on a vu que les entreprises, les services de santé, les personnes concernées peinent à se saisir, a fortiori dans les ETI.
L’expérimentation s’appuierait sur une version bêta d’un «référentiel pour un maintien raisonnable », empruntant le concept d’ « aménagement raisonnable » introduit récemment dans le droit français et qui peut constituer un socle théorique robuste pour élaborer ce référentiel ; en effet, fondé sur une logique non statutaire et privilégiant une approche situationnelle basée sur les besoins propres à la personne, l’aménagement raisonnable constitue un cadre juridique mais aussi pratique à partir desquels coconstruire une première version d’un futur cadre de référence possible.
On attend de ce positionnement « raisonnable » la possibilité de sécuriser des bricolages précieux mais « en zone grise » sans tomber dans les dérives du formalisme ni innover en marge des dispositifs institutionnels et/ou du Code du travail, ni encore réserver le maintien en emploi à des approches discrétionnaires.
La version bêta du référentiel pour un maintien raisonnable serait co-élaborée dans le cadre d’une démarche associant entreprises, salariés, élus et syndicalistes, représentants des services de santé au travail. Elle serait expérimentée ensuite dans des entreprises pour en vérifier l’intérêt, la portée, les défauts et les usages pour en ajuster le contenu.
Plus qu’une charte – qui est utile en tant qu’elle traduit une volonté et des engagements – le référentiel porte sur le « comment » faire et peut être opposable, une option qui fait le lien avec le point précédent, relatif à l’éligibilité.
3.3 Des expérimentations pour progresser sur le verrou « travail constructeur de santé »
Faire évoluer les représentations des liens entre travail et santé alors que la santé au travail s’est bâtie sur des enjeux fondamentaux de prévention des risques professionnels et de la pénibilité au travail ne va pas de soi. D’autant que ces enjeux restent centraux.
Pour autant, de nombreux travaux scientifiques ont mis en évidence d’une part le rôle actif que joue tout salarié dans la préservation de sa santé, plus ou moins soutenu en cela par la situation dans laquelle il se trouve. Certaines organisations du travail sont handicapantes, d’autres invalidantes… d’autres sont capacitantes.
Expérimentation 6 : Exploiter les ressources de l’activité
Au retour d’une absence pour une maladie grave, la tentation est grande – a fortiori si les contraintes organisationnelles sont élevées – de ne raisonner qu’en termes de « pertes » ou de « manques » provoqués par la maladie, qui « empêchent » la personne, limitent ses capacités. L’approche par les ressources mise elle sur le fait que la personne n’est pas moins capable mais « autrement capable » et que plus elle pourra rapidement mobiliser des ressources dans son activité, plus elle pourra déployer son activité, atteindre les niveaux de performance attendus tout en préservant sa santé. Ces ressources tiennent, notamment, dans les possibilités de faire du travail de qualité, d’être reconnu dans son activité, de disposer d’autonomie et de pouvoir coopérer dans un collectif vivant.
L’expérimentation porterait sur la mise en évidence des perspectives qu’ouvre le changement de focale, en testant avec des salariés concernés et leurs managers une lecture en deux colonnes ; d’une part, la lecture des contraintes : capacités fonctionnelles incertaines, mouvements limités d’un bras, par exemple et d’autre part, la lecture des ressources : implication de l’environnement de travail, remplacement réussi et prolongation du remplaçant sur un autre poste avec possibilité de débordement, missions prioritaires pour le retour claires et bien comprises, …
Un tel outil en deux colonnes, doublement renseigné (avec l’arbitrage d’une personne neutre prévu si nécessaire, élu du personnel, médecin du travail, référent handicap, job coach…) peut engendrer à la fois à l’échelle individuelle et collective des discussions plus concrètes et mieux centrées sur l’activité que celles qui semblent prévaloir quand le regard de tous et toutes est focalisé sur les contraintes engendrées par la maladie, vues comme pertes ou déficiences.
Proposition d’expérimentation 7 : Expérimenter le temps choisi : combiner temps de travail et temps au travail pour coller à l’activité
Le fonctionnement actuel du temps partiel thérapeutique (temps de travail) n’est pas satisfaisant ; il fige le temps alloué ainsi que ses modalités de répartition dans la semaine, indépendamment de l’activité (le plus souvent) et de la variabilité de la capacité productive (toujours). Au mieux la formule tente-t-elle d’optimiser les temps (et/ou coûts) de trajet domicile-travail.
Contrairement à la logique actuelle qui suppose de prévoir le temps à allouer en fonction des aptitudes définies a priori, on pourrait constater le temps effectivement passé par la personne a posteriori (moyennant un cadre de temps de travail préalablement estimé de façon collégiale).
La mise en place d’un Compte Epargne Temps (cf. proposition n° 2) pourrait permettre à la personne de formaliser le temps effectivement passé chaque mois. Mais alors, si au final, il s’agit moins de gérer la durée du travail que de jouer sur la conciliation du travail avec la santé et le hors travail en général, alors le temps choisi peut s’avérer le plus pertinent, a fortiori dans des environnements de travail régulés par la recherche d’un optimum de capacité productive quand celle-ci est qualitativement et quantitativement fluctuante. Le principe du temps choisi est de confier aux équipes de travail le soin de répartir les heures de chacun en fonction d’un planning d’activité pré-établi. Cette organisation du temps facilite les régulations informelles au sein du collectif et ne prévoit l’intervention du manager qu’en cas de nécessité d’arbitrage.
Le temps au travail pose des questions différentes selon les activités, les métiers, les modèles de performance en vigueur et les systèmes de rémunération. Dans certains environnements, « retrouver » le rythme est une gageure, dans d’autres, l’organisation du travail permet d’envisager l’atteinte d’un nouveau régime de performance où les contraintes de rythme sont modérées par d’autres facteurs et ressources, comme l’autonomie, la polyvalence, etc. L’expérimentation pourrait concerner des unités de travail « sous contraintes » en termes d’organisation du temps de travail et mobiliser en priorité des managers de proximité, dont l’expérience en la matière est souvent importante quoique sous-utilisée pour définir une trame de suivi du retour et/ou du maintien au travail sur chacune de ces dimensions DU, DE, AU travail.
Proposition d’expérimentation 8 : cibler les activités télétravaillables
Le télétravail est de plus en plus souvent associé à une souplesse organisationnelle sur laquelle adosser les sujets où la « conciliation » fait enjeu ; si cela paraît de bon sens, il demeure des points d’ombre sur lesquels une expérimentation pourrait permettre de progresser en identifiant mieux les conditions dans lesquelles avoir recours au télétravail pour favoriser le maintien pendant ou après les traitements.
Premier point : l’éligibilité. Dans la plupart des organisations, les postes de travail « non télé- travaillables » sont des « emplois féminins ». Comment les enjeux du maintien en emploi vont-ils conduire à revisiter les conditions de l’éligibilité au télétravail ? Sur la base de situations traitées au cas par cas, un travail de capitalisation critique pourrait permettre de produire des résultats robustes… quoique sans doute non convenus.
Second point : quelles activités peut-on télétravailler quand on a des enjeux de maintien au travail pendant ou après une maladie grave ? Sans doute pas toutes celles qui étaient faites « avant », mais alors lesquelles en priorité? les plus faciles? Celles qui donnent un sentiment d’accomplissement car on peut facilement en mesurer le résultat ? Celles qui sont intellectuelles, immatérielles, qui demandent de la disponibilité et de la concentration ? Mais précisément, celles- ci ne sont peut-être pas les activités les plus indiquées quand on traverse une période où les éventuelles traces de la maladie ou de ses traitements pèsent sur la concentration, rejaillissant sur la confiance en soi, le sentiment d’aller mieux…
La conception d’une expérimentation qui permettrait d’éclairer ces zones d’ombre serait particulièrement opportune à conduire, pour sécuriser entreprises et personnes concernées sur une pratique qui reste délicate à instaurer quand bien même certaines attentes sociétales et différents enjeux des politiques publiques poussent avec vigueur en faveur du télétravail.
3.4 Des expérimentations pour progresser sur le verrou « maitre d’ouvrage de sa vie »
« Reprendre une activité professionnelle après un cancer est une façon de reprendre le cours de sa vie » avec de nouvelles questions, de nouveaux équilibres voire de nouvelles priorités. La reprise de l’activité – ou la préparation à la reprise de l’activité – met en évidence des dimensions hier incorporées et quasi invisibles : le sens de certaines actions, la façon dont l’efficacité était peu compatible avec l’efficience, …
Autant d’éléments qui viennent nourrir des stratégies adaptées pour surmonter les difficultés spécifiques de cette période, pour en extraire le plus possible les ressources hier non identifiées, pour se servir du travail – versus subir, obéir – pour s’accomplir : « ici, le travail c’est la santé ».
Une perspective qui réclame de pouvoir mettre à jour et se servir, pour soi et dans les échanges avec autrui – son ou sa manager, ses collègues, sa famille même… – de ses savoirs d’expérience sur son travail pour se projeter correctement dans « l’après » de la reprise, quand le temps est venu ou pour pouvoir réadapter son travail soi-même, au fil du rétablissement et pour le reste de sa trajectoire professionnelle et personnelle.
L’enjeu est d’autant plus important qu’un concert d’acteurs s’élève, qui ont chacun leur mot à dire, leur autorité à faire valoir parfois et que le salarié peut se trouver noyé ou sommé de répondre par oui ou par non à des propositions que lui font d’autres, qui n’ont ni son expérience de son travail ni celle de sa maladie.
Les expérimentations proposées ici visent à renforcer la capacité de la personne à identifier ce qu’elle est capable de faire dans différents domaines d’activité et ce qui pourrait effectivement lui être possible d’accomplir compte tenu des caractéristiques concrètes de l’environnement dans lequel elle réalise son travail.
Proposition d’expérimentation 9 : Reprendre le « travail comme après »
Pour le ou la salariée qui a connu l’épreuve de la maladie grave, la reprise n’est pas l’affaire d’un jour J, celui de la reprise où tout repartirait « comme avant » ou du moins pour redevenir comme avant pour peu qu’elle se conforme parfaitement à ce qu’on lui demande (le « on » évoquant son manager? ses collègues? le médecin du travail? son oncologue? ses amis, sa famille?). Les conseils de tous sont précieux, l’expertise de certains indispensable, mais au bout du compte, c’est bien sur sa capacité à se projeter dans la reprise, ce qui en fera le sens, que le ou la salariée mise.
Pour ce faire, même s’il peut être rassurant de laisser l’entourage croire que tout va bien se passer (redevenir comme avant), la personne sait qu’elle va devoir, en fait, reprendre progressivement son travail « comme après ».
Construire les conditions d’une reprise (ou du maintien pendant les traitements dans certains cas) réclame des échanges ouverts, où un dialogue à plusieurs niveaux peut s’engager avec la personne, sans qu’il soit absolument nécessaire de décider « tout de suite », sans qu’une autorité (celle du manager et de ses contraintes propres, celle du médecin du travail, le cas échéant56…) ne l’emporte sur l’autre.
L’expérimentation porterait sur la formalisation d’un dispositif de rencontre en amont de la reprise coconstruit avec contributeurs (salariés, dirigeants, élus, managers, SST), dispositif test (déjà expérimenté dans certaines ETI) qui serait proposé pour en expérimenter les usages et les effets dans différentes configurations de maintien et de retour.
Proposition d’expérimentation 10 : Mobiliser les savoirs de l’expérience du travail et de la maladie grave
Les salariés malades, leurs managers, leurs collègues parfois, les aidants aussi dans bien des cas, développent à l’occasion de l’épreuve qu’ils traversent directement ou indirectement, des savoirs que seuls ceux qui ont cette expérience détiennent. Des savoirs sur eux et la maladie bien sûr, mais aussi des savoirs sur leur travail, ce qui compte, ce qui est difficile, ce qui vaut la peine, ce qu’ils voudraient changer, savoirs rendus aigus par les stratégies déployées pour tenir ensemble santé, rétablissement et performance au travail.
Comment aider à construire ces savoirs, les injecter dans les bricolages organisationnels, au bénéfice du salarié, de son manager et de leur collectif ? Comment ne pas en rester aux « soft skills » en oubliant que c’est dans l’activité que les compétences s’actualisent ?
C’est pourquoi ici, la question est moins large que les compétences soft génériques, et beaucoup plus ciblée sur la capacité de la personne à réaliser les activités productives qui lui sont confiées et dans lesquelles elle s’engage, à son poste, dans son équipe.
La question se focalise sur une réalité mal connue et très problématique pour pouvoir engager des progrès effectifs en matière de maintien au travail : un « sous-équipement » général de la capacité (outil, compétence, appuis…) à conduire une auto-analyse de son expérience et des savoirs qui en découlent pour soutenir la renormalisation de son activité au moment de revenir au travail après une maladie grave ou de s’y maintenir en cas de maladie chronique.
L’expérimentation pourrait s’attacher à :
- outiller la capacité réflexive des personnes concernées par une maladie grave, une maladie chronique, mais aussi des personnes ayant l’expérience d’aidant par exemple ; dans chaque situation où des épreuves de la vie conduisent les personnes à envisager leur travail comme un facteur déterminant de leur santé, la capacité réflexive pour trouver appui sur les ressources de l’activité est un enjeu clé.
- Le développement de l’outil pourrait viser un prolongement numérique, tel que le projet l’a initié dans sa phase exploratoire.
- Une extension de l’outil « savoir d’expérience » pourrait être envisagée pour équiper la relation salarié / manager dans une visée plus collective dont l’objectif serait de construire une « culture partagée de l’expérience ».
- Les savoirs d’expérience, et l’outil numérique associé, pourraient venir étoffer le dispositif de « job coaching » qui, après avoir été initié en 2017 par l’AGEFIPH, va connaître une diffusion large à partir de 2019. L’outil peut utilement nourrir le dialogue entre le ou la salariée et le « job coach », absent du lieu de travail, et qui pourrait donc ajuster son accompagnement au regard des expériences construites par le salarié au contact de l’activité.
Proposition transversale : Expérimenter dans l’expérimentation : le référent collectif
De nouvelles dispositions dans le champ du handicap (cf. la récente loi « avenir professionnel » précise que les entreprises de 250 salariés ou plus doivent désormais disposer d’un « référent handicap ». On comprend bien l’intérêt d’une telle mesure.
Elle contraste avec ce qu’on a observé dans les ETI les plus équipées pour faire face aux enjeux du maintien en emploi, ce référent existe déjà : il est collectif. C’est ce qui lui permet d’exister au sens de la capacité à agir. Il peut être ici quelques membres des équipes de direction, là un groupe composé d’un dirigeant, d’un ou deux élus, un ou deux managers, le médecin du travail ou l’infirmier, là encore d’un groupe de volontaires, mandatés pour x années et animé par un expert et un dirigeant opérationnel de la production. Toutes les configurations semblent valables sur le papier, fragiles quand elles sont off ou à l’initiative d’un acteur fort qui rend le dispositif dépendant de sa présence et de son engagement.
La tentation est donc grande de balayer ces « bricolages » et de normer ce qu’est un « référent maintien/retour au travail ». L’expérimentation pourrait dépasser cette tentation et approfondir la connaissance des bricolages existants pour en tester la reproductibilité dans des environnements différents pour proposer, dans la dynamique offerte par l’obligation du référent handicap, une version élargie de cette ressource clé : le « référent collectif ». Cette disposition peut représenter des avantages qu’il est intéressant de soulignerpour argumenter sur l’intérêt d’une telle expérimentation.
Le référent collectif :
- favorise une mise en discussion collective. Celle-ci sécurise l’accompagnement qui sera réalisé par le manager de proximité, qui devient le maître d’œuvre d’une décision collégiale. Ce dernier applique des décisions connues de tous, ce qui évite une prise en charge discrétionnaire et sécurise donc le maintien en activité. L’expertise développée est davantage « interne et partagée » dans l’entreprise qu’« externe et réservée » aux professions médicales ;
- positionne les enjeux de santé en lien avec les enjeux de performance de l’entreprise, et oblige à penser une « performance globale » au regard des contraintes de l’activité et des caractéristiques sociodémographiques de la population salariée. Les pratiques de ces entreprises se réfèrent davantage à l’éthique du « care », et à une « morale de type contextuelle » plus qu’à des grands principes ou des valeurs universelles portées par les politiques RSE des grands groupes ;
- évite de « stigmatiser » des personnes qui bénéficient d’aides spécifiques en raison d’un statut administratif donné. La prise en charge relève d’une situation de gestion dont l’objectif est d’optimiser la mobilisation des ressources disponibles. Ce type de prise en charge s’avère intéressant pour traiter du cancer et des maladies chroniques, les personnes concernées étant n’étant pas toutes titulaires d’une RQTH qui leur donnerait droit à des aménagements particuliers. Les aspirations exprimées lors du retour à l’emploi relèvent davantage de la volonté de se « rendre utile » à l’entreprise que de disposer d’adaptations de poste ;
- favorise l’émergence de moyens d’actions plus larges et plus légitimes que ceux que pourrait proposer un seul individu « référent ». Une équipe de Direction dispose par exemple de marges de manœuvre et de visibilité sur les postes à pourvoir ou les missions à venir. Elle peut favoriser une refonte de l’activité en élargissant le champ des possibles sans tenir compte exclusivement de restrictions d’aptitude.
En distinguant cette expertise collective de l’ « analyse pluridisciplinaire » souvent évoquée dans le cadre du maintien dans l’emploi, l’expérimentation devrait également vérifier si ce dispositif ne manque pas du niveau d’expertise plus important qu’offre les cellules pluridisciplinaire qui peuvent tendre à une médicalisation du sujet.
Conclusion
« L’entreprise a un atout formidable : le travail, l’activité est un vrai moyen de guérison ». Si le cancer de Madame X ne regarde qu’elle, « déprivatiser » les questions de santé pour reprendre cette formule60 très parlante constitue un levier essentiel pour progresser sur les nouvelles voies, ouvertes par le regain d’attention des politiques publiques aux enjeux du maintien en emploi et par les initiatives prises par les entreprises et les personnes. En effet, chacun se sent potentiellement concerné par la survenue d’un cancer et d’une certaine façon, c’est aussi un atout pour inviter largement les personnes à réfléchir à ce qui se joue dans ces circonstances, à redécouvrir que des pans entiers d’évidence peuvent voler en éclat quand la « routine » dévie.
Mais « déprivatiser » les questions de santé ne revient pas à se saisir de solutions sur étagère ; plutôt à un programme à construire, combinant plusieurs leviers pour reconcevoir des milieux de travail favorables à la santé.
Or si l’on dispose de très nombreuses connaissances sur ce qui est défavorable à la santé, on manque encore de repères pour progresser dans la conception de ces milieux où le triptyque santé/performance/travail peut fonctionner.
Pour cela, il va sans doute falloir désapprendre … et engager des projets, en phase avec les enjeux de chaque entreprise, capables de produire de l’amélioration des conditions du maintien au travail pendant ou au retour d’un cancer (ou de tout autre événement de santé au sens large affectant la capacité productive), et ce faisant de générer des apprentissages collectifs renforçant la capacité à agir de l’entreprise et de ses salariés et de ses salariées quand le besoin intervient.
Les témoignages des salariés, des managers et dirigeants, ceux des élus et des services de santé au travail ont montré que la grille d’analyse fondée sur les trois verrous permet d’ouvrir des voies pour tirer parti de ce qui est déjà parfois (timidement) mis en œuvre et qui présente un véritable potentiel pour améliorer ou innover dans « le maintien en emploi ».
Sur le plan juridique, il convient de progresser vers des dispositions capables d’épouser le caractère incertain et évolutif des capacités productives de la personne qui, malgré cela, mise sur le « travail thérapie » et le caractère mobilisateur de son activité professionnelle. Les évolutions réglementaires en cours tiennent compte de ces enjeux. La fin du renouvellement des accords handicap, la mise en place des accords QVT, ou encore le débat sur la prise de parole des salariés dans le cadre de la loi PACTE sont autant de signes avant-coureurs d’une reconfiguration des relations entre salariés et employeurs.
Il va donc être possible de sortir de l’ombre des pratiques « grises » et d’expérimenter sur des dispositions nouvelles, favorisant une prise en charge « libérale » du travail-thérapie, avec
- l’organisation d’un droit à la connexion, d’autant plus nécessaire que les précautions prises pour échapper aux dérives de « la laisse électronique » tendent à enfermer les enjeux de la relation professionnelle pendant la maladie dans un cadre tatillon et peu compatible avec les attentes des personnes, à commencer par les directions, les salariés et leurs élus le cas échéant.
- la réflexion sur les conditions de/du travail pendant l’arrêt ; hier incompatibles, travail et arrêt peuvent coexister, coexistent déjà. Comment sécuriser cela, pas seulement sur le plan du risque juridique mais aussi du point de vue de l’activité et de la reconstruction de la santé ?
- la mobilisation d’outils puissants, issus du monde de l’assurance et de la prévoyance, pour développer des innovations au fort potentiel de transfert ; par exemple l’expérimentation d’un fonds de stabilité porté par une institution de prévoyance, dédié à des initiatives consacrées au maintien en emploi pendant et après la survenue d’un cancer du sein.
- la mobilisation des savoirs et des pratiques issus de la médiation juridique pour répondre aux besoins spécifiques de certaines situations qui dépassent les entreprises – dont les instances représentatives – et les salariés concernés, voire parfois même les services de santé au travail.
- la conception d’un référentiel pour un maintien raisonnable, outil politique, outil de connaissances partagées aussi, pour faire converger les efforts et bénéficier des effets d’apprentissage collectif.
Sur le plan des pratiques RH et du management, une sorte de prérequis s’impose du terrain : partout où les acteurs ont la main sur l’activité et son organisation, partout où les enjeux de l’emploi (les directions souvent) et les enjeux du travail (le management de proximité) sont connectés, des capacités à agir émergent, qui autorisent à reconcevoir l’activité. Un travail collectif, qui ne se résume évidemment pas à rogner sur les objectifs mais qui s’appuie sur l’activité, ses exigences de performance pour donner des marges de manœuvre ici, reconfigurer les horaires là, … Des outils sont plus ou moins facilitateurs pour ces exercices de dialogue collectif sur des situations concrètes. Au rang des expérimentations qui apparaissent les plus attendues par les entreprises et les plus utiles et apprenantes, on retient :
- l’exploration méthodique des ressources de l’activité. On l’a dit, on sait ce qui n’est pas favorable à la santé dans le travail, mais que sait-on des ressources de l’activité ? Est- on même équipé pour enquêter là-dessus ? Les personnes dont la trajectoire de routine est impactée par une maladie grave posent un regard aigu sur leur activité, ce qu’elles y trouvent. Autant d’expérimentations possibles à outiller pour que les entreprises, directions, management, instances puissent participer à la hauteur des enjeux à ces demandes.
- L’organisation du temps de travail ne se résume pas à la réduction du temps via le temps partiel thérapeutique, chacun le sait et pourtant… là encore, des expérimentations articulant temps de travail et temps au travail, avec le temps choisi comme modèle à requestionner ici, sont de nature à faire progresser les réponses possibles de maintien au travail, dans le temps.
- Le télétravail semble inexorablement devoir s’imposer, remède à de nombreux maux. Mais, quand l’enjeu central est d’articuler performance et reconstruction de la santé, toutes les activités sont-elles télétravaillables ? Comment distinguer ce qui l’est aisément de ce qui l’est moins ? Là encore, des expérimentations menées dans des milieux variés sont nécessaires pour disposer de « cas d’usages » parlants et apprenants.
La maladie est une expérience sur laquelle il a été beaucoup écrit. Dans le monde de l’entreprise, monde des bien portants par excellence, les savoirs d’expérience utiles aux personnes concernées par une maladie grave résident dans la compréhension réflexive de leur activité. Dans leur capacité à comprendre et à faire valoir leur point de vue sur ce qu’elles peuvent faire, ce qu’elles peuvent faire difficilement, ce qu’elles ne peuvent plus ou pas encore faire. Et les idées que cela leur donne, à discuter, approfondir, tester, pour pouvoir travailler, être performantes et avoir le sentiment de contribuer ainsi à nourrir leur potentiel de guérison.
Soutenir ces capacités, équiper l’environnement professionnel pour soutenir les siennes aussi, mérite qu’on s’y penche. Sans tomber dans le piège des assignations à être « un bon malade » (qui sourit, qui ne se laisse pas aller, mieux, qui travaille…), il s’agit ici d’approfondir les conditions, les outils et les dispositifs dans lesquelles les personnes vont pouvoir mieux maitriser leur trajectoire de retour et/ou de maintien. Pour cela, on invite à :
- orienter la réflexion de la personne dans ce qui serait non pas la « vie comme avant » mais bien la vie comme après et dans cet après, la meilleure façon de se mobiliser dans le travail ;
- approfondir les savoirs d’expérience du travail directement utiles à alimenter une réponse productive ajustée pour favoriser le maintien au travail pendant et/ou après la maladie. Ceux-ci ne sauraient se résumer à des soft skills développés pendant la maladie, dans « le travail du malade » ; ils se nourrissent de l’activité professionnelle passée, de sa relecture et de sa projection dans la vie professionnelle à vivre.
Tout ce programme d’expérimentations pour contribuer à déverrouiller le maintien au travail s’appuie sur ce que nous a suggéré « la vraie vie » des entreprises. Quand elles le peuvent, les personnes s’appuient sur leurs savoirs d’expérience pour tenter de reconfigurer leur activité ; elles s’ajustent avec leurs collègues et leurs responsables en essayant de (re)construire « autant que faire se peut » un compromis productif. Être en appui de cette dynamique d’acteurs constitue une gageure. Cela met en question la façon dont les salariés sont associés à l’organisation du travail et à la définition des critères de performance. Cela interroge parallèlement la capacité de l’entreprise à traiter collectivement ces situations qui ne sauraient être « prises en charge » que par un « expert ». La mise en place d’un « référent collectif » chargé de discuter et d’accompagner dans le temps des situations toujours singulières serait gage d’efficacité et de construction d’une expérience partagée.
Le contexte est propice, on l’a dit, et les pistes de travail ne manquent pas pour progresser sur le terrain, dans les entreprises, pour que « le maintien en emploi » dépasse le cadre des politiques de prévention ou de préservation de la santé pour interroger plus globalement des conditions d’émergence d’un travail facteur de santé.
Puisse ce rapport d’étude stimuler des initiatives, ouvrir des chantiers d’expérimentations et poursuivre dans le sens d’une plus grande mobilisation des acteurs de l’entreprise qui ont de l’expérience – salariés, managers, directions, élus – aux côtés d’experts – chercheurs, acteurs de la santé et des conditions de travail, responsables patronaux et syndicaux, … qui portent le sujet dans des espaces nécessaires pour y fixer ses progrès.
Remerciements
Nous avons choisi de nommer par ordre alphabétique, avec seulement des initiales quand nous étions liés par un engagement de confidentialité ou quand les personnes ne souhaitaient pas être citées.
Pour rendre compte de la variété des points de vue, nous avons choisi de compléter le nom ou les initiales des fonctions occupées par les personnes avec lesquelles nous avons échangé et travaillé. L’étude n’aurait pu exister sans le partage des expériences de chacune des personnes remerciées ici. Les éventuelles erreurs d’interprétation ne sont imputables qu’aux auteurs, Antoine Dezalay, chef de projet Le Nouvel Institut et Pascale Levet, déléguée générale Le Nouvel Institut.
Merci à :
AB, Infirmière
AG, Responsable Maintenance industrielle des bâtiments
AGC, Responsable consulting et expert support technique
AK, Manager
AS, Directrice administrative
AS, Employée, unité traitement surface
BC, Technicienne CER
BG, Chargée des process projet – Membre CHSCT / CE / DSC BS, Responsable SAV
CB, Responsable de recrutement
CC, Responsable Grands Comptes
CC, Préparatrice de commandes
CD, Directrice Administrative
CD, Responsable Qualité, Sécurité, Environnement
CD, médecin du travail
CFC, Infirmière
CN, Comptable
DC, Expert Handicap
DC, Manager
DC, Manager Business Développement
DG, Employée – UAP logistique
DL, Assistante relation client
EC, Administrateur réseau – DP suppléant
ED, Chargée de clientèle SAV
Elus CHSCT de Radiall Saint-Quentin et Voreppe
FG, Assistante RH
FR, Opératrice – Membre de CHSCT
GA, Secrétaire de direction – Relais Handicap
GB, Responsable d’unité de production
GC, Assistante sociale
GC, Directeur d’établissement
IB, Directrice administrative
JD, Responsable service production
JG, Responsable de production
JP, Opératrice
KB, Infirmière
KK, Opératrice dans une unité de production
KM, Assistante
KT, Pharmacienne adjointe
LC, Ingénieur BU
MA, Manager – Responsable d’une unité de production MAB, Employée machine
MCM, Opératrice dans une unité de production
MG, Directrice administrative
MH, Responsable des ventes
MJ, Assistante administrative
ML, Opératrice contrôle finition
MLR, Coordinatrice SAV
MR, Contrôleuse de gestion
NA, Responsable de service relation client
NB, Assistante
NC, unité de production logistique – administratif export NRM, Manager d’une unité de production
OM, Assistante relation client
PA, Responsable des achats
PC, Consultant sénior – Membre élu du CSE
PC, Ingénieur ESST
PQC, Responsable ESST (Environnement, Santé, Sécurité, Travail) PR, Infirmière du site de l’Isle d’Abeau
RB, Responsable du laboratoire
RD, Magasinier / appui marketing
SB, Directeur commercial
SB, Opératrice au conditionnement
SG, Responsable administration des ventes
SG, Opératrice au conditionnement
SP, Manager
ST, Responsable HSE
TT, Chef de projet
VO, Assistante RH
YR, Directeur commercial
Alicia Albert, Doctorante, Laboratoire des Ponts LATTS
Anne Balthazar, Conseillère confédérale en charge du handicap, FO
Rachel Beaujolin, Professeure de sciences de gestion, Neoma Business School, Présidente du Comité Scientifique
Christine Beyssac, Déléguée générale de leDoTank
Marc-Eric Bobillier-Chaumon, Titulaire de la Chaire de psychologie du travail au CNAM,
membre du comité scientifique
Jean-François Bonnefond, Président Directeur Général, Jetly
Frank Bourgois, Directeur Général Adjoint, Jetly
Jérôme Bouron, directeur de la mission compétences et parcours professionnels, Groupe Caisse des Dépôts
Laurence Boutebila, Responsable RH Groupe, Radiall
Véronique Bustreel, Directrice innovation, évaluation et stratégie, AGEFIPH Sophie Caperan, Directrice des Ressources Humaines, Actia Group
Anne Carayon, Médecin du travail interentreprises pour Boiron
Alice Casagrande, Directrice formation, innovation et vie associative, FEHAP, et membre du
comité de pilotage de l’association « Associons nos savoirs »
Catherine Cerisey, Patiente enseignante et membre du comité de pilotage de l’association « Associons nos savoirs »
Annick Chalancin, Directrice des Ressources Humaines, Esker
Marie-Anne Cousin-Renié, Chef de projet innovation, Malakoff Médéric Innovation Sociale Danièle Delvigne, Responsable RH, Wavestone
Agathe Dodin, chargée de mission, doctorante en droit social, Agence Nationale pour l’Amélioration des Conditions de Travail
Marie-Sophie Gannac, Responsable de la mission démocratie sanitaire, Institut National du Cancer
Hervé Garnier, Secrétaire national, CFDT
Anne-Sophie Godon, Directrice de l’innovation, Malakoff Médéric Innovation Sociale
Séverine Hassler, Responsable RSE, Wavestone
Xavier Isaac, Président Directeur Général, Sectoriel
Sophie Journé, Directrice de site, Radiall
Jeanne Mallier, Stagiaire, Université Jean Moulin Lyon
Eric Mantione, Président Directeur Général, PBTub
François Martinez, Responsable innovation expérimentation et prospective, AGEFIPH Joëlle Marybrasse, Coordinatrice mission handicap, Boiron
Carole Mauvignier, Chargée de mission recherche et innovation, FIPHFP
Patricia Mavigner, directrice générale déléguée, Thermador Groupe
Carole Michalland, Directrice de site, Radiall
Pierre-Yves Monteleon, CFTC
Muriel Nassiri, Directrice du Développement RH, Radiall
Jean-François Naton, CGT
François-Xavier Petit, Directeur Général de Matrice – Ecole 42, Membre du comité scientifique Christine Place, Directrice Générale Déléguée Adjointe en charge des Ressources Humaines,
Boiron
Guillaume Robin, Président Directeur Général, Thermador Group
Sandrine Roy, Chargée de mission grands comptes, AGEFIPH
Thierry Breton, Directeur Général, Institut National du Cancer
Pascal Ughetto, Sociologue, Laboratoire des Ponts LATTS, Membre du comité scientifique Anne-Marie Waser, Sociologue au CNAM, Membre du comité scientifique
Caroline Weber, Présidente de LeDoTank, Directrice Générale de Middlenext
Bibliographie
Ouvrages
Alter, Norbert. Donner et prendre. Editions La Découverte, 2010.
Ascher, François. Examen Clinique, journal d’un hypermoderne. Edition de l’Aube, 2007.
Clot, Yves. Travail et pouvoir d’agir. Presses Universitaires de France, 2017.
Coutrot, Thomas. Libérer le travail : pourquoi la gauche s’en moque et pourquoi ça doit changer. Editions du seuil, mars 2018.
Detchessahar, Mathieu (Coord.). L’entreprise délibérée. Editions Grace Nouvelle Cité, 2018. Lallement, Michel. Temps, travail et modes de vie. Paris, PUF, 2003.
Lhuilier D., Waser A.M. Que font les 10 millions de malades, Vivre et travailler avec une maladie chronique. Editions Erès, 2016.
Rozenblatt, Patrick. Razzia sur le travail, Critique de l’invalorisation du travail au 21e siècle. Syllepse, Paris, 2017.
Vidal-Naquet, Pierre. A. Faire avec le cancer dans le monde du travail. Ed. L’Harmattan, 2009, P. 202
Articles et rapports
Beaujolin R et Schmidt G, « Gestion des ressources humaines, du travail et de l’emploi. Quelles « bonnes théories » pour infléchir les « mauvaises pratiques » », Revue Française de Gestion 2012/9-10 pages 41 à 57
Bobillier-Chaumon Marc-Eric, « entretien avec Marc-Eric Bobillier-Chaumon », Sociologies Pratiques, 2017/1
Bruna, M.G: « Le portage d’une politique diversité comme processus de changement organisationnel: phénoménologie et jeux d’acteurs », IMCF « questions de management », 2013/2 N°3, pages 25 à 35.
Celerier, S., « Cancer et activités professionnelles des malades : les enseignements de trente ans de littérature internationale sur le thème », Sociologie de la santé, n° 28, 2008
Cercle Vulnérabilités et Société, « Emploi et Handicap, propositions pour articuler durablement handicap, situations de vulnérabilité et emploi », février 2009
Chassaing, K, Waser, A.M, « Travailler autrement, comment le cancer initie un autre rapport au travail » Revue Travailler, 2010/1, n°23 pp 99 à 136
Claveau N., et alii., « Les logiques de développement des entreprises de taille intermédiaire », Revue française de gestion 2014/7 N° 244 | pages 111 à 132.
Conseil National Handicap, «un nouveau modèle durable pour redynamiser l’emploi des personnes handicapées », magazine Etre, février 2018
Coutarel F., : « Les représentants du personnel doivent pouvoir continuer à développer leur capacité à interroger le travail », interview accordée au magazine Actuel CE, 28 février 2019
Dodier N. « La maladie et le lieu de travail » Revue française de sociologie, 24-2. pp. 255-270, 1983.
El Akremi A., Ben Ameur S., « Rôle de la justice organisationnelle dans le processus de rupture du contrat psychologique », les notes du LIRHE n°422, octobre 2005.
Haute Autorité de Santé, « Santé et maintien en emploi : prévention de la désinsertion
professionnelle des travailleurs », février 2019.
Lhuilier, D., « Travail », in Barus-Michel, J., (dir), Vocabulaire de psychosociologie, Eres, Paris, 2012.
Lhuilier D., Waser AM, « Les chemins invisibles du maintien dans l’emploi », magazine Santé et Travail n°93, janvier 2016.
Libgot S., « Environnements de développement et environnements capacitants, exemples d’application au maintien dans l’emploi », communication lors du 34e congrès de médecine et santé au travail, 21-24 juin 2016.
Tarantini, C. et al., « Travailler après un cancer du sein. Enjeux, contraintes et perspectives », Sociologie 2014/2 (Vol. 5), p. 139-155.
Ughetto P, Faire face aux exigences du travail contemporain. Conditions de travail et management, Lyon, éditions de l’ANACT, 2007.
Villéger, A. « Du paternalisme au patronhumanisme », Annales des Mines – Gérer et comprendre, vol. 135, no. 1, pp. 53-63, 2019.
Waser, A.M. (coord), Rapport de recherche «Travailler avec un cancer», Centre d’Etude de l’Emploi, 2011.
Waser, A.M. et al., « maladies chroniques, handicap et gestion des situations de travail » Sciences Sociales et Santé, Vol. 32, n° 4, décembre 2014.
Woollven Marianne, « Expertise réservée, expertise partagée : Les professionnels de la dyslexie en France et au Royaume-Uni », Carrefours de l’éducation, 2014/1 (n° 37), p. 95-109.
Annexe 1
Présentation des contributeurs au projet
L’élaboration de ce rapport a été portée par :
LeDoTank, living lab des entreprises moyennes est une association qui a pour objet de concevoir des projets visant à produire des connaissances sur la réalité des entreprises moyennes, de contribuer au renouvellement de leurs pratiques et d’alimenter les décideurs des règles du jeu sur les spécificités de ces entreprises. LeDoTank est présidé par Caroline Weber, directrice générale de Middlenext.
Le projet « Travail et Cancer du sein dans les ETI » a été lancé début 2019 par LeDoTank, qui a souhaité bénéficié de l’expertise et des services de l’Institut Sideways, une association qui a pour objet de conduire et développer des actions d’intérêt général à caractère social, éducatif et scientifique dans les domaines de l’innovation organisationnelle et managériale, des ressources humaines et du pilotage des organisations publiques et des entreprises.
Ces travaux n’auraient pu être lancés début 2019 sans la confiance et le financement de Malakoff Médéric Humanis, représenté par Anne-Sophie Godon, directrice de l’innovation, Marie-Anne Cousin Renié, chef de projet à la direction de l’innovation et le docteur Philippe Desjardin, directeur adjoint chargé des projets de santé.
Les travaux qui ont conduit à la rédaction de ce rapport ont bénéficié dès leur lancement de l’appui institutionnel de l’Agefiph, représentée par Véronique Bustreel, directrice de l’innovation et François Martinez, chef de mission au sein de la direction de l’innovation et l’Institut National du Cancer, représenté par Thierry Breton, son directeur général et Marie-Sophie Gannac en charge de la démocratie sanitaire. Le Fiphp, représenté par Caroline Mauvignier, chargée de mission pour la recherche et l’innovation a rejoint le projet.
Le présent rapport rend compte des avancées du projet dans sa phase exploratoire. Il correspondant au travail d’étude et de problématisation réalisé à partir d’entretiens, de rencontres, d’observations, de séances de travail, auprès d’un échantillon d’entreprises et de représentants des différentes parties prenantes sur le sujet : salariées et salariés, encadrement, services RH, services médio sociaux, … L’annexe 4 du présent document décrit précisément ce protocole d’étude.
Ce rapport a été produit par une équipe projet dédiée, avec :
– Pascale Levet, professeure associée à l’Université Lyon3, déléguée générale du Nouvel Institut Sideways, qui a piloté la conception de ce projet et en assure la direction.
Titulaire d’un DEA de Sciences de Gestion et diplômée de l’ICN, Pascale est professeure associée à l’IAE-Université Lyon3. Elle a développé son parcours professionnel entre études et recherches ; elle débute comme chargée de recherche et enseignante en stratégie à l’EM Lyon en 1988 puis rejoint le groupe Adecco où elle fondera et dirigera le Lab’HO (GIE d’études et de recherches) pendant une dizaine d’années avant de rejoindre l’Anact en tant que directrice technique et scientifique de 2008 à 2015. Elle est membre du Conseil Scientifique de l’Observatoire des Cadres, préside le CS de la Fondation Travailler Autrement ; elle est également membre du Conseil d’Orientation des Conditions de Travail, dont elle préside la Commission Etudes et Recherches.
– Antoine Dezalay, chef de projet au sein du Nouvel Institut Sideways, qui se consacre à la mise en œuvre et au pilotage opérationnel du projet.
Titulaire d’un DESS en psychologie sociale et d’un Master en management et organisation, Antoine a développé son parcours dans le champ du handicap et de la santé au travail. Il a été chargé de mission au sein du réseau Anact-Aract, puis consultant et directeur dans un cabinet de conseil en ressources humaines spécialisé dans la santé au travail et l’insertion des personnes handicapées où il a eu l’occasion de concevoir, sur le terrain, de nombreux programmes d’accompagnement.
– Alicia Albert, doctorante au LATTS, laboratoire Techniques, Territoires et Société) contribue à de nombreux chantiers du projet, en particulier sur le volet numérique en lien avec les enjeux de santé et d’activité de travail.
En outre, le projet bénéficie de l’appui d’un Conseil Scientifique, qui réunit :
• Rachel Beaujolin, docteur en sciences de gestion, enseignante chercheuse en management
des ressources humaines à Neoma.
Rachel a débuté sa carrière en qualité de consultante en gestion des relations sociales (1993-2000), puis conseiller scientifique de la mission animation de la recherche de la DARES au Ministère du travail (2000- 2002). Ses principaux domaines de recherche : changement organisationnel, les trajectoires professionnelles, le management du travail et les relations sociales.
• Marc-Eric Bobillier-Chaumon, Professeur du CNAM – Titulaire de la Chaire de Psychologie du Travail au CNAM- Laboratoire CRTD
Les recherches de Marc-Eric portent sur les usages et les incidences des nouvelles technologies Dans et Par les activités professionnelles et socio-domestiques. Ses travaux abordent plus particulièrement les mutations du travail en lien avec ces nouveaux dispositifs et s’intéressent aussi à leurs conditions d’acceptation auprès d’utilisateurs variés (salariés, personnes empêchées, en situation d’handicap, âgées…-).
• François-Xavier Petit, historien, directeur du programme Matrice de l’Ecole 42
François Xavier, agrégé d’histoire, est spécialiste des révolutions sociales. Son parcours professionnel l’a conduit de l’EHESS (coordinateur scientifique de projets éditoriaux) aux cabinets de trois ministres de travail (conseillé à l’innovation sociale) et à la direction de Matrice, le programme de l’Ecole 42 c conçu comme une université productive générant de la recherche et des projets entrepreneuriaux.
• Pascal Ughetto, docteur en sociologie, professeur et chercheur au Latts/Université de Marne la Vallée
Après une thèse en économie (université Paris-Dauphine), Pascal s’est orienté vers des problématiques sociologiques en s’intéressant à chaque fois au mouvement de transformation de l’activité de travail sur moyenne période. Au Latts de l’université Paris-Est Marne-la-Vallée, ses recherches portent notamment sur la façon dont l’organisation et le management sollicitent l’activité de travail en lui assignant des exigences et s’interroge sur l’accompagnement de ces exigences par l’organisation.
• Anne-Marie Waser, sociologue, maîtresse de conférence au Cnam et chercheure au LISE. Les recherches d’Anne-Marie portent sur les relations entre santé et travail. Par une approche compréhensive menée dans le cadre de recherche-action impliquant des groupes de personnes concernées par des maladies, déficiences ou handicap et les acteurs du retour ou du maintien en activité, ses analyses visent à la fois la production de connaissances sur les conditions d’une activité et d’une santé satisfaisantes et la possibilité de transformations sociales en entamant une réflexion critique avec les partenaires de la recherche-action sur les normes du travail, son organisation, les dispositifs d’aide ou de compensation du handicap.
Annexe 2
Quelques repères chiffrés et références des études disponibles
• Le taux moyen de retour en emploi après l’annonce d’un cancer : 60% (24-94%) (Spelten 2002; Feuerstein 2009; Mehnert 2010) (VICAN2 (2014))
• La survenue du cancer : effets de court et moyen termes sur l’emploi, le chômage et les arrêts-maladie (document de travail du CEE – avril 2015)
– 55 % des hommes et 63 % des femmes atteints d’un cancer appartiennent aux deux premiers quintiles de la distribution des revenus, contre 29 % des hommes et 42 % des femmes sans affectation de longue durée (ALD) ;
– cette différence brute démontre la trace d’une inégalité sociale de santé, établissant un lien entre l’appartenance à une classe de revenus salariaux en début de carrière et la survenue du cancer
• Toute la littérature empirique sur les liens entre cancer et emploi montre que l’effet de la survenue du cancer est négatif sur la participation au marché du travail, la probabilité d’emploi et les heures travaillées. L’effet négatif du cancer sur la trajectoire professionnelle transite majoritairement par le biais des limitations fonctionnelles (Bradley et al., 2002) qui peuvent être spécifiques telles que les douleurs au bras pour le cancer du sein (Quinlan et al., 2009 ; Blinder et al., 2012) mais aussi des épisodes dépressifs (Damkjaer et al., 2011), des troubles de concentration et de mémoire (Oberst K. et al., 2010) et plus globalement des risques psychosociaux plus marqués (Cooper et al., 2012).
• Les spécificités du cancer du sein (étude Calista 2016)
– 31% des femmes parviennent à poursuivre leur activité pendant leur traitement; parmi celles-ci, 46% sont en poste dans les mêmes conditions horaires et 25% sont en poste avec une réduction du temps de travail et seules 28% des femmes sont en arrêt de travail.
– 37% des patientes souhaiteraient pouvoir modifier les horaires des consultations afin qu’ils soient compatibles avec leur activité professionnelle : Tôt le matin (67 %), – Tard le soir (37 %), – Le samedi (17 %).
– L’avis des oncologues pour soutenir la demande de leurs patientes de poursuite de leur activité professionnelle pendant les traitements est fondé sur : leur motivation (94%), la prise en compte des effets secondaires des traitements (92%), la pénibilité du poste occupé (89%) et le type de travail (89%).
• Le cancer et son traitement ont des effets sur le retour au travail responsables d’un changement de la capacité physique, émotionnelle et psychologique:
– fatigue, dépression, douleurs, troubles de la mémorisation et de la concentration (Farley-Short, 2006)
– la fatigue = le 1er obstacle au retour au travail (Durack, 2009; Taskila, 2010)
– 20% des travailleurs qui ont présenté un cancer présentent une altération de leur capacité de travail encore 5 ans après le diagnostic (Farley-Short, 2006)
• Le taux de retour au travail après un diagnostic de cancer varie selon :
– le type de cancer (site et stade) (Spelten, 2002; Dunbrack, 2009)
– le type de traitement, la durée de l’arrêt de travail initial (>6 mois), les caractéristiques individuelles (Bradley, 2005; Ahn, 2009)
– les caractéristiques de l’activité professionnelle : cadres supérieurs (médiane: 4 mois), employés et ouvriers (médiane: 10 mois) (Verbeek, 2003; Grunfeld, 2008; Nowrouzi, 2009)
– les possibilités d’aménagement du poste de travail…
• Maintien en emploi, qualité de vie et santé
– le maintien en emploi est associé à la qualité de vie et au bien être psychologique des
patientes (Keim-Malpass, Levine, Danhauer, & Avis, 2015; Mahar, BrintzenhofeSzoc, & Shields, 2008; Main, Nowels, Cavender, Etschmaier, & Steiner, 2005).
– étude prospective de Timperi et al. (2013), réalisée auprès de 2013 patientes ayant un cancer du sein : lien positif entre le nombre d’heures hebdomadaires travaillées et une bonne perception de bien-être physique et social jusqu’à 6 mois suivant le diagnostic.
– Recherche de Mahar et al. (2008) : les femmes continuant de travailler (sans prise d’arrêt de longue maladie) rapportent de plus faibles niveaux d’anxiété, de dépression, de somatisation ou encore de détresse et une meilleure qualité de vie, comparativement aux femmes diagnostiquées et ne travaillant pas.
– Le maintien en emploi favorise un sentiment de retour à la normalité, de sécurité financière et augmente la capacité de gestion de la maladie (Kennedy, Haslam, Munir, & Pryce, 2007; Nilsson, Olsson, Wennman-Larsen, Petersson, & Alexanderson, 2013).
Annexe 3
Répertoire des initiatives
Pour appréhender au mieux la réalité des questionnements que pose le cancer du sein, et plus généralement le cancer et les maladies chroniques, il nous a semblé intéressant d’aller regarder le monde associatif. Ce détour hors des entreprises permet d’entrevoir les associations, dispositifs et collectifs sur lesquels peuvent s’appuyer les personnes qui doivent recomposer leur habitudes et quotidien de vie à la suite de la maladie.
Ce « panorama des initiatives » permet de voir les différentes directions prises par les acteurs concernés par la situation de maladie. Si de nombreuses associations ont été créées par des personnes malades ou anciennement malades, certaines initiatives sont nées de la volonté d’aidants, de médecins ou de professionnels du paramédical qui souhaitaient apporter une dynamique nouvelle dans l’accompagnement de ces femmes et hommes. L’objectif de ce panorama est de donner à voir une vue d’ensemble du tissu associatif et des dispositifs spécifiques qui existent.
Sans prétendre à l’exhaustivité, ce document regroupe, sous différentes catégories, les grandes « tendances » des initiatives concernant le cancer du sein, mais aussi plus généralement le cancer et les maladies chroniques. La consultation de sites internet et blogs étant un des réflexes premiers suite à l’annonce d’un diagnostic, il nous a semblé important de s’y intéresser. C’est aussi sur internet que se nouent, aujourd’hui, de nombreux liens entre les personnes, donnant lieu à des échanges, des conseils, des rencontres autour de la maladie. Certaines de ces rencontres peuvent donner lieu à la création de réseaux, et parfois d’associations. Il existe une multitude d’associations et d’initiatives concernant le cancer du sein ou les maladies chroniques. Ici, nous avons pris le parti de ne présenter que les principales associations d’envergure nationale et certaines associations locales très spécifiques. Le document présente ensuite les principaux dispositifs de politiques publiques, leviers officiels dans l’accompagnement des personnes. Nous avons ensuite axé notre regard sur les dispositifs émanant des centres hospitaliers : nous nous demandions s’il existait des initiatives particulières sur le cancer du sein ou sur le travail conduit en interne des hôpitaux. En effet, il nous semblait que le travail n’était pas une question centrale dans les associations. Nous sommes donc allés voir de plus près quelles associations s’intéressaient particulièrement sur la question du travail et de la maladie chronique. Si quelques associations traitent de la question, la grande majorité des initiatives concernent les domaines de l’esthétique et du sport, qui sont considérés comme des vecteurs de rétablissement et de soutien incontournables.
1. Sites internet et blogs
Concernant le cancer du sein
Blog de Catherine Cerisey
Le blog d’une e-patiente convaincue de l’intérêt d’engager la discussion entre professionnels de santé, institutions, malades et citoyens afin d’améliorer la prise en charge et notre système de santé.
catherinecerisey.wordpress.com / facebook page « après mon cancer du sein »
La chaîne rose
Ce site est un espace d’information et de témoignages sur le cancer (du sein notamment, mais pas que) à destination du grand public. A l’initiative de Roche, le site invite tous les publics (malades, ex-malades, proches et soignants) à partager leur vécu et expérience. Témoignages, photos, vidéos envoyés par les utilisateurs. Objectif : favoriser le partage d’expérience pour soutenir les femmes touchées par la maladie. Sur les réseaux sociaux : #MonKombat.
www.lachainerose.fr
Carenity
1er réseau social en France pour les patients et leurs proches, Carenity dispose d’une communauté « Cancer du sein ». Propose un lieu de partage d’expérience et de soutien où les malades peuvent se retrouver entre eux, permet de suivre l’évolution de sa santé grâce à des applications simples, contribue à l’amélioration de l’offre de santé via des enquêtes anonymes. www.carenity.com
Les impatientes
Réseau de femmes atteintes du cancer du sein. Pour celles qui ne veulent plus subir la médecine en étant simples patientes, pour celles qui ont envie de prendre leur santé en main, pour celles qui pensent que la vie n’attend pas. Blog collaboratif.
www.lesimpatientes.com
Concernant le cancer et les maladies chroniques
Le-Cancer.fr
Fournit de nombreuses informations sur la maladie et recense près de 1000 adresses en France pour permettre aux patients de trouver à proximité de chez eux des groupes de parole, des associations de soutien, des adresses en fonction des besoins. Il a pour but d’apporter une information adaptée et exhaustive aux patients atteints de cancer et à leur entourage. C’est également un espace de débats via un forum du site, qui se veut être un lieu d’échange, de soutien et d’entraide.
https://lecancer.fr/
Cancer Environnement
Site portail d’information des publics, édité par le Centre Léon Bérard, sur les risques de cancer en lien avec des expositions environnementales, professionnelles ou des comportements individuels. Les informations du site s’appuient sur une synthèse des données actuelles de la science.
www.cancer-environnement.fr
Cancer Contribution
Site collaboratif où chacun peut être « acteur » de la maladie en faisant valoir son expertise propre : patients, proches, soignants, chercheurs, décideurs politiques… C’est un espace de débats, de contributions et d’enquêtes qui permet d’échanger et de témoigner, d’évaluer via le laboratoire citoyen ou encore d’apporter un soutien sur les forums.
www .cancercontribution.fr
Seintinelles
Plateforme de recherche collaborative mettant en relation les chercheurs et les citoyens afin d’accélérer la recherche sur le cancer. Mise en lien pour participer à des études. Participation sous forme de mail ou d’entretiens.
www.seintinelles.com
La maison du cancer
Il ne s’agit pas d’un site médical mais d’un site « sociétal », qui a pour ambition de lever le tabou sur le cancer et d’engager une réflexion collective sur un meilleur traitement des malades. Deux femmes journalistes ont fondé ce site internet sous la forme d’une maison. Il est composé de plusieurs pièces où chacun peut trouver le conseil qu’il cherche sur la maladie et surtout sur les à- côtés.
www.la-maison-du-cancer.com
Maman a un cancer
Le récit du combat contre la maladie vue par une mère et sa fille. « L’idée de ce blog est venue d’un constat : pour celles qui combattent, la plupart des blogs racontant l’aventure de la maladie sont très pessimistes et déprimants ; pour celles et ceux qui accompagnent, très peu d’informations sont données, ce qui résulte en un immense point d’interrogation sur ce à quoi s’attendre. C’est comme ça que nous avons décidé de nous lancer sur ce blog à quatre mains, pour raconter l’histoire des deux côtés. »
www.mamanauncancer.com
Tribu cancer
Grâce à Internet, tout un réseau de professionnels, de bénévoles et d’anciens malades se réunit, telle une Tribu, autour de chaque patient. Un ensemble de liens se tisse à distance pour apporter une écoute et un soutien.
www.tribucancer.org
La voix des patients
Ce site est un espace d’information autour de thèmes transversaux sur les maladies chroniques. Le site propose une sélection de l’actualité et des contributions sur les thèmes suivants : ma maladie, mes soins, ma vie quotidienne, mon travail, mes droits. A l’initiative des laboratoires Roche.
www.voixdespatients.fr
2. Associations « généralistes » : informations, soutien et recherche
Concernant le cancer du sein
Association Europa Donna Forum France
Europa Donna Forum France est une association militante qui informe, rassemble et soutient les femmes dans la lutte contre le cancer du sein. Elle est membre d’une coalition, Europa Donna, regroupant 47 pays sur le continent européen. Europa Donna Forum France a participé à la réflexion pour les Plans Cancer et accompagne de nombreuses mesures visant à améliorer la qualité des soins.
www .europadonna.fr
Association Le cancer du sein, parlons-en !
En France, dès 1994, le groupe Estée Lauder Companies et Marie Claire ont rassemblés leurs efforts afin de s’engager dans la lutte contre le cancer du sein, en créant cette association. Chaque année leur engagement et mobilisation se renforcent afin d’informer toujours plus de femmes sur l’importance du dépistage précoce. Depuis 2004, les Prix Ruban Rose soutiennent financièrement la recherche contre le cancer du sein. Animation du mouvement « Octobre Rose ».
http://www .cancerdusein.org/
Association Roseup
RoseUp est une association qui repose sur 3 piliers : l’information des femmes et des hommes atteints de cancer avec l’édition de Rose Magazine deux fois par an, et d’un site Internet qui rassemble la plus grande communauté de femmes malades du cancer ; la défense des droits des malades avec notamment le droit à l’oubli bancaire ; les services aux malades avec l’ouverture de la 1ère Maison Rose à Bordeaux, le lancement de Rosecar (covoiturage entre patients) et Rose Coaching Emploi, dispositif d’accompagnement collectif au retour à l’emploi.
www.roseup.fr
Association Vivre comme avant
Vivre Comme Avant est une association de bénévoles constituée de femmes ayant vécu le cancer du sein, qui accompagnent les femmes qui, à leur tour, sont atteintes par cette maladie. Formées à l’écoute, elles apportent, lors de visites individuelles à l’hôpital ou en ville, lors de contacts téléphoniques ou par mail, le témoignage d’une vie après. Ces entretiens sont confidentiels et, s’ils se font à l’hôpital, se déroulent en complémentarité avec l’équipe des soignants. A l’initiative du centre Léon Bérard.
www.vivrecommeavant.fr
Société Française de Sénologie et de Pathologie Mammaire
Il s’agit d’une association qui a pour but de développer à l’échelle nationale les connaissances se rapportant à la glande mammaire en vue de faire progresser le diagnostic, la prévention et les thérapeutiques de toute la pathologie bénigne ou maligne du sein. Objectif de développement de la recherche fondamentale et clinique; société multidisciplinaire (radiologue, gynécos, épidémiologistes, oncologues, biologistes…).
www.senologie.com
Concernant le cancer et les maladies chroniques
La Ligue contre le cancer
Association reconnue d’utilité publique, la Ligue accompagne les malades et leurs proches, participe au financement de la recherche contre le cancer et assure des actions de prévention, information et dépistage.
www.ligue-cancer.net
Association française pour les soins oncologiques de support
L’association a pour objet de promouvoir la connaissance et la mise en œuvre des soins oncologiques de support c‘est-à-dire « l’ensemble des soins et soutiens nécessaires aux personnes malades tout au long de la maladie conjointement aux traitements onco-hémato spécifiques, lorsqu’il y en a. » L’AFSOS a pour but de mutualiser savoir, recherche, formation, protocoles, entre le milieu cancérologique francophone et les différents acteurs des Soins Oncologiques de Support. L’AFSOS édite une carte de France interactive référençant toutes les associations qualifiées proposant des soins de support au plus près de son domicile.
www.afsos.org / www.lavieautour.fr
Association Patients en réseau
L’association Patients en réseau a été créée en février 2014 à partir d’expériences vécues. Elle regroupe des patients et des proches et s’appuie sur des comités scientifiques pluridisciplinaires. Elle a pour vocation de développer des réseaux sociaux destinés aux personnes touchées par des maladies sévères et leurs proches pour faciliter leur quotidien face à l’épreuve de la maladie. Axes cancer du sein, cancer du poumon, cancer gynécologique. Ce réseau social a pour vocation de soutenir et d’accompagner les femmes concernées par un cancer du sein ainsi que leurs proches, quel que soit le lieu d’habitation ou de soins et au plus près des préoccupations de la vie quotidienne. Il offre des adresses utiles et de ressources de proximité, des informations validées par un comité d’experts ainsi que des échanges d’expériences.
www .patientsenreseau.fr
Association [im]Patients, Chroniques & Associés
L’association [im]Patients, Chroniques & Associés regroupe des associations de patients atteints par une maladie chronique et se bat pour la défense des droits et l’amélioration de la qualité des soins et de vie des personnes confrontées à des difficultés de santé. Le site Chronicité ouvre un espace de dialogue et d’échange. Guide « Maladies chroniques et emploi » pour favoriser l’accès, le retour ou le maintien dans l’emploi de personnes vivant avec une maladie chronique.
www.chronicite.org
Association Les bonnes fées
Seize Miss France les plus emblématiques de ces deux dernières décennies ont décidé de se réunir autour d’un projet : celui d’utiliser leur notoriété pour offrir à leur aide. Les Bonnes Fées, a principalement pour but d’intervenir auprès du grand public pour améliorer leurs conditions de vie. Elle vient en aide aux personnes les plus démunies, atteintes de maladies et/ou isolées. Au- delà d’une collecte de fonds, l’association a pour but de sensibiliser le grand public à l’entraide, en adoptant un mode de vie axé sur la générosité, le respect et l’écoute des autres.
http://www .lesbonnesfees.fr/
Association Faire face ensemble
Association dont les objectifs sont le soutien et réconfort pour les malades du cancer et leurs proches, l’aide administrative, proposer des activités de bien-être et des ateliers d’expression créatrice.
https://www .faire-face-ensemble.com/
ALIAM (Alliance des ligues francophones Africaines et Méditerranéennes contre le cancer)
L’ALIAM entend promouvoir et développer la lutte contre le cancer dans tous ses aspects en favorisant les échanges et la solidarité Sud-Sud et Nord-Sud entre les ligues, les associations et les ONG. Pour y arriver, 4 actions sont menées : l’information du public, la formation des professionnels de santé, faciliter l’accès aux soins, actions de plaidoyer.
http://www .aliam.org/
Comité Féminin pour la Prévention et le dépistage des Cancers
Informer sur le rôle fondamental de la prévention et du dépistage et convaincre de participer aux campagnes de dépistage organisé et gratuit qui diminuent la mortalité. Conférences, colloques, rencontres sur le terrain, promotion de l’activité physique et d’une bonne nutrition. Cancer du sein et du colon spécifiquement. Il existe un comité par région. http://comitepreventiondepistagecancers.com/
Association Geneticancer
« Geneticancer » est une association dédiée à la lutte contre les cancers génétiques et/ou d’origine héréditaire. Elle se veut le porte-parole des mutant(es) prédisposé(es) au cancer et de leur proche. Nos missions sont : d’informer, de prévenir, de soutenir et d’accompagner les familles à risque ; de financer la recherche sur les mutations génétiques prédisposant aux cancers ; d’animer un réseau d’ambassadrices à travers la France qui relayent l’information et l’accompagnement grâce à leur histoire personnelle car elles sont toutes mutantes.
www.geneticancer.org
Association Psychisme et cancer
Créée sous l’impulsion d’une malade atteinte de cancer et de ses deux thérapeutes, l’association a dès le départ eu pour objectif de créer un lieu d’accueil et d’écoute pour les malades atteints de cancer et leurs proches. L’originalité du Centre Pierre Cazenave réside dans l’étroite collaboration, au sein des permanences d’accueil, entre psychanalystes et accueillants, anciens malades ayant la double expérience du cancer et d’une cure analytique. Permanences d’accueil animées par des psychanalystes, groupe de parole jeunes adultes, entretiens à domicile, ateliers divers.
https://psychisme-et-cancer.org/, Paris
Association cHeer uP !
Cette association a pour but d’aider les jeunes de 15 à 25 ans atteints de cancer à se projeter dans l’avenir. Elle met à leur disposition la motivation et les compétences d’étudiants qui leur proposent, pendant leur traitement, de construire un projet personnel.
http://www.cheer-up.fr
Association Jeunes Solidarité Cancer
L’association s’emploie à réduire l’isolement et à améliorer la qualité de vie des adolescents et jeunes adultes concernés par le cancer (malades et proches) en créant des outils pédagogiques et en organisant des moments d’échanges.
http://www.jeunessolidaritecancer.org
Atout cancer
Le Collectif K est un collectif d’associations. Ces associations viennent de diverses régions de France et agissent localement pour apporter soutien aux malades atteints d’un cancer et leur famille et informations grand public. Grande place accordée à la voix des malades. http://www.atoutcancer.org/
3. Dispositifs de politiques publiques
Les Réseaux régionaux de cancérologie
Pour répondre à l’impératif de coordination des acteurs dans la prise en charge des patients atteints de cancer, le réseau régional de cancérologie a été identifié comme une organisation pivot dans le champ sanitaire. L’ensemble des régions françaises est couvert par un réseau régional de cancérologie.
La structuration des réseaux de cancérologie s’appuie sur deux niveaux géographiques nécessairement articulés : un réseau territorial dont la dimension permet d’assurer aux patients des soins coordonnés, continus et de proximité en lien avec le médecin traitant (cette organisation n’est pas nécessairement structurée exclusivement autour du cancer) / le réseau régional de cancérologie (RRC) qui s’inscrit dans une logique de coordination des opérateurs de santé à l’échelle régionale, et d’amélioration continue des pratiques en cancérologie (ce n’est pas un réseau de prise en charge et d’inclusion directe des patients).
Les Accueils Cancer de la Ville de Paris (ACVP)
Ce sont des structures extrahospitalières destinées aux personnes atteintes de cancer et à leur entourage. Une équipe spécialisée de psychologues et d’assistantes sociales reçoit gratuitement et sur rendez-vous les malades et les proches à tout moment de la maladie. Les Accueils Cancer de la Ville de Paris n’assurent pas de consultation médicale. Ces structures sont en lien avec les services de cancérologie des hôpitaux de la ville de Paris, les Centres de lutte contre le cancer de la région parisienne, ainsi que les associations de malades. La ville de Paris dispose de trois Accueils cancer.
Les Kiosques Info Cancer
Les Kiosques d’accueil et d’information sur le cancer sont destinés aux personnes malades ou non, désireuses d’obtenir une information sur le cancer. Ces kiosques sont situés dans des lieux faciles d’accès comme les centres villes. Ce sont des espaces intermédiaires entre l’univers de l’hôpital, le secteur libéral, les réseaux de cancérologie et les associations de malades.
Nice, Toulouse, Bordeaux, Reims, Bayonne, Lyon, Le Mans, Niort, Amiens, Saint Sulpice (Tarn), St Cloud
Les Espaces de Rencontres et d’Information (ERI)
Certains Centres de lutte contre le cancer (CLCC) et hôpitaux (publics et privés) accueillent des Espaces de Rencontres et d’Information (ERI). Pour les personnes qui fréquentent ces établissements de soins, les ERI organisent des activités autour de 2 thèmes : l’information et la rencontre.
Les centres Ressource
Les centres « Ressource » sont des lieux d’accompagnement, de soutien et de connaissance pour les personnes atteintes de cancer et leur entourage pour mieux faire face à la maladie dans les phases de traitement et de prévention, mais aussi après la maladie. Ressource s’occupe de la personne atteinte du cancer et de la famille, propose une variété de soutiens, de la psychologue à l’esthéticienne, de l’assistante sociale au médecin du travail. Prise en charge globale centrée sur la personne.
https://www.association-ressource.org/, Aix en Provence, Montauban, Montélimar, Reims, Paris
Les AIRES Cancers
Les AIRES Cancers (Accueil, Information, Rencontre et Ecoutes sur les cancers) sont des espaces d’accueil pour les personnes malades et leurs proches, installées dans les établissements de santé de la région Nord-Pas-de-Calais. Ces espaces proposent des ressources d’information (dépistage, traitements, alimentation…), de l’orientation, de l’écoute et des animations. L’accès est libre et gratuit.
Roubaix, Lille, Valenciennes, Dunkerque, Boulogne sur mer, Béthune, Arras
4. Initiatives médicales et hospitalières
Centre de cancérologie de l’Ouest, ERI site de St Herblain – Groupes de parole
Groupe de parole – « Jeunes femmes atteintes d’un cancer du sein » : Pour les femmes entre 25 et 40 ans qui souhaitent échanger et partager avec d’autres femmes. Animé par I. Treillet, psychologue à l’Institut de Cancérologie de l’Ouest. 4 temps d’échanges.
Groupe – « Education thérapeutique cancer du sein, hormonothérapie et bien-être » : Améliorer et/ou d’anticiper les effets indésirables du traitement, grâce à différents ateliers d’information/échanges avec les professionnels de l’Institut de Cancérologie de l’ouest.
Centre de cancérologie de Lorraine, Nancy – La maison des bonnes fées
Un lieu dédié aux soins de support où les patients de l’ICL (notamment cancers féminins) se verront proposer différents ateliers pour prendre soin d’eux-mêmes pendant la maladie, à l’initiative de l’association Les bonnes fées.
Centre Léon Bérard – Association « Vivre avec »
Née au Centre Léon Bérard (Centre de lutte contre le cancer de Lyon), l’association Vivre Avec se donne pour objectif l’amélioration de la qualité de vie, physique, affective et morale des malades. Elle les aide également à retrouver tous leurs droits de citoyens, notamment concernant l’accès des patients en rémission ou guéris aux prêts bancaires et à l’assurance. Ce site est destiné au grand public et a pour objectif de présenter des témoignages de personnes souffrant d’un cancer du sein métastatique et de leurs proches / cancer des ovaires / cancer du poumon.
Centre Léon Bérard, Lyon – Salon des k’fighteuses
En avril 2018, le Centre Léon Bérard a accueilli le premier salon des K’fighteuses, un évènement qui avait pour but de regrouper les initiatives et créations de femmes concernées par le cancer. Six pôles étaient installés dans le hall de l’hôpital : se faire plaisir, prendre soin de soi, coin des dédicaces, se réinsérer, s’entraider, espace speed talking. En mai 2019, le second salon des K’fighteuses, sur le même modèle que le premier, a regroupé plusieurs dizaines de femmes.
Centre Gustave Roussy – Programme sportif « Molitor Evasion »
Dans le cadre du programme Mieux vivre le cancer, Gustave Roussy a mis en place depuis mai 2015 un programme innovant autour du sport et du bien-être. Molitor Evasion permet aux patients de l’Institut d’avoir accès gratuitement pendant un an à des séances d’activité physiques et sportives (Cami Sport et cancer), séances de soins esthétiques, formation à la méditation.
Centre hospitalier Montluçon – Association « Entraide Cancer du sein »
L’association a pour but d’aider et soutenir les personnes atteintes ou ayant été atteintes par le cancer (historiquement l’association s’adressait exclusivement aux femmes touchées par le cancer du sein), d’œuvrer pour faciliter leur bienêtre, les informer et de créer autour d’elles une chaine d’amitié. Groupe de bénévoles ayant vécu le cancer du sein, éprouvant le besoin d’en parler pour que cette maladie ne soit plus un tabou. L’association est également sollicitée pour inciter ses adhérents à participer à des enquêtes.
Oncopole Toulouse – Association « La vie entre les mains »
L’association « La vie entre les mains » est née de la volonté du personnel soignant et du personnel administratif de l’IUCT – Oncopole. L’objectif de l’association est d’apporter son soutien aux missions de l’IUCT Oncopole au moyen de la mise en œuvre de prestation en vue du bien-être de patient et de l’amélioration de leur qualité de vie, de conduite d’actions d’aide et de soutien en faveur des patients et de leurs proches.
Hôpital Tenon, Paris – Les cafés du rétablissement
Dans le service d’oncologie de l’hôpital Tenon, café du rétablissement destiné aux personnes qui viennent à la consultation de surveillance. Café animé par C. Tourette-Turgis et des personnes formées au conseling de rétablissement. Espace informel où parler de différents thèmes (les réactions de l’entourage, le retour au travail, la reprise de la vie sexuelle, rencontrer un nouveau ou une nouvelle partenaire, quand annoncer son ancien cancer et comment l’annoncer, comment se présenter dans un nouvel emploi, dire, ne pas dire, arriver à gérer ses suivis d’examen, retrouver la joie, les rires, le bonheur, remettre du léger et de l’insouciance dans sa vie, se refaire des amis, faire de l’activité physique perdre du poids, bien dormir, réveiller sa libido…) : thèmes que seules les personnes ayant l’expérience de la rémission peuvent imaginer. Explorer, au-delà de la dimension médicale, les dimensions à reconstruire. La thématique du travail (et du retour au travail) est centrale. Le premier café a eu lieu en juin 2018. Cycle de 8 rencontres de 3 heures sur quatre à six mois.
Hôpitaux de Châlon sur Saône – Association « Toujours femmes »
Créée en 2001 à Chalon/Saône par la volonté de quelques femmes elles-mêmes concernées par la maladie, « Toujours Femme » est une association de soutien aux femmes qui ont développé un cancer. Elle a pour but de les écouter, de les aider, et de leur apporter un mieux-être dans leur vie quotidienne. L’association compte plus de 200 adhérentes. Conférences, ateliers, groupes de parole… Charte de soins établis avec les deux structures hospitalières de Chalon (hôpital privé St Marie et hôpital W. Morey), qui mettent des locaux à disposition.
Hôpital La Timone, Marseille – Association « histoire de filles »
Association de soins, bien-être et esthétique pour les patients atteints de cancers.
Hôpital du Gier, Rive du Gier – Programme sportif Récanfort
Programme de ré-entraînement à l’effort après un cancer du sein. Activité physique adaptée (APA), permanences d’une diététicienne et d’une ergothérapeute.
Maison médicale St Marie, Osny – La maison des tulipes
Lieu d’accueil avec différentes activités (soins, ateliers retour à l’emploi), conférence, groupe de parole pour les femmes atteintes ou ayants eu un cancer du sein…
Clinique Iris, Lyon – Programme sportif Artemis
Programme de réadaptation qui d’adresse aux femmes ayant été prises en charge pour un cancer du sein. Equipe pluridisciplinaire: médecins spécialistes MPR (médecine physique et de réadaptation), médecins généralistes, masseurs-kinésithérapeutes, ergothérapeutes, psychologue, diététicienne, enseignants en APA (activités physiques adaptées). 12 semaines, 2 jours par semaine. Prise en charge individuelle et collective. Trois lieux : cliniques Marcy l’Etoile, Lyon 8, St Priest.
5. A propos du travail : associations et dispositifs
Concernant le cancer du sein
Association Cyclosein
L’association Cyclosein veut attirer l’attention des pouvoirs publics, de la population ainsi que des professionnels de santé sur le lien qui existe entre le travail de nuit et le cancer du sein. Elle organise des actions de sensibilisation à l’attention du grand public sur l’augmentation du risque de cancer du sein chez les professionnels en poste de nuit. L’association souhaite en effet développer la prévention ainsi que le suivi médical au travail, et faire reconnaître le cancer du sein lorsqu’il survient comme maladie professionnelle.
https://www .facebook.com/Cyclosein/
Dispositif Rose Coaching Emploi
Programme d’accompagnement vers la reprise d’activité professionnelle pour permettre aux femmes touchées par un cancer de reprendre ou maintenir leur activité professionnelle sans discrimination. Objectifs : rassurer en posant le cadre des démarches administratives, le cadre légal et vers une projection budgétaire ; retrouver une cohérence interne, retrouver l’estime de soi, la confiance en soi et la valorisation de l’image de soi ; réveiller une dynamique, l’envie, redonner l’élan, l’énergie ; accompagner la transition identitaire du statut de « malade à actif » : qui j’étais avant, qui je suis aujourd’hui et ce que cela implique ; rendre la reprise moins anxiogène.
www.roseup.fr
Concernant le cancer et les maladies chroniques
• National
Charte « cancer et emploi »
Charte des 11 engagements pour améliorer l’accompagnement des salariés touchés par le cancer et promouvoir la santé propose aux entreprises des principes et des engagements opérationnels pour mettre en place une démarche cohérente pour le maintien et le retour en emploi des personnes atteintes de cancer. Elle a été élaborée dans le cadre du Club des entreprises « Cancer et Emploi » animé conjointement par INCa, ANDRH et réseau ANACT. L’adhésion marque l’engagement de l’entreprise au côté de tous les acteurs des sphères publique, privée, associative qui travaillent à cette problématique. 4 axes : accompagner le salarié dans le maintien et le retour en emploi, former et informer les parties prenantes de l’organisation, promouvoir la santé, évaluation. 37 entreprises engagées.
https://www .e-cancer.fr/Institut-national-du-cancer/Cancer-et-Emploi/Charte-des-11- engagements
Association Cancer@work
4 missions : sensibiliser pour mobiliser les entreprises autour de la charte (méthodo issue du programme « Pionniers », approche collaborative), engager à agir et partager les bonnes pratiques (réflexions et rencontres : colloques, ateliers de co-construction), mesurer l’impact des actions à l’échelle de l’entreprise et de la société (suivre évolution de l’intégration du cancer dans l’entreprise: baromètre et étude économique), soutenir les demandeurs d’emploi (actions solidaires et de réinsertion, valorisation des initiatives de reconversion professionnelle).
Cabinet de conseil : Anne Sophie Tuszinsky, https://www.canceratwork.com/
Association Entreprise et cancer
Objectif: aider les entreprises à mieux accompagner leurs salariés touchés par la maladie. Actions : sensibiliser les entreprises (actions informations/sensibilisations auprès des entreprises : conférences, interventions dans les temps forts, temps d’échanges, animation de groupes), former les RH et managers à la compréhension de l’impact de la maladie et aux exigences d’un accompagnement réussi (modules de formations intégrant dimensions médicales, juridiques, psycho-sociale, managériale), accompagner les entreprises dans la mise en place de parcours individualisés de maintien et/ou de retour à l’emploi (accompagnement personnalisé médecin du travail, collègues, managers, responsables RH, direction générale). Entreprise et Cancer mobilise, dans un processus clair et coordonné, un réseau d’acteurs garant de la réussite de la démarche de résilience professionnelle (dirigeants, DRH, managers de proximité, collègues, psychologues, soignants, services de santé au travail).
Cabinet de conseil : Nathalie Vallet-Renart, http://www.entreprise-cancer.fr/
Association Le vent bleu
Crée en 2014, l’association « Le vent bleu » aide, informe, oriente et accompagne en coaching des malades en fin de traitements et malades chroniques afin d’anticiper, de préparer et de pérenniser le retour et le maintien en emploi après une maladie ou un accident grave. A aussi pour vocation d’accompagner le changement sociétal de demain : poser un regard différent sur la maladie et intégrer la maladie dans le milieu professionnel. Accompagne tous types de malades, quelles que soient les pathologies. Création d’un protocole de coaching et protocole d’accompagnement du retour au travail après le cancer (Institut Curie). Dans la durée, les enjeux vont être de maintenir le salarié dans son poste avec ses besoins spécifiques (temps partiel thérapeutique, adaptation du contenu du poste, absence pour le suivi et les traitements…) tout en répondant aux besoins de l’entreprise…en somme maintenir « une écologie » pour ce retour au travail.
Géraldine Magnier, http://leventbleu.org/
Association Juris Santé
Des professionnels du droit et des ressources humaines au service des personnes fragilisées par la maladie, de leurs aidants, et des organisations. Accompagnement juridique personnalisé des patients et des proches aidants, dans tous les domaines de la vie qui peuvent être touchés par la fragilisation de la santé (travail, assurance, Sécurité sociale, fin de vie, succession…). En parallèle, Juris Santé très concernée par la question de la fragilisation développe l’accompagnement socio- professionnel des adolescents et jeunes adultes ainsi que des adultes au sein de plusieurs établissements de santé ou associations, afin de diminuer le risque de désinsertion scolaire ou professionnel en les aidant à construire un nouveau projet de vie.
http://jurissante.fr
Dispositif COMETE
Grâce à son réseau de plus d’une cinquantaine d’établissements de soins de suite et de réadaptation spécialisés, l’association engage, dès la phase d’hospitalisation, un accompagnement permettant de construire un projet professionnel compatible avec l’état de santé. Son action vise à prévenir les risques de désinsertion professionnelle. Grâce aux compétences pluridisciplinaires de cette unité (regroupant médecin de médecine physique et de réadaptation, ergonome, ergothérapeute, psychologue du travail, assistant de service social…) et à l’expertise méthodologique développée par Comète France, les patients sont pleinement acteurs de la mise en œuvre de solutions réalistes et personnalisées, qui concrétisent leur volonté de (re)travailler. Le caractère précoce de la démarche permet de prendre en compte dès les premières étapes du parcours, la dimension socioprofessionnelle, tout en assurant les soins, la réadaptation et la réinsertion. Réseau de 50 établissements de soins spécialisés (dans CHU)
http://www .cometefrance.com/
Collectif France pour la recherche et la promotion de l’emploi accompagné
Collectif dont l’objectif est de promouvoir l’emploi accompagné (offrir un accompagnement modulé, en fonction des besoins, à la personne handicapée tout au long, si nécessaire, de son parcours pro et à l’entreprise toute la durée de leur contrat). L’emploi accompagné a pour objectif d’œuvrer à l’inclusion et à la participation sociale des personnes handicapées parce que nous sommes convaincus que l’inclusion des personnes passe par une activité en milieu ordinaire. Objectif : promotion de l’emploi accompagné, soutenir la recherche, informer, coordonner le dialogue entre les initiatives de terrain et les différents partenaires, coopérer avec les acteurs (notamment internationaux, et l’association EUSE – European Union of Supported Employment)
http://www .emploi-accompagne.fr/
• Local
Centre de cancérologie Paoli-Calmette, Marseille – Dispositif d’aide à la réinsertion professionnelle
A l’IPC, une « consultation sociale » est systématiquement proposée, pour aider les patients à évoquer la reprise de l’activité professionnelle, connaître les démarches à effectuer, identifier les professionnels à contacter et, plus largement, être informé, accompagné, soutenu. Le dispositif d’aide au maintien dans l’emploi et à la réinsertion professionnelle a été lancé en partenariat avec la Fondation GIMS – Maryse Leca (réseau de médecins du travail) et la Ligue contre le cancer des Bouches-du-Rhône. Il s’agit d’aider le maintien et le retour à l’emploi en délivrant une information personnalisée.
Centre qui travaille en collaboration avec le SESSTIM (Sciences Economiques et Sociales de la Santé et Traitement de l’Information Médicale): unité mixte de recherche Aix Marseille Université, Inserm, Institut de Recherche et de Développement, « UMR 912 SESSTIM », dirigée par Jean-Paul Moatti et Roch Giorgi, Professeur de Biostatistiques et Bioinformatique à la Faculté de Médecine de Marseille (Directeur Adjoint), qui regroupe trois équipes interdisciplinaires en sciences économiques et sociales, en épidémiologie sociale, et en biostatistiques et informatique médicale.
Institut Curie, Paris – Dispositif d’accompagnement pour le retour au travail
Conseil aux personnes reprenant une activité professionnelle. Différents axes : livret « retour au travail », réunions d’informations, orientations vers des structures associatives (via le lien ville- hôpital) qui proposent des accompagnements gracieux par des coaches professionnels. Une étude est en cours pour développer de nouveaux outils.
ERI Paris – Ateliers en « Je »
Atelier pour préparer et anticiper son retour au travail, avec G. Magnier
Hôpital Saint-Cloud, La maison des patients et des proches – Ateliers « Comprendre et gérer son arrêt maladie »
Centre Eugène Marquis, Rennes – Atelier « Et maintenant ? »
L’atelier est destiné à toutes personnes en fin de parcours de soins ou ayant terminé leur traitement, au Centre Eugène Marquis. De nombreuses questions sur l’après-traitement, la reprise du travail peuvent survenir avec un sentiment d’isolement. L’atelier animé par une psychologue et une assistante sociale permet de partager, d’échanger sur des ressentis, des incertitudes et de légitimer les questions qui se posent, à cette étape du parcours de soins.
Réseau Onco28, Chartres – Ateliers sur la réinsertion professionnelle
Ateliers mensuels d’informations sur vos droits et vos démarches, orientation vers les services sociaux compétents, réunion d’information sociale à destination des patients animée par une assistante sociale de la CARSAT.
Réseau Onco41, La chaussée St Victor – Ateliers sur la réinsertion professionnelle
Ateliers mensuels animés par une référente du service médecine préventive et une assistante sociale de la CARSAT.
CHU Rouen – Cellule de consultation médico-sociale et psychologique afin de faciliter le retour au travail
Cette consultation est assurée par le docteur Rollin (médecin du travail), une assistante sociale et une psychologue. Elle s’adresse à toute personne qui souhaite préparer son retour au travail, quels que soient le stade et l’évolution de la maladie, que son origine soit professionnelle ou non.
Dispositif Cap Santé Entreprise
Cap Santé Entreprisea pour vocation de proposer, à toutes structures employant du personnel, un diagnostic et un accompagnement personnalisés des malades et collègues de salariés malades dans l’entreprise, pour une prise en charge de la perception de la maladie. Ce dispositif concerne les salariés, en activité, atteints de maladies chroniques mais également les proches au travail. Ce programme est réalisé sur trois années (étude psychosociale, restitution aux dirigeants et proposition de solutions ; suivi de l’efficacité des actions mis en œuvre : formations, permanences, plate-forme téléphonique).
http://www.capsan.fr/fr (au départ, Hauts de Seine mais développement)
Dispositif SISTEPACA
Le SISTEPACA (Système d’Information en Santé, Travail et Environnement PACA) est animé par l’Observatoire régional de la santé, avec le soutien de la DIRECCTE, de l’Agefiph, et la collaboration de médecins, du Collège méditerranéen des généralistes maitres de stage (CMGMDS) et du Cap Emploi des Bouches du Rhône (ex – SAMETH13).
Objectifs : Sensibiliser les professionnels de santé aux problèmes de santé liés au travail ; les aider à identifier les patients et les situations à risque ; les aider à faire le lien entre maladie et métier exercé par leurs patients (notamment pour les maladies à longue période de latence) ; favoriser les échanges entre professionnels du soin, médecins conseils et médecins du travail ; informer sur la déclaration de maladies professionnelles ; favoriser un dépistage précoce des maladies professionnelles ; faire connaître le réseau de maintien dans l’emploi.
Association Caire 13
Caire 13 est une association créée pour assurer une prise en charge gratuite et personnalisée des chefs d’entreprises, agriculteurs, artisans, commerçants, libéraux, travailleurs indépendants malades du cancer pendant leur parcours de soin et lors de la reprise du travail. Caire 13 a constitué un réseau solidaire composé de professionnels bénévoles afin d’aider ses bénéficiaires dans leurs démarches administratives, juridiques et sociales ainsi que dans leurs évolutions professionnelles. Un chargé de mission (psy du travail), des étudiants en stage et des bénévoles.
https://caire13.org/ Marseille
Association Working First 13
Working first 13 est un programme appliquant la méthodologie « Individual Plancement and Support » l’équivalent anglo-saxon de l’emploi accompagné. Il offre un suivi intensif individualisé, illimité dans le temps à l’accès, au maintien à l’emploi sur le marché ordinaire du travail. Il s’adresse aux personnes éloignées de l’emploi sur le territoire de Marseille (notamment handicap). Le Working First 13 forme les professionnels à la méthodologie IPS et aux pratiques orientées rétablissement. Membre du Collectif France Emploi Accompagné (CFEA). http://workingfirst13.fr/index.html, Marseille
6. Associations thématiques • Soins et esthétique
R.S. DIEP (reconstruction mammaire)
L’association R.S. DIEP a été créée par des femmes atteintes de cancer du sein, qui ont eu recours à une reconstruction mammaire. C’est une association Loi 1901, déclarée d’intérêt général et agréée par le Ministère des Solidarités et de la Santé. Elle a pour but de défendre les droits des patientes, de les informer sur tous les types de reconstruction mammaire de les aider et de les soutenir. L’association R.S. DIEP est la première association à avoir mis à la disposition des femmes un site web www.diep-asso.fr entièrement dédié au parcours de la reconstruction mammaire et à ses différentes options. L’association R.S. DIEP collabore avec des chirurgiens plasticiens pour proposer une information sur les dernières avancées en matière de reconstruction du sein.
http://www.diep-asso.fr/
Association Smile
Smile est une association créée par deux infirmières pour améliorer le quotidien des femmes après un cancer du sein et pour aider les enfants atteints d’un cancer à conserver leur vie faite de jeux, de rêves et épanouissement. Programme d’éducation thérapeutique après cancer du sein (PACS), en milieu thermal. Programme qui a pour objectif d’améliorer durablement la qualité de vie des femmes en rémission complète d’un cancer du sein, par un accompagnement éducatif de trois semaines, en complément de soins thermaux. En plus de la cure thermale, un parcours éducatif est proposé à la patiente : rencontres avec des professionnels de santé, ateliers (alimentation, bien-être…), APA.
http://association-smile.com/
Etincelle – Rebondir avec un cancer
Etincelle offre des depuis 14 ans des soins de support gratuits sous la forme de 15 ateliers divers à des femmes et hommes pendant et après un cancer, ainsi que des soins psychologiques à leurs aidants. http://www.etincelle.asso.fr
Association « Belle et bien »
Reconnue d’intérêt général, « belle & bien » est une Association loi 1901 créée en 2001. Elle fait partie du programme international « look good feel better » créé aux Etats-Unis en 1989. Grâce à l’implication de plus de 160 bénévoles esthéticiennes et coordinatrices et de 3 salariées, l’association organise des ateliers de soins du visage et de maquillage pour les femmes en cours de traitement contre un cancer. Ces ateliers ont lieu au sein des établissements de soin et regroupent 12 personnes maximum. Pendant deux heures, coordinatrices et esthéticiennes bénévoles permettent aux femmes de s’occuper d’elles, de partager un moment de bien-être afin de combattre les effets visibles des traitements et ainsi retrouver confiance et estime de soi.
www .bellebien.fr
Ateliers de l’Embellie
Les Ateliers de l’Embellie est une association Loi 1901 créée en 2005 qui propose aux personnes malades, en traitement, ou dans l’année qui les suit, de découvrir une large gamme d’ateliers individuels et collectifs adaptés à leur situation. Echanges, activités physiques, relaxation, maquillage… ces ateliers variés, animés par des professionnels qui interviennent bénévolement, aident à traverser la maladie.
www.ateliersembellie.fr, Paris
Apprivoiser son image dans la maladie (APIMA)
Le but de l’association APIMA est d’aider les patients à reconstruire une image positive autour de leur corps malade, grâce aux techniques de conseil en image personnelle (soins, maquillage, coiffure, accessoires, prothèses…).
http://www.apimasante.com
• Sport et activités physiques
Dragons Ladies
Le premier équipage de « Dragon Ladies » a vu le jour en 1996 au Canada, sous l’égide du Docteur Mc Kenzie. Pour les femmes opérées d’un cancer du sein, une amélioration de la mobilité de l’épaule est vite démontrée, et des équipages se créent aux Etats-Unis, en Australie puis en Europe. Dragons boat : grands bateaux où il faut pagayer ensemble pour pouvoir avancer. De nombreuses associations existent en France, dans plus de 30 villes
Association CAMI Sport et Cancer
La CAMI Sport et Cancer développe et structure l’activité physique en cancérologie et en hématologie. Elle accompagne les personnes en traitement ou en rémission d’un cancer dans des programmes d’activité sportive thérapeutiques dédiés, en ville ou à l’hôpital. Chaque patient bénéfice de deux séances d’activité physique par semaine et d’un suivi régulier (bilan de santé, tests physiques) en coopération avec les équipes médicales et paramédicales de l’hôpital pendant 6 mois minimum en oncologie et 4 à 6 semaines en hématologie et pédiatrie. www.sportetcancer.com
Association Siel Bleu
Activité physique adapté (pas sport : pas logique performance/concurrence), missions : permettre à tous ceux qui le souhaitent d’accéder aux thérapies non médicamenteuses (pratiquer une activité physique adaptée à ses besoins, ses envies et ses possibilités) afin de : développer l’autonomie et favoriser l’inclusion de toutes les personnes fragilisées au niveau social, cognitif ou physique ; lutter contre la sédentarité ; développer la prévention santé en l’adaptant à tous et à tous les territoires. Objectifs : accompagner le maximum de personnes en fragilité en développant notre réseau, développer la recherche et le développement (R&D) dans le domaine de la prévention santé et des nouveaux outils non médicamenteux, s’appuyer sur la R&D pour proposer des programmes toujours plus adaptés et impactant dans le quotidien des personnes.
https://www .sielbleu.org/
Dispositifs Les maisons de la vie
Pour les personnes rémission cancer : dispositif porté par « siel bleu » et financement fondation entreprise Michelin. Stage de 5 jours avant la reprise du travail (atelier discussions retour à l’emploi, atelier alimentation, ateliers sportifs, yoga…).
http://www.maisondelavie.fr/
A chacun son Everest
L’Association a été créée en 1994 par le docteur Christine Janin, première Française au sommet de l’Everest, et le Professeur André Baruchel, chef du service d’hématologie pédiatrique de l’hôpital Robert Debré à Paris. A Chacun son Everest s’appuie sur la force du parallèle symbolique entre la difficulté de l’ascension d’un sommet et celle du chemin vers la guérison. Accompagnement dans l’après-cancer, stages sportifs, devenir acteur de sa guérison. http://www.achacunsoneverest.com
Association Casiopeea, le sport pour vaincre
Notre association organise des activités outdoor au profit des femmes atteintes d’un cancer et de leur entourage, afin de les soutenir, les accompagner, tout au long de leur maladie en leur donnant le goût et l’envie de pratiquer une activité physique régulière afin de surmonter l’épreuve, réduire la fatigue des traitements, dynamiser le corps, diminuer les effets secondaires, des traitements, de limiter les risques de récidive, et de s’oxygéner.
www.casiopeea-sport-sante.com , Paris
Courir pour elles
Prévention des cancers féminins par l’activité physique (mise en place d’activité physique adaptée en milieu hospitalier, financement de séance de sport…) et organisation de courses pour réunir des fonds pour la recherche.
https://courirpourelles.com/, Lyon
• Pratiques artistiques
Les Amazones
Association de femmes qui ont été confrontées au cancer, qui ont perdu un sein -ou les deux, mais qui vont bien et qui veulent le montrer. L’association s’est engagée, à travers des créations artistiques, à faire changer le regard qu’on leur porte, en montrant ce que l’on voit très rarement : une femme qui va bien… et qui n’a plus qu’un seul sein ! Lutter contre le tabou autour des seins ; la reconstruction est au centre des attentions, alors que d’autres chemins sont possibles. Faire prendre conscience que la différence peut être bien vécue.
http://lesamazones.fr/, Paris
Association Vivre comme après
Vivre comme après, association qui regroupe des artistes pluridisciplinaires au service de grandes causes sociétales, a décidé de s’engager dans la lutte contre le cancer du sein. Fondée par Anne Fontaine, Vivre comme après propose une campagne de sensibilisation sous la forme d’une œuvre artistique globale dédiée à cette cause. Cette campagne est menée en partenariat avec l’institut Curie, à qui l’intégralité des bénéfices des différentes actions sera reversée. Le partenaire de l’association est la Caisse des dépôts et consignations.
www.vivrecommeapres.com, Paris
Association Skin
Skin est une association qui permet aux femmes touchées par le cancer de rebondir après les traitements, période d’isolement et de profond désarroi. 2 patients sur 3 estiment que l’après- cancer est plus difficile que la maladie elle-même. Implantée à Paris, Skin propose de véritables défis artistiques à des binômes Femme – Artiste, soit autant d’expériences de dépassement de soi. Ensemble, ces binômes créent des œuvres ou des performances, que Skin restitue dans des lieux prestigieux, puis expose sous forme photographique dans des hôpitaux. Skin organise par ailleurs, tout au long de l’année, des sorties culturelles, des ateliers sportifs et créatifs, des challenges ludiques pour ces patientes et ex-patientes.
http://associationskin.org , Paris
Annexe 4
Précisions sur la méthode de travail
1. L’innovation ouverte centrée sur les usages/usagers comme cadre de référence
Le projet repose sur une méthodologie spécifique, définie par le référentiel du Living Lab. Il s’agit d’un projet d’innovation ouverte qui s’appuie sur un écosystème de partenaires et qui promeut un processus de cocréation avec les « usagers finaux » (et non pour les usagers finaux).
Les usagers (ici les femmes concernées par un cancer du sein, leurs collègues et managers, les directions des entreprises, les représentants du personnel, les services de santé au travail selon l’échelle de l’action à laquelle on se situe), sont captés dans leur environnement professionnel ordinaire pour en comprendre et en décrire les pratiques, pour envisager avec eux des expérimentations de nouvelles pratiques possibles, lesquelles sont mises en œuvre et évaluées.
2. Une phase exploratoire sur le terrain, dans 6 ETI différentes, auprès de 94 personnes
Le projet est constitué de plusieurs boucles d’apprentissage successives autour des phases suivantes : co-création, exploration, expérimentation, évaluation.
Schémas page 1 annexe 2 extraits du livre blanc des Living Lab.
L’étude stratégique à laquelle renvoie cette annexe représente un premier travail de capitalisation à l’issue d’une première demi-boucle, juste avant les phases d’expérimentation et d’évaluation.
Les terrains ont été conduits dans 6 ETI différentes, dont les secteurs d’activité, les modèles productifs et les modèles sociaux sont singuliers. Une caractéristique commune à ces entreprises néanmoins : les femmes y représentent une part significative de l’effectif en production (logistique, industrie, conseil) ce qui permet de disposer d’une grande variété de situations où les enjeux du maintien et/ou du retour en emploi sont enchâssés dans des unités de production. Cela représente un contraste important avec les cadres de référence des emplois féminins : les sièges des grandes entreprises où de nombreuses enquêtes, par commodité et accessibilité, restent cantonnées.
Dans chaque entreprise, l’installation du dispositif d’étude était préparée en amont de notre arrivée, par la sollicitation de femmes ayant été concernées par un cancer du sein et de leur entourage professionnel direct et des services fonctionnels (dont médecine du travail).
Le jour de notre arrivée, le personnel était informé qu’une équipe était là pour une semaine, pour mener un travail d’étude sur le maintien en emploi et que toute personne souhaitant faire part de son expérience directe ou indirecte pouvait prendre rendez-vous avec elle.
Au final, nous avons rencontré :
– une vingtaine de femmes concernées par un cancer du sein et ayant développé une expérience directe sur les questions de retour ou de maintien en emploi et au travail
– une vingtaine de salariés ayant expérimenté les questions de retour et/ou de maintien en emploi après un événement (maladie, maladie chronique, accident, …)
– une quinzaine de dirigeants ayant eu l’expérience, en tant que collègue, hiérarchique direct ou indirect, des questions de retour/maintien au travail en lien avec un cancer du sein et/ou un événement de type maladie grave, maladie chronique, accident.
– Une quinzaine de managers de proximité ayant l’expérience directe du management d’une collaboratrice concernée par un cancer du sein
– Une quinzaine de professionnels des Services de Santé au Travail / HSE
– Une dizaine d’élus et membres des instances représentatives
NB : ces catégories ne sont pas étanches et certaines rencontres ont donné lieu à deux entretiens, par exemple quand les personnes étaient à la fois des salariées ou des managers concernées par un cancer ET représentant du personnel.
Nous avons combiné différents dispositifs d’enquête :
– des entretiens de face à face
– des réunions de travail (RH SST, Comité de Direction, élus du personnel, …)
– des observations du travail
Les entretiens ont été conduits sur la base de la méthode des « récits de vie » pour saisir et comprendre la « réalité du vécu » et les logiques d’action des personnes apportant leur expérience du retour ou du maintien au travail après ou avec une maladie grave.
Pour les différentes catégories de situation (selon que la personne est concernée directement par un cancer du sein ou qu’elle manage une équipe dans laquelle une personne a/ a eu un cancer du sein), la méthodologie des récits de vie rassemble des matériaux qui permettent de comprendre par quels mécanismes et processus les personnes rencontrées ont pu parvenir à telle ou telle situation et par quels moyens elles tentent de la gérer.
3. L’exploitation des matériaux de la phase exploratoire
La phase exploratoire a pour fonction de pénétrer la complexité des situations qu’expérimentent les protagonistes des questions de retour et/ou de maintien au travail pendant ou après la survenue d’un cancer du sein et plus largement d’un « accident » de santé.
Le postulat est que la compréhension fine de la complexité de ces situations est un préalable à la proposition d’expérimentations possibles pour renouveler et amplifier les capacités d’action des uns et des autres (salariés concernés, managers et dirigeants, services de santé au travail, élus du personnel etc.) dans ces situations.
Les expériences partagées par l’ensemble des personnes que nous avons rencontrées pendant cette phase exploratoire ont été retranscrites (entretiens et observations) puis analysées comme autant de réponses possibles pour concilier maladie grave et travail. Ces réponses sont de plusieurs ordres et se situent dans les stratégies individuelles pour concilier santé et travail, dans la mobilisation managériale pour rendre ces ajustements quotidiens optimaux, en jouant sur le cadre réglementaire, sur l’organisation du travail, sur des usages détournés ou innovants des outils de gestion ordinaires…
Annexe 5
Note relative aux savoirs expérientiels
Quels savoirs expérientiels pour améliorer l’effectivité des politiques de maintien en emploi ? Pourquoi et comment s’appuyer sur les savoirs expérientiels pour construire des outils d’adaptation de l’organisation dans le cadre du maintien et du retour à l’emploi ?
1. Les ambitions des politiques de maintien en emploi et la nécessité de repenser les liens entre travail et santé
Le projet « Travail et cancer du sein dans les ETI » intervient dans un contexte où les liens entre santé publique, santé au travail et travail se transforment sous l’effet de différents facteurs, engendrant une plus grande attention et dynamique aux enjeux et à la promotion du maintien en emploi.
Le projet, notamment sur ses objectifs de conduite d’expérimentations, tente de tirer parti de la remise en discussion des normes relatives à la santé et au travail, en les interrogeant dans un monde productif, celui des ETI, où ces questions ne reposent pas sur des expertises corporate mais sur l’action au quotidien d’acteurs professionnels dont les repères, les connaissances et les enjeux résident plutôt dans un compromis susceptible de continuer à assurer la production tout en permettant aux personnes qui veulent travailler de trouver une solution tenable. Les expérimentations envisagées par le projet ne consistent donc pas du tout à introduire un « dispositif expert » pour le faire fonctionner dans des ETI désireuses de conduire ex nihilo une politique de maintien en emploi ; elles visent au contraire à coconstruire avec des acteurs engagés dans les situations productives où des arrangements sont trouvés, des repères nouveaux (y compris dans des propositions pour les acteurs publics) à expérimenter et évaluer.
Dans notre projet « travail et cancer du sein dans les ETI », nous nous intéressons notamment à un verrou, celui qui réinterroge les attendus de « la personne maitre d’ouvrage de sa vie ».
Actuellement, le système de santé et de soin maintient les personnes dans une certaine passivité et une situation de dépendance face aux dispositifs et obligations en entreprises tandis que les objectifs ambitieux du maintien en emploi tendent à miser sur la place des patients et de leurs expertises – c’est à dire, dans l’entreprise, la place des personnes malades ou en situation de handicap – visant un dialogue avec tous les acteurs concernés par la situation ; l’optique est celle de la co-construction de réponses adaptées aux situations spécifiques.
Or il ne suffit pas de promouvoir cet horizon pour construire ce dialogue : les personnes concernées par une maladie grave ou une maladie chronique doivent développer expertise, réflexivité et capacité de décision à partir de leur situation et de leur activité de travail. Et c’est sur ce point, précisément, que le déficit se fait sentir.
Maître d’ouvrage13Ascher François, « Examen Clinique, journal d’un hyper moderne », éditions de l’Aube, 2007. de sa vie ?
« Le maître d’ouvrage, c’est celui qui a l’argent, qui définit le programme et qui prend les décisions. (…) L’architecte, lui, est le maître d’œuvre. Il conçoit l’ouvrage qu’on lui a commandé. C’est un expert. Il propose des solutions. Mais in fine, c’est le maître d’ouvrage qui décide, c’est-à-dire qui arbitre quand plusieurs options sont possibles. » (p.98)
« Le malade aujourd’hui, en tout cas le malade hypermoderne, est dans cette situation nouvelle d’être en quelque sorte le maître d’ouvrage de son corps en général, du traitement d’une maladie en particulier. Il en confie la maîtrise d’œuvre à un ou des médecins, mais il tient à rester le maître d’ouvrage. » (p.100)
En entreprise, la personne de retour en activité doit pouvoir rester « maitre d’ouvrage » de sa vie : elle doit pouvoir dire ce qu’elle veut, ce qui fait ressource ou difficulté et quels sont les aménagements qui seraient nécessaires. Si la maîtrise d’œuvre relève des managers ou de la hiérarchie, la maîtrise d’ouvrage est aux mains du salarié concerné. Tous travaillent dans un même sens, avec des objectifs et des intérêts différents mais une finalité commune. En ce sens, chacun des acteurs doit pouvoir être réflexif sur son activité, mais aussi sensibilisé aux réalités des autres pour pouvoir coconstruire une organisation juste, cohérente et adaptée.
2. Être responsable de soi : quels modèles et quels enjeux pour alimenter la réflexion de notre projet ?
Aujourd’hui, la nécessité de construire des approches plaçant les individus au centre de leur vie, acteurs de leurs choix et décisions fait consensus, et tend même à devenir une obligation individuelle. Être responsable de soi et de ce qui nous concerne, connaître les tenants et les aboutissants de notre situation et rendre un avis le plus construit possible sont des injonctions de plus en plus présentes.
Pour répondre à cela, dans différents domaines, des travaux et dispositifs travaillent autour des enjeux d’un accompagnement à la réflexivité des personnes. En ce sens, le projet s’ancre dans un mouvement sociétal à l’œuvre depuis quelques années. Pour autant, les sous-jacents et les intentions de ces mouvements semblent contrastés, ne touchent pas aux mêmes enjeux et ne produisent pas les mêmes effets.
Pour nourrir et affiner notre réflexion sur ce sujet et clarifier notre positionnement, nous nous sommes intéressés à différentes initiatives qui redonnent, à leur manière, une voix aux individus.
Dans le domaine médical, le mouvement d’éducation thérapeutique du patient est de plus en plus reconnu. Formalisé par la loi HPST en 2009, l’ETP est un processus continu d’apprentissages et de soutien psycho-social qui consiste en des programmes souples d’accompagnement en vue d’aider les patients à acquérir ou maintenir des compétences dont ils ont besoin pour gérer au mieux leur vie avec une maladie chronique. Les patients sont à la fois formés par des soignants et des patients-experts. L’approche est centrée sur la personne, dans son environnement, pour l’aider à mobiliser ses ressources expérientielles et devenir experte de sa maladie, ses contraintes, son quotidien. Si certains principes de l’ETP pourraient être repris dans le monde professionnel, certaines limites se dessinent. L’ETP a pour finalité d’améliorer la vie globale des patients, dans et hors du système de soin, mais la question du travail – et donc de l’activité- reste encore peu, voire jamais, abordée dans les formations. La maladie et l’observance des traitements est au centre de ce dispositif. De plus, il s’agit d’une approche « éducative », relativement descendante, même si les savoirs des patients sont pris en compte : l’asymétrie de la relation dans le rapport patient/soignant n’est pas approfondie dans les programmes et référentiels et la reconnaissance des savoirs expérientiels semble parfois rester une simple déclaration d’intention.
Depuis la loi 2002-2, la participation des usagers dans les établissements sociaux et médicosociaux est obligatoire et outillée par différents dispositifs. Le principe est simple : chacun a le droit de dire ce qui est bon pour lui et son bien-être, et d’exprimer son avis sur les améliorations envisageables que la structure pourrait effectuer. L’usager n’est plus vu uniquement en situation d’assistance mais dans un rôle actif : il est expert de sa propre situation. Cette approche s’appuie sur les capacités des personnes et sur la construction de leur parole. Les pratiques participatives, que ce soit au niveau de l’élaboration des politiques publiques ou au sein des structures sociales, peuvent se décliner à différents niveaux (individuels, collectifs) et de différentes manières (de l’information à la co-construction). De manière générale, elles tendent à faire évoluer les pratiques vers davantage d’horizontalité, mais certaines limites apparaissent. Pour que la démarche soit cohérente, il est nécessaire que les professionnels et institutions reconnaissent les usagers comme « sachants » et légitimes pour donner leur avis, au-delà des seuls volets matériel et organisationnel. Cela remet en question les normes et hiérarchies établies dans les fonctionnements traditionnels, et les pratiques participatives restent souvent restreintes à la diffusion d’informations et un soutien concernant les droits, sans se situer dans une visée de changements organisationnels effectifs.
En adoptant le référentiel d’innovation du Living Lab et en étant dans une démarche de création d’outils, le projet « travail et cancer » s’inscrit dans le mouvement général d’appui à l’outillage de la réflexivité. Il intègre le fait que les acteurs (le salarié concerné par un cancer, mais aussi chacune des personnes engagées dans la situation de gestion) sont experts de leur réalité et de leur expérience. Ce ne sont pas des acteurs passifs mais des personnes dont on sollicite les connaissances pour contribuer à faire progresser le contexte d’activité, dans un mouvement de participation active aux décisions et changements.
L’outillage de la réflexivité des salariés et des salariées est pensé selon son enjeu de gestion organisationnelle. Il faut penser les enjeux de management de ces savoirs expérientiels car ils sont sous-outillés d’un point de vue gestionnaire. Il faut aussi penser à des outils concrets pour ne pas s’en tenir à une simple déclaration d’intention « mainstream ».
L’objet principal se situe dans une réflexion autour des ressources de l’activité pour penser une reconfiguration locale de l’organisation de travail. Au prisme de la maladie, de quoi a-t-on besoin pour être performant ? Au-delà des aménagements, comment rééquilibrer la charge ? Comment revisiter l’activité pour retrouver un modèle de performance qui soit adapté aux nouveaux enjeux qui traversent l’activité ?
En ce sens, le projet se distingue de l’ETP ou des principes de participation des usagers dans le travail social, qui semblent parfois agir en « hors-sol », sans penser des outils concrets pour appuyer une « assistance à la maitrise d’ouvrage » précise, locale et réfléchie de la réflexivité des salariés sur leur activité. Dans cette perspective, le projet se distingue aussi des initiatives travaillant autour du cancer en entreprise (« cancer@work », « entreprise et cancer »), qui tendent à ignorer les enjeux de l’activité et de la recherche de performance comme ressources, se focalisant sur le vécu « émotionnel » de la maladie et sur une approche psychologisante des questions relatives au maintien ou au retour en emploi. Dans de nombreuses publications en lien avec ces courants, les femmes concernées par un cancer deviennent des « combattantes », des « survivantes » qui reviennent en emploi, mais pas forcément en activité. Si l’aménagement des conditions de travail (notamment du temps) et le fait de parler de la maladie et de ses effets sont importants, les composants et tensions de l’activité même semblent être souvent oubliés.
3. A propos de l’importance des savoirs expérientiels dans le projet
La santé, et a fortiori la santé au travail, est encore souvent considérée comme l’absence totale de maladie. L’ancrage conceptuel du projet considère que la santé consiste en la capacité de reconstruire des normes dans un environnement donné. Cela dépend de la possibilité pour la personne – et toutes les personnes concernées par la situation, de redimensionner, de repenser le travail au regard de son expérience et de ses appétences.
Ainsi, la santé au travail ne peut s’établir que dans des espaces qui permettent de repenser l’activité, au plus près de sa réalité.
Les semaines d’immersion dans les six entreprises ont permis d’interroger ces espaces et la manière d’accompagner les personnes concernées (salariés, managers, dirigeants, etc. ) à être réflexifs sur leurs expériences et leurs situations.
L’expertise d’une situation issue de ce processus réflexif peut relever de différents points, qui se nourrissent mutuellement. L’on pourrait considérer qu’il existe des savoirs « chauds » (gestion des émotions, des attentions, des relations) et des savoirs « froids » (acquis en traversant des situations, des organisations, des réalités spécifiques).
Sans nier l’importance des « savoirs chauds », le projet se concentre sur les « savoirs froids » : expérience de la réalité des dispositifs et bricolages gestionnaires, connaissance des droits et des systèmes, conscience des effets de la situation et des impacts sur l’environnement, gestion de l’urgence dans la réalité du quotidien, arrangements possibles…
L’auto-analyse de sa situation et de son activité au regard de ces savoirs et la mise en discussion avec l’expertise des autres acteurs de la situation est au cœur du processus de co-construction de changements effectifs prônés par le projet. L’enjeu se situe dans l’outillage de cette auto-analyse au regard de son vécu, pour transformer son expérience en savoirs et soutenir les conditions pour que la situation vécue devienne significative pour soi, et source d’apprentissage pour le collectif de travail. Dans cette perspective, la conversion expérience/savoirs et à la fois la méthode et le résultat pour rendre la situation audible pour soi et son environnement.
Dès lors, de nombreuses questions se posent sur la conception d’un dispositif répondant aux problématiques et enjeux posés. Comment formaliser ce passage de l’expérience en savoirs sans risquer de perdre de la substance ? Si les savoirs sont objectivés et peuvent exister hors des individus (ils sont institutionnalisés par des diplômes, des titres, des qualifications), comment penser un outil qui puisse convertir l’expérience qui, par définition, est singulière, subjective (l’expérience ne consistant pas en l’accumulation d’actions, mais en l’effet de ces actions sur le sujet) ? Un dispositif type Reconnaissance et Validation des Acquis de l’Expérience serait-il envisageable et suffisamment souple pour s’adapter aux multiples situations que pose la problématique des maladies chroniques en entreprise ? Faut-il penser cet outil en l’adaptant aux singularités ou faire entrer des savoirs d’expériences qui pourraient être similaires dans des classifications ? Quelles classifications établir pour tenir compte de toutes les possibilités ? Comment coconstruire, grâce à cet outil, une réponse tenant compte des savoirs expérientiels de tous les acteurs concernés par la situation ? Faut-il tous les prendre en compte ? Comment penser les tensions que cela peut provoquer dans la remise en question des normes et hiérarchies habituellement établies ?
L’enjeu de travail autour de ces savoirs expérientiels se situe non seulement à un niveau individuel, mais aussi dans le soutien d’une culture d’expérience dans les systèmes d’organisation. Les collectifs de travail seront enrichis. Donner des outils pour que l’organisation cultive dans son patrimoine des possibilités et espaces pour accompagner et équiper ses acteurs semble primordial dans la recherche d’un nouveau régime de performance. Les savoirs collectifs, issus d’une expérience individuelle, peuvent être mis à profit dans une visée de « citoyenneté organisationnelle » en entreprise. Repenser le cadre du retour/maintien en activité suite à une maladie chronique en favorisant l’expression et l’usage de savoirs expérientiels multiples du collectif de travail vient interroger des cadres établis et questionner les pratiques organisationnelles. Cette démarche met en lumière des tensions inhérentes à la relation salariale et nécessite de penser des outils souples et suffisamment flexibles pour s’adapter aux différentes situations tout en étant formels et sécurisants.
Les apports de la clinique d’activité
La clinique de l’activité offre un cadre théorique intéressant à mobiliser pour approfondir la question des savoirs d’expérience liés à l’activité. Yves Clot décrit dans son livre « travail et pouvoir d’agir14Yves Clot, « Travail et pouvoir d’agir », 2017, PUF » la façon dont l’individu se construit au travers de l’activité de travail.
C’est lorsqu’il a à résoudre un problème concret lié au travail réel que l’individu mobilise son intelligence et sa créativité pour résoudre une situation inédite qui n’est pas prescrite (et prescriptible) a priori. Les blocages apparaissent lorsque le travail est « empêché », c’est à-dire que les marges de manœuvre sont trop restreintes pour agir ; elles apparaissent également en raison des injonctions contradictoires de plus en plus fréquentes dans les organisations actuelles, où l’on demande à l’individu de mobiliser sa subjectivité dans un contexte de plus en plus normé et standardisé.
Dans ces situations de blocage, la clinique de l’activité invite à outiller l’individu sur les « déterminants de l’activité » et sur la conscientisation des savoirs expérientiels, ce qui impose d’adopter une posture réflexive pour tenter, dans un second temps, de « reconstruire du milieu ». Cette prise de recul sur l’activité professionnelle est d’autant plus importante pour les personnes qui sont concernées par des difficultés de santé. Il est en effet très difficile, voire impossible de reprendre le travail « comme avant » du fait de l’impact de la maladie sur l’ensemble des sphères professionnelles mais aussi extraprofessionnelles. Il est donc nécessaire d’accompagner les moyens de mise en œuvre du travail « comme après »15Libgot Samuel, « Environnements de développement et environnements capacitants : exemples d’application au maintien dans l’emploi », 34e congrès National de Médecine et Santé au Travail, Paris, 21-24 juin 2016., en se réappropriant le cadre professionnel afin d’être en mesure de le transformer.
Pour bâtir ce nouvel environnement, l’individu ne peut agir isolément. La clinique de l’activité s’intéresse donc également à la dynamique collective et dialogique. Les stratégies d’action déployées par un salarié vont être en partie liées à des normes de métier construites collectivement qui vont fournir un cadre informel de ce qu’est « le travail bien fait ». Ces normes ne sont pas figées, elles font l’objet de discussions et de négociations permanentes, dans lesquelles la question de la qualité du travail et de la performance est au centre. Le risque pour les personnes concernées par un cancer ou une maladie professionnelle est d’être exclu de cette discussion, et d’envisager le retour à l’emploi comme un retour à la « normale » ou aux critères de performance prescrits par l’organisation. L’enjeu est bien de faire en sorte que le salarié (ou la salariée) puisse continuer à participer au débat collectif. Cette mise en discussion sur des critères de performance, sans cesse renouvelée en fonction de l’évolution de l’environnement, est essentielle pour assurer une performance durable de l’entreprise. Pour reprendre l’expression de Thomas Coutrot16Coutrot Thomas, « Libérer le travail. Pourquoi la gauche s’en moque et pourquoi ça doit changer ? », Paris, Seuil, 2018, « faire parler le travail vivant » est nécessaire pour retrouver la nature politique du travail, qui constitue un facteur d’émancipation pour les individus et les collectifs. Les personnes concernées par un cancer, une maladie chronique ou les aidants qui les entourent agissent comme des révélateurs des tensions qui s’ancrent dans l’activité de travail. Leur participation à la réflexion collective ne constitue pas « un vœu pieux », mais une nécessité pour repenser l’organisation du travail.
Annexe 6
Examen clinique : une piste numérique pour outiller le retour et le maintien au travail pendant ou après un cancer du sein
1. Le numérique, un facteur structurant pour faire changer les règles du jeu…
Dans le champ en extension et en recomposition (allongement de la vie professionnelle, maladies chroniques, …) du maintien en emploi historiquement construit autour de l’obligation d’emploi des personnes handicapées, « le numérique » peut prendre une place décisive autour de quelques promesses génériques clés, d’autant que la rencontre entre ces deux mondes est très attractive, en particulier pour des entreprises qui voudraient surmonter une centration problématique sur l’emploi et l’obligation d’emploi.
Deux mondes à relier pour innover : d’un côté la maladie, le handicap, assimilés à la limitation, au manque, à l’incertitude et l’autre, le numérique, assimilé au dépassement des limites, à « l’augmentation », à la connaissance par la masse de données qu’il est capable de mobiliser…
Quelles sont les promesses génériques du numérique pour le maintien en emploi ? On liste ici, sans être exhaustifs, les différentes promesses repérables :
– Le numérique favorise la capacitation des individus : « le numérique offre des moyens d’expression pour chacun et soutient l’enjeu de laisser à chacun la possibilité d’agir en conscience plutôt que d’exécuter des prescriptions pensées par d’autres ; le numérique offre la possibilité de développer des innovations autour de l’empouvoirement individuel, l’augmentation de la capacité de chacun à agir, à choisir, à créer… » – (rapport de janvier 2016 du Conseil National du Numérique, Travail Emploi Numérique, les nouvelles trajectoires).
– Les usages des personnes en situation de handicap, d’empêchement, etc. sont porteurs d’innovations potentiellement bénéfiques à tout le monde (une idée qui rejoint d’ailleurs la définition de la santé et du handicap de l’OMS) dès lors que l’on accepte de ne plus voir l’empêchement, la déficience, la limitation comme une caractéristique de la seule personne mais comme le produit de son environnement ; apparaît alors un champ complet d’interactions à « équiper numériquement » pour soutenir des usages dont le potentiel d’innovation est immense, précisément parce qu’il est non spécifique à une population en particulier.
– Le numérique constitue une opportunité pour permettre, au-delà même des innovations individuelles, la mise en œuvre de nouvelles organisations du travail, plus flexibles, mais aussi de nouveaux modes de fonctionnements plus collectifs, qui encouragent la coopération de chacune des parties prenantes. Ces ressources sont essentielles pour favoriser le basculement de visions parfois limitantes de la capacité productive des personnes en situation de handicap au sein de l’entreprise.
– L’accessibilité numérique est un atout décisif quand la personne – en situation de handicap, malade, empêchée, …- se situe de fait au cœur d’interactions et d’informations nombreuses, issues d’environnements distincts qui ne communiquent pas naturellement entre eux. L’accessibilité et la mise en relation de « grammaires du monde » différentes – la santé (dont le « quantified self »), la santé au travail, le droit du travail, les droits sociaux, etc… l’emploi et le travail – jouent comme des infrastructures d’innovation…
Ainsi, dans le champ du maintien en emploi, l’enjeu stratégique semble moins celui du numérique que celui de l’innovation, innovation pour laquelle le numérique représente un facteur structurant pour faire changer les règles du jeu !
Le volet numérique du projet « Travail et Cancer du sein dans les ETI » peut donc être ainsi précisé : quelle(s) stratégie(s) d’innovation dans le maintien en emploi le numérique pourrait-il servir, quelles nouvelles façons d’outiller la gestion de la relation d’emploi ? Et aussi, comment alimenter des pratiques de management inédites capables d’articuler travail, performance et reconstruction de la santé ?
2. Une conduite de projet sur mesure pour compenser un double déficit en littératie numérique et littératie du travail
C’est donc logiquement que le projet « Travail et Cancer du sein dans les ETI » a pris le parti d’engager dès sa phase exploratoire un « volet numérique du maintien en emploi », où il s’est d’abord agi de concevoir des dispositifs de travail conjoints entre l’ensemble des différents contributeurs du projet (équipe opérationnelle, chercheurs, représentants des entreprises et des organisations syndicales, partenaires institutionnels et financiers) et les contributeurs du « volet numérique » (chef de projet, développeurs, …). Une plongée nécessaire pour mieux comprendre les conséquences d’une double littératie :
– littératie numérique pour de nombreux contributeurs du projet,
– littératie des activités productives (manufacturières et services industriels surtout) pour la plupart des codeurs et des contributeurs côté numérique…
Le dispositif de travail a donc particulièrement soigné toutes les activités de traduction entre les acteurs de deux mondes pour rendre possible et féconde leur coopération. Par exemple une semaine d’immersion a été organisée, au sein du programme Matrice, pour parvenir à coproduire un prototype fonctionnel d’un outil numérique d’accompagnement des trajectoires de maintien au travail qui va pouvoir être testé à plus grande échelle ultérieurement.
Les constats suivants, par exemple, ont pu être partagés entre les contributeurs, qui illustrent bien les difficultés classiques de projets d’innovation, aiguisées ici par la confrontation de deux mondes. On rapporte ici des constats partagés à l’issue de la semaine d’immersion entre les deux équipes :
– Les échanges avec les développeurs nécessitent de passer d’un univers dialogique (la réflexivité sur l’activité, telle que notre projet la porte à la fois sur le plan scientifique, politique et pratique) à l’univers du code. La traduction ne peut suffire, il faut trouver conjointement des tables de passage, débattre des meilleurs compromis à viser, tenter de dissiper les incompréhensions figées par la structure de l’application, sachant qu’il n’apparaît pas réellement de « juste milieu » entre une trop grande simplification et une complexité difficile à appréhender.
– Passées ces étapes, les échanges ont dû également penser et replacer le produit numérique dans un champ d’acteurs, une organisation et un environnement parfois lui aussi déjà composé d’outils, pour qu’il ne soit ni naïf, ni instrumentalisé. L’outil numérique ne peut s’envisager que dans la mesure où il interroge un écosystème complexe et varié de situations qui débordent aussi parfois de la seule sphère professionnelle.
– Par ailleurs, au-delà même de ces enjeux de trouver des façons de coopérer dans la conception du produit numérique, les discussions ont dû aborder d’autres enjeux de traduction: traduire des concepts et leur cadre épistémologique (l’activité par exemple) pour atteindre des notions du langage commun… compréhensible pour les futurs utilisateurs. La tentation de « recopier » en le numérisant des choses qui sont déjà écrites (par exemple des questionnaires de la Dares ou des enquêtes sur l’organisation du travail, les conditions de travail…) a été contenue grâce notamment à la qualité des échanges et du travail en commun avec une équipe de codeurs de Matrice qui avait déjà eu cette expérience.
– Enfin, l’agencement par phases de l’outil numérique a forcé à structurer le raisonnement via un « parcours utilisateur ». Pour une équipe de R&D, il oblige donc à opérer un décentrage, et à s’accorder sur les « grands besoins » et les questions essentielles qu’une personne confrontée à la maladie se pose dans son retour au travail et la recomposition de son activité professionnelle, en combinant des modèles théoriques conceptualisés sans aucun rapport avec ce fameux « parcours utilisateur ».
3. Perspectives pour le volet numérique du projet « travail et cancer du sein »
Le projet travail et cancer vise à renouveler les politiques publiques et les pratiques des entreprises relatives au maintien dans l’emploi en replaçant le travail – et plus particulièrement l’activité de travail – au centre. Ainsi, il se défie d’une approche « solutionniste » classique visant à adapter un poste au handicap ou à la maladie de la personne.
En mobilisant le travail réel et « vivant » comme porteur de ressources pour la personne et l’entreprise pour établir un nouveau régime de performance, où santé et exigences productives se réarticulent, le projet redistribue de nombreuses cartes, notamment :
– la conception de la santé, non comme un état mais comme un processus de construction qui agit sur le « milieu » du travail;
– le management, non comme le siège de la prescription du travail dans le cadre d’un lien de subordination mais comme une activité dialogique autour du travail réel;
– la performance, non comme la rationalisation des coûts, de la qualité, des délais mais comme un mix où les dimensions économiques et sociales se répondent.
Dans ce cadre, les perspectives du volet numérique devront répondre à des questions telles que :
- peut-on imaginer une application numérique ou un dispositif avec un volet numérique qui permette de répondre à différentes facettes des problèmes rencontrés par les personnes (à commencer par les femmes concernées par un cancer bien sûr) parties prenantes d’une situation de gestion « extra ordinaire » telle que le retour/maintien en activité après un cancer, quand la gestion des aléas de la capacité productive de la personne est aussi centrale que le travail de guérison permis par la reprise d’une activité professionnelle ?
- Quelles seraient les fonctionnalités souhaitables possibles ?
- soutenir la formulation de savoirs d’expérience mobilisables par la personne concernée ?
- – formuler des usages managériaux et/ou gestionnaires des savoirs d’expérience nouveaux pour faire face aux situations de maintien/retour en activité ?
- – esquisser les bases de ce que pourrait être un enrichissement grâce aux données recueillies sur l’activité des procédures d’individualisation de la relation de travail capable de répondre à la fois au besoin de protection accru ET spécifique de la salariée de retour au travail après un cancer et à la sécurisation de l’employeur quant au risque d’instrumentalisation du contrat ?
Ce dernier point faisant fortement écho avec l’idée que le numérique est un facteur structurant pour « faire bouger les règles du jeu » exposées plus haut.
Ainsi, le projet s’inscrit à contre-courant des usages classiques du numérique. Il s’agit en effet de prototyper un outil au service de la réflexivité des personnes et de leur collectif pour nourrir les trois points exprimés ci-dessus. Un outil qui repose sur une logique modulaire à la main de la personne plus qu’une logique de standardisation. Dans une perspective où l’on positionne la personne concernée par la maladie comme maître d’ouvrage de sa vie professionnelle, l’enjeu est d’équiper celle-ci pour conscientiser des savoirs d’expérience, issus des stratégies qu’elles mettent en œuvre pour concilier travail et maladie grave quand le travail thérapie est ce qu’elles expriment comme adapté pour elles à cette période de leur vie. Des savoirs d’expérience par définition singuliers.
L’outil a donc été conçu pour questionner les personnes sans proposer de réponses toutes faites (ou construites par des algorithmes).
Le volet numérique a également pour objectif de créer un espace d’échange entre le salarié concerné et son environnement de travail, afin d’accompagner le processus de recomposition de l’activité de travail. Un « journal d’expérimentation » a ainsi été imaginé pour fluidifier les échanges, en laissant le choix à la personne de choisir les interlocuteurs qu’il souhaite pour chaque expérimentation.
La question clé des usages est donc posée et on admet que les usages de l’outil sont aujourd’hui difficiles à anticiper. Il est possible – et peut-être souhaitable – que des usages nouveaux apparaissent selon le principe de catachrèse, où l’outil est finalement utilisé pour d’autres raisons que celles pour lesquelles il avait été conçu au départ. A ce titre, l’hypothèse de généralisation de l’outil à l’ensemble des salariés a été envisagée. L’usage collectif de l’outil numérique au sein d’une équipe pourrait par exemple servir à accompagner une démarche plus globale de qualité de vie au travail ; un tel usage aurait également pour intérêt de ne pas créer un dispositif réservé aux personnes atteintes d’un cancer ou d’une maladie chronique (et donc potentiellement stigmatisant).
La prochaine étape du volet numérique devra donc s’attacher à soigner ces enjeux, et expérimenter différents types de dispositifs (renvoyant à différentes stratégies de mobilisation de ressources financières pour en assurer la solvabilité, de la formation professionnelle au handicap en passant par les programmes sur mesure des Institutions de Prévoyance) pour un même outil numérique renforçant les capacités de la personne et de son milieu de travail en faveur d’un maintien soutenable.
Travail et Cancer du Sein dans les Entreprises de Taille Intermédiaire
Les expériences des salariées, des managers et des entreprises : des pistes pour aller plus loin dans le « travail thérapie » et le maintien en emploi
Rapport phase exploratoire du projet d’innovation « de nouveaux leviers pour penser et agir sur le maintien au travail »



